急性丘脑梗死病人中医证型演变规律及其与颈动脉硬化的相关性研究
2020-01-10王彩娟1吕嘉荣1充1任志学2齐幸愉2冯素芹史慧敏
王彩娟1,吕嘉荣1,王 充1,任志学2,齐幸愉2,冯素芹,史慧敏
急性丘脑梗死作为脑梗死的一种,具有发病迅速、病情复杂、预后较差的特点[1]。目前关于颈动脉硬化与急性脑梗死的关系研究,主要停留在单一时间点,纵向全程观察指标在整个病程演变中的变化少见报道,从实验室角度分析急性丘脑梗死病人中医证型演变规律,了解其与颈动脉硬化动态变化的相关性,则鲜见报道。为此,本研究观察了103例不同中医证型急性丘脑梗死病人颈动脉硬化的动态变化,以期从另一角度对中医证型有更进一步阐述。
1 资料与方法
1.1 一般资料 选取石家庄市中医院急性丘脑梗死病人105例,其中拒绝部分检查2例,最终入选病例103例(病例组),男56例,女47例; 病程(4.35±3.12)d;年龄(59.47±9.03)岁。 对照组50 例,为本院体检中心相应年龄段且非脑血管病体检者,男27例,女 23例; 年龄(60.21±8.37) 岁,排除脂质代谢异常及感染性疾病。两组经统计学分析在性别、年龄、并发症及伴随疾病等方面差异无统计学意义。
1.2 诊断及排除标准 诊断标准:入组病人均符合《中国急性缺血性脑卒中诊治指南 2014》诊断标准[2],首次发病,经头部CT或磁共振(MRI)确诊,病人意识清楚,生命体征平稳。排除标准:其他部位脑梗死者;由瘤卒中、脑外伤、感染、血液系统疾病引起的缺血性脑卒中病人;心房颤动引起的脑栓塞病人; 就诊时处于脑卒中恢复期或后遗症期病人;合并严重感染或有肝肾功能异常、血液系统、内分泌系统等严重疾病或骨关节病者;伴有严重高血压、心脏病、自身免疫性疾病、肿瘤、精神障碍或痴呆及传染病的病人; 病人或家属拒绝入组者。
1.3 颈动脉粥样硬化的超声分型[3-4]Ⅰ 型(血管内-中 膜 增 厚 ): 颈总动脉(CCA)、颈内动脉(ICA)、颈外动脉(ECA) 的血管内-中膜厚度(IMT)1.0~1.2 mm。Ⅱ型(管腔内粥样斑块形成):局部隆起增厚,向管腔内突出,IMT>1.2 mm,但未造成管腔狭窄。Ⅲ型(血管轻度狭窄):管腔狭窄程度20%~50%;Ⅳ型(管腔明显狭窄):管腔狭窄51%~99%;Ⅴ型(血管完全闭塞):未见彩色血流通过。粥样硬化斑块的超声分型: 将 IMT>1.2 mm 为粥样斑块形成。根据斑块的特点分为4类:扁平斑、软斑、硬斑、溃疡斑,扁平斑块和硬斑块为稳定斑块,软斑块和溃疡斑块为不稳定斑块[5]。
1.4 中医辨证 参照《中风诊断与疗效评定标准》[6],将疾病分为阴虚证、气虚证、风证、瘀证、痰证以及火证。
1.5 疾病的分期 根据脑梗死病理演变过程,将病人按照发病时间分期,急性期:发病14 d以内,恢复期:2周至6月,后遗症期:6月以上。分别于发病14 d内(就诊时间)、3周、6个月3个时间点观察病人中医证型变化,同时进行辅助检查。
1.6 统计学处理 采用SPSS 22.0软件分析处理数据。采用秩和检验、χ2检验和确切概率法,当P<0.05时认为有统计学意义。
2 结 果
2.1 两组颈动脉狭窄程度比较 病例组内膜增厚及斑块检出率、中重度狭窄发生率明显高于对照组(P<0.05)。详见表1。
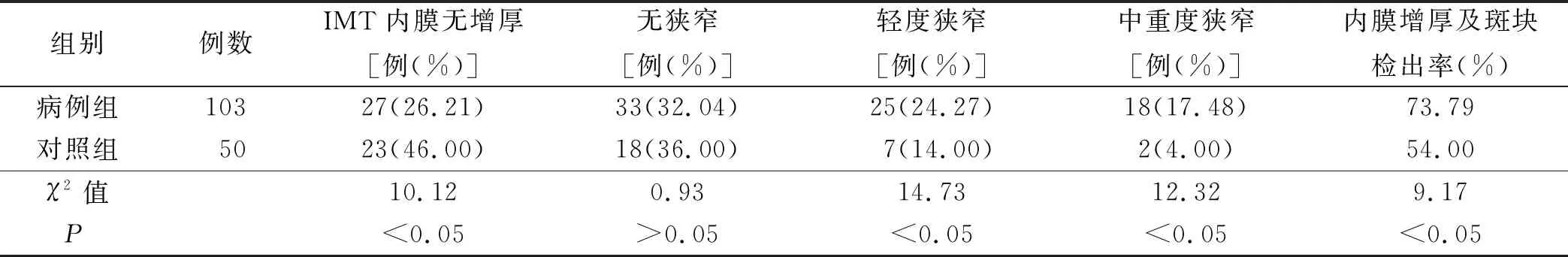
表1 两组颈动脉狭窄程度比较
2.2 急性丘脑梗死病人中医证型与颈动脉硬化程度比较 瘀证内膜增厚及斑块检出率最高,其次为痰证、风证及火证,血瘀证和痰证内膜增厚及斑块检出率明显高于风证和火证。因气虚证和阴虚证病例数较少,不列入统计分析。详见表2。
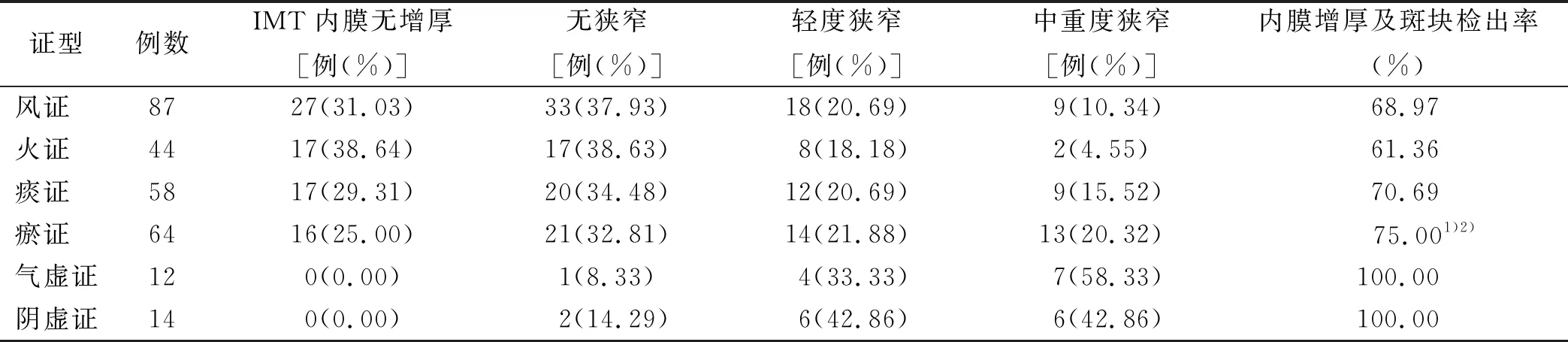
表2 急性丘脑梗死病人中医证型与颈动脉硬化程度比较
与风证比较,1)P<0.05;与火证比较,2)P<0.05
2.3 两组颈动脉内膜增厚及斑块性质比较 与对照组比较,病例组不稳定斑块出现率明显高于对照组(χ2=10.76,P<0.05)。详见表3。

表3 两组颈动脉内膜增厚及斑块性质比较 例(%)
与对照组比较,1)P<0.05
2.4 急性丘脑梗死病人中医证型与颈动脉内膜增厚及斑块性质比较 病人不稳定斑块出现率风证出现率最高,其次为火证、瘀证和痰证,风证、火证不稳定斑块出现率较痰证、瘀证比较差异有统计学意义。因气虚和阴虚组病例数少,不列入统计。详见表4。

表4 急性丘脑梗死病人中医证型与颈动脉内膜增厚及斑块性质比较 例(%)
与风证比较,1)P<0.05;与火证比较,2)P<0.05
2.5 急性丘脑梗死病人中医单证演变规律 丘脑梗死急性前期,临床表现以风证、火证、痰证、瘀证为主,随着病程的延长,风证及火证明显减少,瘀证和痰证逐渐减少,气虚证及阴虚证逐渐增加,自急性后期至后遗症期病人以瘀证和痰证出现率最高。详见表5。

表5 急性丘脑梗死病人中医单证演变规律分布情况 例
2.6 急性丘脑梗死病人风证演变规律与颈动脉硬化的关系 随着病程的延长,风证出现率明显减少,不稳定斑块、内膜增厚及斑块形成组及风证环比下降率相比无统计学意义。稳定斑块环比下降率低于风证及不稳定斑块。详见表6。

表6 急性丘脑梗死病人风证演变规律与颈动脉硬化的关系 例
2.7 急性丘脑梗死病人火证演变规律与颈动脉硬化的关系 随着病程的延长,火证出现率明显减少,不稳定斑块组与火证环比下降率相比无统计学意义。稳定斑块环比下降率低于火证及不稳定斑块、内膜增厚及斑块形成组;内膜增厚及斑块形成组环比下降率低于风证及不稳定斑块。详见表7。

表7 急性丘脑梗死病人火证演变规律与颈动脉硬化的关系 例
2.8 急性丘脑梗死病人痰证演变规律与颈动脉硬化的关系 随着病程的延长,痰证发病率逐渐减少,痰证病人稳定斑块、不稳定斑块、内膜增厚及斑块检出率都比较高,痰证、稳定斑块、不稳定斑块、内膜增厚及斑块环比下降率相比差异无统计学意义。详见表8。

表8 急性丘脑梗死病人痰证演变规律与颈动脉硬化的关系 例
2.9 急性丘脑梗死病人瘀证演变规律与颈动脉硬化的关系 随着病程的延长,瘀证发病率逐渐减少,瘀证病人稳定斑块、不稳定斑块、内膜增厚及斑块形成组都比较高,瘀证、稳定斑块、不稳定斑块、内膜增厚及斑块比下降率相比差异无统计学意义。详见表9。

表9 急性丘脑梗死病人瘀证演变规律与颈动脉硬化的关系 例
2.10 急性丘脑梗死病人气虚证演变规律与颈动脉硬化的关系 随病程延长,气虚证出现率逐渐升高,恢复期较急性期不稳定斑块检出率环比明显高于稳定斑块及内膜增厚及斑块形成。详见表10。

表10 急性丘脑梗死病人气虚证演变规律与颈动脉硬化的关系 例
2.11 急性丘脑梗死病人阴虚证演变规律与颈动脉硬化的关系 随病程延长,阴虚证出现率逐渐升高,恢复期较急性期不稳定斑块检出率环比明显高于稳定斑块及内膜增厚及斑块形成组。详见表11。

表11 急性丘脑梗死病人阴虚证演变规律与颈动脉硬化的关系 例
3 讨 论
血小板聚集、平滑肌细胞损伤、脂肪浸润、脂蛋白修饰、血流速度波动以及血栓形成等因素引起全身动脉内-中膜增厚,动脉硬化斑块形成。动脉粥样硬化好发于动脉分叉处,侵及动脉的顺序从高到低依次为腹主动脉、升主动脉、冠状动脉、下肢动脉、颈动脉和Wills环[7]。颈动脉和Wills环动脉硬化出现较晚,有相同病理基础,有研究表明,颈动脉粥样硬化可反映颅内血管病变程度。当颈动脉粥样硬化致狭窄70%时,脑梗死的危险性增大,且随狭窄程度而增大[8-9]。颈动脉粥样硬化的病变程度及斑块性质与急性脑血管疾病的发生密切相关[10-11]。软斑块不稳定,易发生脱落和出血,大大增加了脑血管病的危险性; 硬斑块较稳定,未见并发症发生。通过监测颈动脉粥样硬化程度及斑块的稳定性,可客观地评估脑血管疾病的发病及复发的危险性,判断动脉硬化相关疾病预后[12-13]。
本研究显示,急性丘脑梗死病人颈动脉内膜增厚及斑块检出率、中重度狭窄病人明显高于对照组,对照组IMT内膜无增厚病人明显高于病例组,两组比较差异有统计学意义,颈动脉IMT内膜增厚,无狭窄病人两组对比无统计学意义。提示正常健康体检者发展至脑梗死病人,一般伴随有IMT内膜逐渐增厚,进而形成动脉粥样硬化斑块的过程,即动脉粥样硬化形成是引起脑梗死的原因之一。斑块性质与急性脑血管病的发生有关,稳定斑块表面钙化,斑块主要由纤维组织构成,较为稳定,不易破裂和脱落,不稳定斑块含有大量脂质核和薄纤维帽,容易破裂脱落及出血堵塞远心端血管,造成脑组织缺血缺氧,引起急性缺血性脑血管病[14]。本研究结果显示,急性丘脑梗死病人不稳定斑块出现率明显高于对照组,从临床角度进一步证明了这一点。从表2可以看到,中医证型瘀证内膜增厚及斑块检出率最高,其次为痰证、风证及火证,血瘀证和痰证内膜增厚及斑块检出率明显高于风证和火证。提示丘脑梗死急性期病人颈动脉IMT内膜的增厚、斑块的形成与痰瘀互结明显相关,从另一方面说明颈动脉硬化主要中医病理因素为痰瘀互结。颈动脉硬化斑块一旦形成,会伴随病人剩余生命全程,不会随着病程的延长而消失,急性丘脑梗死病人内膜增厚及斑块检出率明显高于对照组,说明痰瘀互结在急性丘脑梗死病人病程过程中占有重要地位。表4结果显示,病人不稳定斑块中风证、火证出现率最高,其次为瘀证、痰证,风证和火证不稳定斑块出现率较痰证、瘀证比较差异有统计学意义。痰证、瘀证不稳定内膜增厚及斑块检出率比较差异无统计学意义,提示斑块的稳定性与风证及火证相关,与痰证、瘀证无明显相关性,说明急性丘脑梗死的发生与风、火、痰、瘀等标实病理因素有关,与风证、火证的关系尤其密切。
急性丘脑梗死病人中医单证演变规律提示,随着病程的延长,风证、火证出现率明显减少,不稳定斑块、内膜增厚及斑块形成组及风证、火证环比下降率相比无统计学意义。稳定斑块环比下降率低于风证、火证及不稳定斑块。说明风证、火证的发生与不稳定斑块密切相关,风证、火证为缺血性脑血管病的始动因素;另一方面说明缺血性脑血管病的发生,虽然与内膜增厚及斑块形成有明显相关,但其与不稳定斑块关系更为密切。表8和表9结果显示,随着病程的延长,痰证、瘀证发病率逐渐减少,痰证、瘀证病人稳定斑块、不稳定斑块、内膜增厚及斑块形成组都比较高,瘀证、稳定斑块、不稳定斑块、内膜增厚及斑块比下降率相比差异无统计学意义。说明瘀证与动脉硬化斑块的发生有关,与斑块的稳定性与否无明显相关性。表10和表11结果显示:随病程延长,气虚证、阴虚证出现率逐渐升高,恢复期较急性期不稳定斑块检出率环比明显高于稳定斑块及内膜增厚及斑块形成组。说明气虚证、阴虚证病人颈动脉硬化斑块发生率高,气虚证、阴虚证与疾病复发有关。
综上所述,通过观察颈动脉硬化程度及斑块的稳定性,可客观地评估脑血管疾病发病及复发的危险性,判断动脉硬化相关疾病预后;急性丘脑梗死的发生与风、火、痰、瘀等标实病理因素有关,与风证、火证的关系尤其密切,痰瘀互结贯穿疾病的始终,是急性丘脑梗死的基本病理因素,风火相煽可随病程的延长而迅速减弱或消失,为疾病的始动因素(诱因),气虚及阴虚证与疾病的复发有关。
