超声引导下颈神经通路阻滞在甲状腺切除术中的麻醉及镇痛效果
2020-01-07林惠华
周 雁,冯 磊,种 皓,林惠华,王 庚
(北京积水潭医院麻醉科,北京 100035)
颈神经丛阻滞是甲状腺手术常用的麻醉方法,包括颈浅神经丛及颈深神经丛阻滞。以往甲状腺手术常用的阻滞方法包括双侧颈浅神经丛阻滞联合局部浸润,或双侧颈浅神经丛阻滞联合患侧颈深神经丛阻滞。由于双侧颈深神经丛阻滞可能会带来的双侧膈神经阻滞及喉返神经阻滞而引起呼吸困难,因而临床上一般仅行一侧颈深神经丛阻滞,阻滞不全是颈神经丛阻滞作为甲状腺手术麻醉方式受阻的主要问题。
随着超声技术的不断发展,Ramachandran等[1]提出了颈神经通路阻滞,也称为颈中间丛阻滞,并将其应用于颈部手术[2-5]。颈神经通路指由C1~4脊神经前支构成的颈深神经丛的部分分支神经(颈浅神经及颈袢神经)穿出椎前筋膜后,逐渐分支并向颈浅神经丛移行的区域,位于胸锁乳突肌深层及椎前筋膜之间。颈神经通路阻滞是指将局麻药注射于颈神经通路内,从而同时获得部分颈深丛分支神经及全部颈浅丛神经阻滞的麻醉方法,研究证实颈神经通路阻滞可以为甲状腺切除术提供有效的术后镇痛[6],但能否满足手术麻醉需求较少见报道。本研究主要观察甲状腺手术时应用双侧颈神经通路阻滞能否满足手术麻醉的需求,并观察记录其不良反应的发生情况。
1 资料与方法
1.1一般资料 本研究采用前瞻性的队列研究方法,选择2017年7月至2018年6月于北京积水潭医院普通外科就诊的年龄18~65岁、美国麻醉医师协会Ⅰ~Ⅱ级、择期行甲状腺肿物切除术的患者25例,均于超声引导双侧颈神经通路阻滞下行手术治疗。术后由不参与手术麻醉者完成随访工作。排除标准:患者对试验方法不理解或拒绝参加试验、对研究使用的药物过敏(罗哌卡因、阿片类药物、非甾体抗炎药等),体质指数>24 kg/m2,术前存在呼吸功能不全、膈神经麻痹或喉返神经麻痹,预计手术时间≥3 h,术前明确诊断为甲状腺癌需行根治术患者。本研究获得北京积水潭医院医学伦理委员会批准,患者均签署知情同意书。
1.2麻醉方法 所有患者均无术前用药。入室后开放左侧下肢静脉,监测无创血压、心电图、脉搏血氧饱和度。所有患者均静脉注射咪达唑仑0.02 mg/kg、芬太尼0.1 μg/kg,待患者轻度镇静后行超声引导下双侧颈神经通路阻滞。阻滞完成30 min且明确颈横神经支配区域阻滞完善后开始手术。为缓解术中体位不适,术中静脉泵注右美托咪定(规格:0.2 mg/2 mL,江苏恒瑞医药股份有限公司生产,批号:17051631),输注速度0.2~0.7 μg/(kg·h),使患者Ramsay镇静评分为3~4分,并保证患者呼吸道通畅。手术开始后若患者主诉疼痛,静脉注射芬太尼0.15 μg/kg,若患者疼痛缓解,可继续手术治疗,将该例患者定义为镇痛不全;若患者仍主诉疼痛,则改为气管插管、静脉吸入复合全身麻醉,将该例患者定义为阻滞失败。
颈神经通路阻滞实施方法:患者取阻滞侧对侧卧位,头置于中立位,于颈根部(锁骨上臂丛神经区域),横断位放置50 mm高频线阵探头[12L,7~13 MHz,LOGIQ e,通用电气医疗系统(中国)有限公司],超声设备设置参数:扫描深度为3~4 cm,焦点位置2~3 cm。寻找到前结节发育不全或缺失的C7横突后,沿胸锁乳突肌走行方向向头侧滑动探头,寻找的目标结构为C4横突及C4神经根[7]。于C4横突水平胸锁乳突肌深面、椎前筋膜浅面寻找颈神经通路,见图1。穿刺针[50 mm,20G短斜面针(Stimuplex, B. Braun Melsungen AG,Germany)]以平面内技术在超声引导下进针,确认针尖位于胸锁乳突肌后缘深面、椎前筋膜浅面的颈神经通路内,回抽无血后注射0.4%罗哌卡因15 mL,超声影像下观察药液于颈神经通路内扩散,见图2。之后将患者转向对侧卧位,以同样的方法进行对侧颈神经通路阻滞。

SCM:胸锁乳突肌;NR:神经根;C4PT:C4横突前后结节;图中曲线描迹为椎前筋膜;颈神经通路为SCM深面、椎前筋膜浅面之间的间隙,其内走行了颈中间丛神经
图1 于C4横突水平颈神经通路横断面图像

SCM:胸锁乳突肌;NR:神经根;C4PT:C4横突前后结节;CNP:颈神经通路;图中曲线描迹为椎前筋膜;颈神经通路为SCM深面、椎前筋膜浅面的间隙,其内走行了颈中间神经丛的分支神经;箭头所指为局麻药注射位点
图2 于C4横突水平颈神经通路注药位置示意图
1.3术后镇痛方法 患者术后每间隔12小时静脉给予氟比洛芬酯100 mg镇痛。爆发性疼痛处理:若患者术后出现数字评分法(numerical rating scale,NRS)评分>3分,则肌内注射盐酸哌替啶50 mg镇痛。术后24 h内维持患者NRS评分≤3分。
1.4观察指标
1.4.1阻滞相关情况 ①感觉及运动阻滞情况:双侧注药完成后每隔5分钟使用酒精棉签检测双侧耳大、枕小、颈横、锁骨上神经支配区域皮肤感觉阻滞情况,注药完成30 min检测双侧胸锁乳突肌(抗阻力转头)、头长肌(头前屈)及斜方肌阻滞(上提肩胛骨及下沉肩胛骨)情况。②麻醉效果:记录阻滞完全、镇痛不全及阻滞失败的例数。③不良反应及处理:记录呼吸困难、声嘶、出血及血肿等并发症的发生情况。如患者主诉呼吸困难,立即将头侧抬高15°,同时以床旁X线胸片检查膈肌运动幅度,如患者呼吸困难进一步加重,出现低氧血症(面罩吸氧6 L/min,脉搏血氧饱和度<0.90)由两名有经验的麻醉医师判断是否需要进行气管插管。如出现声音嘶哑,应注意观察声音嘶哑持续时间及是否合并呼吸功能障碍。
1.4.2术后观察指标 术后由一位不参与临床麻醉及手术的麻醉医师进行评估。测定指标:①术后2、4、8、12、24、36及48 h时静息及运动(吞咽动作)NRS评分(0分:不痛,10分:严重的不可想象的疼痛),并记录阿片类镇痛药物的消耗量。②观察镇痛相关不良反应,包括术后过度镇静,恶心、呕吐的发生情况(当患者主诉恶心或呕吐时,给予静脉注射4 mg的昂丹司琼止吐处理)。③记录患者对手术麻醉及术后镇痛的满意程度(用10级评分评价:0分为不满意,10分为非常满意)。
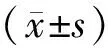
2 结 果
2.1患者一般情况 25例患者中男5例,女20例,平均(46.3±13.2)岁,身高(162.6±8.1) cm,体重(65.9±10.9) kg,25例患者包括甲状腺部分切除术19例,另6例患者因术中冰冻回报为恶性肿物改行甲状腺癌根治术,平均手术时间为(135.2±76.7) min。
2.2颈神经通路阻滞效果 除1例患者一侧枕小神经阻滞不全外,所有患者均获得了颈浅丛分支神经完全阻滞,颈浅神经丛阻滞完全时间为(15.2±3.4) min。耳大神经、枕小神经、颈横神经、锁骨上神经阻滞完全时间分别为(11.8±4.4) min、(15.1±6.8) min、(11.1±5.9) min、(12.5±5.7) min,不同神经阻滞完全时间比较差异有统计学意义(F=4.569,P=0.004),枕小神经阻滞完全时间慢于耳大神经、颈横神经、锁骨上神经(P=0.005,P=0.001,P=0.026)。
2.3阻滞相关并发症发生情况 25例患者中共7例(28.0%)患者出现心率加快、血压升高,患者血压升高与心率加快均为同期出现,血压升高、心率加快的持续时间为(2.0±0.3) h,有6例(24.0%)出现声音嘶哑,声音嘶哑持续时间为(1.9±0.4) h,6例出现声音嘶哑的患者全部合并心率加快、血压升高,声音嘶哑与心率加快、血压升高患者持续时间比较差异无统计学意义(t=0.394,P=0.700),源于喉返神经为迷走神经主干的分支,颈动脉鞘内迷走神经主干的阻滞会导致心率加快、血压升高及声音嘶哑同期出现。所有患者均无呼吸困难及穿刺部位出血血肿及局麻药毒性反应的发生。
2.4手术麻醉效果 25例患者有1例良性病变患者术中翻动甲状腺左叶时出现疼痛,由手术医师给予局部浸润,6例改行根治术患者中有1例行甲状腺全切加淋巴结清扫术,该患者由于手术时间过长,在手术开始4 h后改为全身麻醉。
2.5术后镇痛效果及术后镇痛药物使用情况 Friedman检验结果显示术后不同时点间静息和运动NRS评分比较差异均有统计学意义(P<0.05),Wilcoxon检验显示,与术后2 h比较,术后12、24、36及48 h静息NRS评分明显升高(P<0.01),术后8、12、24、36及48 h运动NRS评分也较术后2 h明显升高(P<0.01)。见表1。所有患者术后均未追加使用阿片类镇痛药物。术后未见恶心、呕吐、过度镇静等不良反应发生。患者对麻醉及术后镇痛方式满意度为(8.9±0.8)分。

表1 术后不同时点间镇痛效果比较 [n=25,分,M(P25,P75)]
NRS:数字评分法;a与术后2 h比较,P<0.05
3 讨 论
颈神经通路阻滞目前被证实可用于颈内动脉内膜剥脱术及口腔颌面部手术麻醉[2-5],同时可为甲状腺切除术提供有效的术后镇痛[6-7]。但由于颈部解剖结构复杂,颅神经及颈丛神经共同参与神经支配,至今没有一种颈部手术的最佳区域阻滞技术提出。区域阻滞是建立在解剖基础上的麻醉技术,详细研究颈部肌肉筋膜层次以及神经支配区域对于理解局麻药液扩散和寻找适宜的区域麻醉方法有所帮助。
在甲状腺全切及次全切手术中,切皮后由浅到深需要切开或剥离的肌肉结构如下。①颈前肌肉浅层:颈阔肌和胸锁乳突肌。②颈前肌肉中间层,即舌骨下肌群浅层:肩胛舌骨肌和胸骨舌骨肌。③颈前肌肉深层及舌骨下肌群深层:胸骨甲状肌及甲状舌骨肌。其中切口处皮肤及颈阔肌由颈浅丛支配(主要为颈横神经);胸锁乳突肌收缩使头向同侧倾斜并使脸转向对侧,双侧同时收缩使头后仰或拉头向前伸,它同时接受副神经和部分颈深神经丛外侧肌群组神经支配;舌骨下肌群为颈袢支配[8]。
颈部的神经丛及其分支神经均穿行于颈部的筋膜间隙内,了解颈部筋膜构成是明确神经阻滞位点的基础。颈部的筋膜由浅至深分别为颈浅筋膜,其深层走行了颈浅神经丛的耳大、枕小和颈横神经。深层的颈深筋膜包含颈深筋膜浅层(封套筋膜或颈深筋膜封套层);颈深筋膜中层(包括包裹舌骨下肌的筋膜、气管前筋膜和颊咽筋膜);颈深筋膜深层(椎前筋膜);颈动脉鞘:包括颈总动脉和颈内动脉、颈内静脉和迷走神经,颈袢上根和颈袢可能在鞘内,也可能在鞘外[9]。
之后需要了解穿行于筋膜间隙之前的神经丛及分支神经的结构。颈神经丛是颈部神经支配的最主要构成成分,由C1~4脊神经的前支构成,其中C1神经根不含有感觉纤维成分,仅含有少量支配颈后部肌肉的运动纤维成分。神经根在离开椎间孔后向外走行于颈椎横突结节间沟内,横突间动静脉的深面,到达横突外侧缘后发出肌支及与其他神经的交通支,这些分支向前内侧或后外侧走行,分成内侧肌群组及外侧肌群组。其中内侧肌群组分支构成膈神经,头长肌及颈长肌的肌支及参与颈袢,外侧肌群组发出胸锁乳突肌(与副神经共同支配)、斜方肌(与副神经共同支配)及中斜角肌的肌支。参与形成颈袢的分支在颈内静脉外侧穿出椎前筋膜,继续向内走行,其他神经均位于椎前筋膜深面。将局麻药注射在椎前筋膜深面颈椎横突附近以阻滞上述神经的方法称为颈深神经丛阻滞。颈丛的部分感觉纤维与运动纤维分离,继续向外走行穿出椎前筋膜,在胸锁乳突肌后缘穿出颈深筋膜形成皮支(耳大神经、枕小神经、颈横神经、锁骨上神经),前3支神经会穿出封套筋膜,走行于颈浅筋膜深面及封套筋膜浅层间的间隙内,锁骨上神经走行于封套筋膜深层向尾侧走行直至锁骨中内1/3。将局麻药注射在胸锁乳突肌后缘处封套筋膜浅层(胸锁乳突肌浅层的封套筋膜)的表面以阻滞前3支皮支的方法称为颈浅神经丛阻滞,颈浅神经丛阻滞可阻断颈部前外侧的全部皮神经,阻断颈部手术切皮时伤害性刺激的传入,可有效运用于甲状腺手术的术后镇痛[10-11],但是无法阻滞支配舌骨下肌群的神经,因而无法满足手术麻醉的需求。颈神经通路是指椎前筋膜和封套筋膜之间的间隙,是颈丛的感觉纤维向浅层移行形成颈浅神经丛的通路,因而在颈神经通路内阻滞亦可获得整个颈浅丛分支神经的阻滞。颈神经通路内还走行了副神经(第11对颅神经),在C4横突水平走行于胸锁乳突肌深面,以及迷走神经主干,走行于颈动脉鞘内[12]。
由以上解剖发现在颈神经通路这一结构层面内走行了形成颈浅神经丛的分支、颈袢(舌下神经袢)、副神经及由颈动脉鞘包裹的迷走神经。在甲状腺手术中颈浅丛的前3支及颈袢是希望阻滞的神经,而迷走神经阻滞及膈神经阻滞则是希望尽可能避免的,而颈深神经丛的其他肌支的阻滞在胸锁乳突肌无法运动时并不会引起明显的运动功能改变。本研究25例患者中有1例良性肿物切除术患者术中翻动甲状腺左叶时出现疼痛,由手术医师台上给予局部浸润,该例患者体态较胖,超声扫描时结构显示不清;另1例患者术中冰冻发现为恶性肿瘤改行甲状腺全切加淋巴结清扫术,该患者由于手术时间过长,在手术开始4 h后改为全身麻醉;余下23例患者中有5例术中病理回报为甲状腺癌,改行甲状腺癌根治手术,但手术均于颈神经通路阻滞下顺利完成。由此可见,颈神经通路阻滞可以为甲状腺手术提供足够的手术麻醉效果。
在对颈浅神经丛阻滞效果评估时发现,除1例患者1侧枕小神经阻滞不全外,所有患者均获得了颈浅丛分支神经的完全阻滞,颈浅神经丛阻滞完全时间为(15.2±3.4) min。与其他3支分支神经比较,枕小神经的阻滞完全时间明显延长,这可能是由于枕小神经来自C2神经,距离C4注射点相对较远,因而起效相对较慢[13]。
25例患者中有7例出现心率加快、血压升高,6例合并出现声音嘶哑,声音嘶哑与心率加快、血压升高持续时间比较差异无统计学意义。这一现象考虑为位于颈动脉鞘内的迷走神经主干被阻滞引起。迷走神经于舌咽神经根丝的下方自延髓橄榄的后方处入脑,经颈静脉孔出颅腔,之后走行于颈动脉鞘内,在颈内、颈总动脉与颈内静脉间隙的后方走行,经胸廓上口入胸腔。在胸部,左、右迷走神经的走行和位置各异。喉返神经为迷走神经的一个分支,支配声带活动。迷走神经的阻滞可引起喉返神经阻滞的症状,如声带麻痹,表现为声音嘶哑、呛咳甚至呼吸困难;亦可表现为交感亢进引起的心率增快、血压升高[14]。迷走神经走行于颈动脉鞘内,在颈深筋膜的中间层,在颈神经通路层面内[15]。因而在颈神经通路阻滞时极有可能阻滞到迷走神经,但颈动脉鞘及迷走神经靠近中线,选择在靠外侧的胸锁乳突肌后缘处注药可以降低迷走神经阻滞的发生率,同时由于颈浅神经丛形成于胸锁乳突肌后缘中点处,因而胸锁乳突肌外侧缘注药可以提供更加完善的颈浅神经丛阻滞效果。已发表的文献对颈神经通路阻滞是否会合并膈神经阻滞和喉返神经阻滞尚无定论[1,3,16]。本研究无患者主诉呼吸困难,未进行膈肌活动度的评估,因而无法预测膈神经阻滞的发生情况,但膈神经与颈神经通路之间有椎前筋膜分隔,喉返神经与颈神经通路之间有部分椎前筋膜卷曲形成的颈动脉鞘阻隔,目前的观点为颈深筋膜是一个不易穿过的屏障,因而药物不易扩散至膈神经[1,17],这解释了本研究无呼吸困难发生的原因。但本研究发现颈神经通路阻滞每侧使用0.4%罗哌卡因15 mL较易发生迷走神经阻滞(28.0%),今后应关注降低局麻药浓度及容量是否会减少并发症的发生。
本研究发现几乎所有患者均出现了胸锁乳突肌收缩受限引起的抗阻力转头困难。胸锁乳突肌受副神经及颈深丛外侧肌群组神经支配[18]。目前认为组成副神经颅外段的纤维来自脊髓根,绕颈内静脉向外下方走行,经胸锁乳突肌深面分出一支支配该肌,终支在胸锁乳突肌后缘上、中1/3交点处继续向外下后斜向走行,在斜方肌前缘中、下1/3交点处进入斜方肌深面,分支支配斜方肌及胸锁乳突肌。副神经位于颈深筋膜浅层(封套筋膜)的深面,在颈神经通路阻滞入路处位于胸锁乳突肌后缘处深面的颈神经通路内,因此颈神经通路阻滞必然会阻滞副神经从而引起胸锁乳突肌的阻滞。但胸锁乳突肌同时受颈深丛外侧肌群组的分支支配,因而可以通过检查肩胛提肌支配的提肩运动是否正常明确胸锁乳突肌的阻滞是由于副神经阻滞引起还是颈深丛阻滞引起。本研究中所有患者均未见提肩或下沉肩胛运动障碍,因而推测胸锁乳突肌的阻滞是由于颈神经通路内的副神经阻滞引起,而不是颈深神经丛阻滞引起。
本研究发现虽然12 h后时点所测NRS评分高于2、4、8 h时点,但术后48 h内静息NRS评分均<4分,所有患者术后均未追加使用阿片类镇痛药物,说明双侧颈神经通路阻滞每侧使用0.4%罗哌卡因15 mL可为甲状腺手术提供术后48 h的有效镇痛效果,以往研究也证实了该方法在甲状腺手术术后镇痛效果方面的优势[19]。但本研究也存在一些不足:①未使用放射线检查观察膈肌阻滞情况;②声带麻痹的诊断应行纤维支气管镜检查明确[20],单纯以声音嘶哑诊断喉返神经阻滞是不准确的,本研究实际上是由于阻滞了迷走神经主干而引起的喉返神经阻滞症状,同时无法明确是单侧阻滞还是双侧阻滞;③本研究没有对照不行阻滞患者的术后疼痛情况,因此对于其镇痛效果的有效性及持续时间仍需做进一步的研究观察。
综上所述,双侧颈神经通路阻滞,每侧给予0.4%罗哌卡因15 mL可以为甲状腺切除术甚至是甲状腺癌根治术提供足够的手术麻醉效果,并可为术后提供至少48 h的有效镇痛,但是局麻药在通路内向内侧扩散引起的迷走神经阻滞而出现的心率增快及声音嘶哑是其常见并发情况。在今后的研究中应对局麻药的容积、浓度及注药位置进行深入研究。
