布地奈德雾化吸入与地塞米松静脉注射预防重症监护病房插管患者喉水肿的疗效比较Δ
2020-01-06宋玉燕向礼芳罗亚东何美惠
宋玉燕,杨 俊,向礼芳,罗亚东,谭 顺,何美惠
(1.重庆市公共卫生医疗救治中心重症医学科,重庆400036; 2.重庆市公共卫生医疗救治中心急诊科,重庆 400036; 3.重庆市人民医院江北院区呼吸与危重症医学科,重庆 400021)
气管插管是重症监护病房(intensive care unit,ICU)呼吸困难患者的常用治疗方法,但在治疗过程中,气管插管也可能引起患者喉水肿或喉气管损伤及擦伤等并发症,这些并发症发生在插管期间和拔管后,会升高患者死亡率,延长患者住院时间,增加治疗费用[1]。虽然临床医师知道大多数插管患者可能存在喉水肿,但气管插管过程中无法直接观察患处,很难判断患者是否发生喉水肿。气囊漏气试验(cuff leak test,CLT)是一种在气管拔管前评估气道是否狭窄、声门与周围组织是否水肿的方法,可以间接判断患者拔管后气道通畅性[2]。CLT是检测气囊充气和气囊放气时的呼气相潮气量(VT)差值,也是喉水肿和拔管后喘鸣的定量测试方法。研究结果表明,喉水肿是由免疫细胞浸润到损伤部位引发的[3]。喉与气管导管壁的接触会导致上呼吸道炎症。因此,在气管插管治疗过程中应使用抗喉水肿药进行预防治疗。预防性皮质类固醇治疗对儿童插管患者的疗效好,可使拔管后喉水肿发生率降低40%,而对成人的疗效还不明确。布地奈德雾化吸入是减少喉水肿且不良反应较少的治疗方法[4-5]。布地奈德是一种用于治疗肺部疾病的糖皮质激素,在肝脏中代谢和失活速度很快,对炎症具有明显的抑制作用[6]。因此,本研究比较了布地奈德雾化吸入与地塞米松静脉注射预防ICU插管患者喉水肿的疗效,现报告如下。
1 资料与方法
1.1 资料来源
选取2018年1月至2019年6月重庆市公共卫生医疗救治中心ICU收治的气管插管并顺利拔管的危重症患者318例。纳入标准:年龄18~60岁;插管时间≥48 h;浅快呼吸指数<105;绝对漏气量(CLV)<25% VT。排除标准:咽部有手术史或存在基础疾病者;高血糖者;长期服用非甾体抗炎药者;拔管前1周应用激素类药物或皮质类固醇药物者;严重消化道出血者;有呼吸系统疾病者。本研究经过医院伦理委员会批准同意,患者或家属均签署了知情同意书。采用随机数字表法分为布地奈德组、地塞米松组与对照组,每组106例。三组患者的基线资料相似,具有可比性,见表1。

表1 三组患者基线资料比较Tab 1 Comparison of baseline information among three groups
1.2 方法
布地奈德组患者拔管前30 min给予吸入用布地奈德混悬液(规格:2 ml∶1 mg)2 mg+0.9%氯化钠注射液4 ml雾化吸入治疗,拔管后即刻给予吸入用布地奈德混悬液(规格同上)2 mg雾化吸入治疗;之后48 h,每12 h给予吸入用布地奈德混悬液(规格同上)2.0 mg雾化吸入;雾化流速为6 L/min,时间持续20 min。地塞米松组患者在拔管后48 h内,每8 h静脉注射1次注射用地塞米松磷酸钠(规格:2 mg)8 mg。对照组患者拔管后48 h内,每8 h给予0.9%氯化钠注射液2 ml静脉注射治疗。
1.3 观察指标
采用最小潮气量(MTV)、相对漏气量(CLR)评价不同药物对拔管后患者喉水肿的影响。采用心率(HR)、动脉血氧饱和度(SaO2)与平均动脉压(MAP)等指标评价不同药物对患者血流动力学指标的影响。于插管前,插管后6、12、24、36及48 h 检测三组患者MTV、CLR、HR、SaO2与MAP水平。采用单变量分析年龄、性别、体质量及插管原因等人口统计学因素与CLR的相关性。CLT检测方法:根据相关文献报道的方法对患者进行CLT检测,即首先充分吸引口咽部分和气管导管内分泌物,将气管导管与呼吸机接通,机械通气模式设定为同步间歇指令通气,呼吸频率16次/min,VT为8 ml/kg,稳定3 min,气囊放气,记录6个呼吸周期呼气相VT(VTE)和吸气相VT(VTI),取最低3次的平均值,CLV=VTI-VTE,CLR=(VTI-VTE)/VTI。
1.4 统计学方法
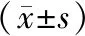
2 结果
2.1 三组患者插管后48 h内MTV、CLR水平比较
插管后12、24、36及48 h,布地奈德组、地塞米松组患者MTV水平较插管前明显降低,CLR水平明显升高,差异有统计学意义(P<0.05)。插管后12、24、36及48 h,布地奈德组、地塞米松组患者MTV、CLR水平明显优于对照组,差异均有统计学意义(P<0.05);插管后36、48 h,布地奈德组患者CLR水平明显高于地塞米松组,差异有统计学意义(P<0.05),见表2。
2.2 三组患者插管后48 h内HR、SaO2及MAP水平比较
插管后12、24、36及48 h,三组患者患者HR较插管前显著降低,差异均有统计学意义(P<0.05)。插管后48 h,布地奈德组、地塞米松组患者的SaO2水平较插管前明显降低,差异均有统计学意义(P<0.05)。对照组患者插管前后SaO2水平的差异无统计学意义(F=1.811,P=0.126)。插管后12、24、36及48 h,布地奈德组、地塞米松组患者MAP水平较插管前明显降低;插管后48 h,对照组患者MAP水平较插管前明显降低,差异均有统计学意义(P<0.05)。插管后24、36及48 h,布地奈德组、地塞米松组患者HR、SaO2及MAP水平明显优于对照组,差异均有统计学意义(P<0.05);但插管后,布地奈德组、地塞米松组患者HR、SaO2及MAP水平的差异均无统计学意义(P>0.05),见表3。
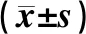
表2 三组患者插管后48 h内MTV、CLR水平比较Tab 2 Comparison of MTV and CLR levels within 48 hours after intubation among three
注:P1为布地奈德组与对照组比较;P2为地塞米松组与对照组比较;P3为布地奈德组与地塞米松组比较;与插管前比较,#P<0.05
Note:P1: budesonide group vs. control group;P2: dexamethasone group vs. control group;P3: budesonide group vs. dexamethasone group; vs. before intubation,#P<0.05
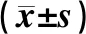
表3 三组患者插管后48 h内HR、SPO2及MAP水平比较Tab 3 Comparison of HR, SPO2 and MAP levels within 48 hours after intubation among groups
注:P1为布地奈德组与对照组比较;P2为地塞米松组与对照组比较;P3为布地奈德组与地塞米松组比较;与插管前比较,#P<0.05;1 mm Hg=0.133 kPa
Note:P1: budesonide group vs. control group;P2: dexamethasone group vs. control group;P3: budesonide group vs. dexamethasone group; vs. before intubation,#P<0.05;1 mm Hg=0.133 kPa
2.3 CLR的影响因素分析
单因素分析表明,性别、年龄、体质量及插管原因等因素与布地奈德组、地塞米松组患者的CLR不相关;性别、年龄及体质量与对照组患者CLR显著相关(P<0.05),见表4。
3 讨论
本研究结果显示,插管后36、48 h,布地奈德组患者CLR水平明显高于地塞米松组,差异有统计学意义(P<0.05)。表明布地奈德雾化吸入与地塞米松静脉注射对预防ICU插管患者气道狭窄疗效显著,能够降低插管患者喉水肿的发生率;与地塞米松静脉注射比较,布地奈德预防气道狭窄的疗效更高。
气管插管是手术室或ICU辅助机械通气的必需治疗方法,但患者喉水肿的发生率高达21%~65%。研究结果表明,由于皮质类固醇激素类药物具有抗炎作用,对呼吸道阻塞具有良好疗效,故采用该药抑制或治疗拔管后喉水肿是可行的[7-8]。布地奈德是少数可以用于雾化吸入的糖皮质激素类药物之一,该药与激素受体具有较好亲和性,亲脂性也较强,在局部抗炎活动中发挥完全,预防和治疗插管后咽喉部黏膜炎症的初期疗效较好,布地奈德雾化吸入能够显著缓解咽喉部黏膜炎症渗出和水肿。地塞米松可以对机体致炎活性物质的产生与激活进行抑制,同时也可抑制趋化因子作用于炎症细胞,使炎症的细胞反应和血管反应降低,进而迅速提高机体对炎症的耐受性,使炎症早期的毛细血管水肿、渗出和扩张得到充分抑制,最终避免喉水肿发生[9-10]。本研究结果显示,插管后12、24、36及48 h,布地奈德组、地塞米松组患者MTV、CLR水平明显优于对照组,差异均有统计学意义(P<0.05)。提示布地奈德雾化吸入与地塞米松静脉滴注对插管后喉水肿导致呼吸困难的患者具有较好疗效。
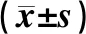
表4 单因素分析人口统计学因素与三组患者CLR的相关性Tab 4 Univariate analysis of correlation between demographic factors and CLR of the three groups
本研究静脉注射地塞米松的剂量(8 mg)与Kuriyama[9]和 Kainulainen[11]等的研究相同,但其他研究采用10 mg作为治疗的标准剂量。本研究中布地奈德的剂量(2 mg,在0.9%氯化钠注射液4 ml中稀释)与以前的研究一致[7]。Akcora等[12]的研究结果显示,ICU喘鸣患者拔管前每6 h静脉注射地塞米松5 mg,共注射4次,患者CLV较对照组提高54%。
本研究无患者发生血液动力学不良反应。插管后24、36及48 h,布地奈德组、地塞米松组患者HR、SaO2水平明显优于对照组,差异均有统计学意义(P<0.05);但插管后,布地奈德组、地塞米松组患者HR、SaO2水平的差异均无统计学意义(P>0.05),与相关研究结果一致[5]。
综上所述,布地奈德雾化吸入与地塞米松静脉注射均可有效预防ICU插管患者喉水肿并发症的发生;与地塞米松静脉注射相比,布地奈德雾化吸入预防的疗效更好。
