肢体毁损伤保肢治疗的体会
2020-01-02王才波金德镐胡召坤胡佳俊
王才波,金德镐,胡召坤,胡佳俊
(南通中山骨科医院 手外科,江苏 南通 266000)
随着社会的不断发展,由各类机器及交通事故导致的肢体毁损伤也不断增加,这种高能量损伤均需急诊手术处理,是创伤救治中的重大挑战,以往大部分病例均以截肢治疗为主。随着显微外科技术的进步,大大提高了治疗过程中肢体血管神经修复的可能,从而可尽量为患者保留患肢并恢复一定的功能[1]。现将 2015 年 6 月 -2018 年 10 月我科收治的10 例四肢毁损伤的治疗体会,报道如下。
1 资料与方法
1.1 一般资料
本组 10 例,男 7 例,女 3 例;年龄 23~79 岁,平均45.6 岁。损伤原因:机器绞伤5 例,车祸碾轧伤3 例,重物砸伤2 例。损伤部位:前臂中段毁损性离断1 例,前臂毁损性不全离断2 例,大腿远段毁损性不全离断1 例,足踝部毁损性不全离断伴胫腓骨骨折2 例,小腿中远端毁损性不全离断2 例,腕掌部毁损性不全离断2 例。其中3 例患肢撕脱皮肤跨越肢体近远端关节,上肢2 例,下肢1 例。本组病例特点:⑴均为单肢体损伤,皮肤撕脱或缺损;⑵主要血管神经损伤,肢体远端无血运,下肢主要神经连续性存在,上肢神经具备修复条件;⑶受伤至到院时间2~3 h,受伤至手术时间小于4 h;⑷MESS 评分为6~9 分;⑸无头胸腹部多发伤;⑹离断肢体无严重的关节及骨端粉碎性骨折。
1.2 手术方法
清创:彻底清除创面异物及失活组织,探查肢体血管神经损伤的平面及范围,并在显微镜下清创、标记。根据患者生命体征及患肢主要血管神经和软组织损伤情况予以评估伤情,如患者血压不稳定或需升压药予以维持、行保肢治疗后肢体无法恢复保护性感觉,均予以果断截肢。
骨折固定:上肢骨折端予以适当的缩短4 例,以利于血管神经修复;尺桡骨中段骨折予以接骨板螺丝钉固定;尺桡骨远端骨折予以克氏针和外固定架固定;掌腕骨骨折予以克氏针固定,其中1 例掌骨缺损者予以残存中环指指骨骨移植。下肢均未行短缩,胫腓骨骨折行外固定支架固定,足踝部骨折予以克氏针功能位固定。下肢胫腓骨部创面愈合后3 个月拆除外固定架更换为坚强的内固定。
血管神经:重建肢体血供,不全离断仅修复深动脉及伴行静脉,完全离断病例深浅动静脉均予以修复,神经断端行外膜缝合。血管缺损者行相同口径的静脉移植修复,修复后的血管均包埋在有可靠血供的软组织下。神经存在缺损,并有良好软组织覆盖时,Ⅰ期行神经游离移植,否则予以标记Ⅱ期修复。
肌腱及软组织:小腿及前臂肌肉无缺损者行断端缝合,如有缺损前臂肌肉固定于骨膜Ⅱ期行功能重建修复,小腿肌肉与同室间肌肉缝合。腕掌部肌腱缺损者,将指浅屈肌腱切取移植修复深屈肌腱。皮肤广泛撕脱时,根据撕脱皮肤完整性,予以吻合皮下静脉或反取皮原位回植处理,缺损创面以VSD 覆盖[2],后期根据患者全身和创面情况择期创面修复。
2 结果
本组术中因患者生命体征不平稳予大腿近段截肢1 例,术后足踝以远坏死行小腿中段截肢1 例,保肢成功8 例。1 例创面Ⅰ期愈合,余病例创面经2~7 次手术修复。术后经2~18 个月随访,保肢成功后的患肢,均有保护性感觉恢复,无疼痛,上肢以中华医学会上肢断肢再植功能评定试用标准评定:优2 例,良3 例,可 3 例。下肢行走稍有跛行 3 例,明显跛行1 例,均无需辅助工具可独立行走。大腿近端截肢病例安装假肢后需拐杖辅助行走,小腿中段截肢病例安装假肢后可独立行走(图1-6)。
3 讨论
Gregorg(1985)将肢体毁损伤定义为:肢体神经、血管、骨及其覆盖软组织等四个重要结构中有三个受到明显损伤。肢体毁损涉及肢体多结构严重损伤,治疗后均存在一定的功能障碍,选择截肢或保肢将影响患者预后的生活质量,如今医学治疗依然存在争议[3],所以术前对伤情及预后的评估尤为重要。目前对肢体损伤评估系统较多,如既往的肢体损伤严重评分、保肢指数、预期保肢指数、肢体损伤综合指数和近期的改良Gustilo 分型等[4]。但这些系统对患者社会因素考虑不足,如职业、家庭情况、治疗期望、经济情况等。因患者及家属早期最关心的是能否保留肢体,忽略了保肢过程中所需的多次手术,以及漫长的康复过程和较高的治疗费用,所以后期达不到自己的预期结果时极易导致医患矛盾。我院根据肢体毁损伤治疗原则,在2015 年6 月-2018 年10 月共进行了10 例保肢治疗,从中吸取了些经验与教训,总结后体会如下。
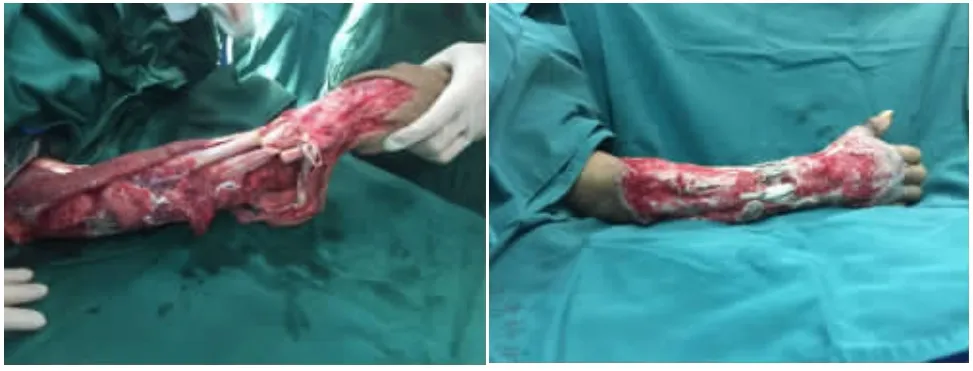
图1、2 上肢毁损伤保肢过程
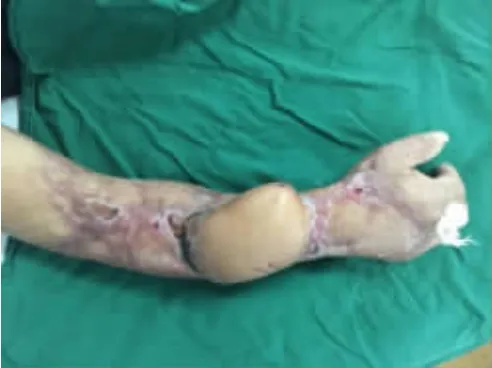
图3 上肢毁损伤保肢过程
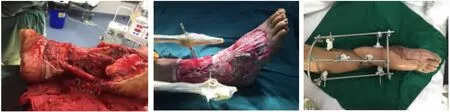
图4-6 下肢毁损伤保肢过程
3.1 急诊术前及术中处理
急诊术前处理重点是对伤情及预后进行评估,在对损伤控制的同时行详细的医患沟通,建立可靠的医患关系。术前有条件时让患者签署授权委托书,如术中改变手术方式,可向被委托人告知并签字。本组患者伤后均存在大量失血,入院后处于中度休克状态,监测生命体征,收缩压一般控制在70~90 mmHg,进行患肢弹力绷带包扎止血,必要时于肢体近端行气压止血带止血,并注意标注时间。开通两组静脉通道并于30 min 内输注2 000 mL 左右的平衡液,留置导尿并观察尿量及颜色。同时检查是否有其他部位的多发伤并予以备血,常规备血悬浮红细胞6~8 单位,血浆600~800 mL,不要以血常规的血红蛋白值去评估失血量,因为休克未补液时血液会存在浓缩,不能真实地反映机体的失血水平。本组血红蛋白在80~90 g/L,经补液均有明显下降,1 例患者下降至20 g/L 左右,所以术中应边输血边评估。收缩压维持在90 mmHg 左右,予以安排辅助检查进行急诊术前准备,在血压平稳的条件下急诊行保肢手术,如血压仍不稳定则继续行补液输血处理,待血压稳定后行截肢术。术中再次评估肢体神经、血管、骨及其覆盖软组织伤情以决定手术方式,应把能否恢复肢体保护性感觉作为保肢的首要条件,并将保肢过程和预期的患肢功能与家属做简要的沟通。术中必须彻底清除污染组织,保留无污染及无血运的皮肤,快速重建肢体血运,恢复血运后对挫伤肌肉予以再次清创。
处理难点:⑴保护重建肢体血运的血管:血管损伤多位于骨折附近并位置表浅,特别是肢体踝、腕部附近缺乏肌肉组织,难以保证修复的血管有良好的皮肤覆盖。本组病例肢体皮肤均伴有广泛撕脱,挫伤严重,1 例修复足踝部胫前动脉及伴行静脉后,见撕脱皮肤挫伤但皮下可见渗血,予以覆盖修复血管,术后覆盖血管表面的皮肤坏死导致血管栓塞,后期行截肢处理。所以血管修复后一定需要可靠的皮肤或肌肉组织覆盖,如无上述条件时果断行带蒂皮瓣或游离皮瓣桥接技术重建血运[5]。⑵撕脱皮肤处理:我院依据血运重建后,依撕脱皮肤远端皮下静脉是否出血而选择方案,如皮下静脉出血活跃,皮肤血运可,可吻合皮下静脉,皮下放置负压吸引球;如皮下静脉无出血或皮肤严重挫伤,可将皮肤修剪成中厚皮片回植,VSD 覆盖,术后依据皮肤成活情况再予以修复。
3.2 急诊术后患者全身及创面的控制
主要是维持体液平衡,纠正失血性贫血、低蛋白血症,预防挤压综合征,控制创面感染,防止长期卧床的并发症。术后 1、2、3、7 周定期复查血常规、生化指标,及时纠正贫血、电解质紊乱及低蛋白血症,可减少术后继发感染率、组织水肿、营养不良、伤口延迟愈合的发生率。术后早期积极预防深静脉血栓、压疮、坠积性肺炎。
处理难点:⑴患者术中行大量输血及输液加上术后进食少,均存在电解质紊乱,注意低钙、低磷、低钾、低镁、高氯血症,严重程度与术前肢体缺血水平和时间成正比。我们均跟据实验室检查和患者临床表现调整电解质紊乱,切勿完全以一次实验室检查结果进行,应边检测边调整。⑵术后使用抗凝药物后创面仍会大量渗血,如患者贫血无法纠正后期的相关修复也无法进行,所以控制创面溶血是很有必要的。我们在术中对创面行“地毯”式彻底止血,术后24 h 内不予以创面负压吸引,采取在不影响肢体血运的情况下以弹力绷带适当加压包扎,术后密切观察患肢血运并少量多次进行输血支持治疗。⑶创面污染及皮肤挫伤较重的病例,皮肤回植后均存在大面积坏死。所有病例细菌培养大部分为有菌生长,其中1 例下肢创面为真菌感染,其余为金葡菌、绿脓杆菌、大肠杆菌,后期我们采取在急诊手术清创后多点采集创面组织送细菌培养,以便能早期针对性地使用抗生素。一周内再次清创,大量盐水冲洗后,多点采集创面组织再次送细菌培养,及时根据药敏结果调整抗生素,一般抗生素使用不超过两周。感染控制应以彻底清创为主,针对性使用抗生素为辅,及时闭合创面。创面一般经过后两次清创加VSD 处理,肉芽新鲜未见大量脓性分泌物即可行创面修复,无需等到创面细菌培养阴性后进行。本组早期有1 例下肢术后大面积皮肤坏死伴感染的病例,因经验不足以创面细菌培养阴性为标准,共行五次清创处理后才行创面修复,创面长时间外露和长时间抗生素的应用导致真菌感染的临床教训。
3.3 创面的修复
因只有闭合肢体创面才能从源头控制感染,降低肢体的截肢率,有利于后期的肢体功能恢复。严格遵循创面修复原则,选择术者熟悉的皮瓣,减少创面愈合时间。本组病例创面修复方式:植皮+皮瓣修复6 例,植皮2 例,皮瓣修复1 例。皮瓣方式:游离股前外侧皮瓣4 例,其中2 例携带股外侧肌瓣,腹部带蒂皮瓣1 例,胫后动脉穿支皮瓣2 例。股前外侧皮瓣的血管解剖恒定,供区隐蔽[6],可切取较大面积,适用于多种术式,如创面存在空腔或感染时可携带肌瓣,为减小供区损伤还可设计成双叶皮瓣[7],所以此皮瓣在我院一般作为首选修复方案。肢体创面覆盖有良好血供的软组织,才能有利于深部组织的愈合和感染的控制,所以应在创面清洁及无明显渗出的情况时早期进行创面修复,同时还需注意患者的全身情况。本组1 例行游离肌皮瓣修复术后皮瓣下积液,予以拆线引流,皮瓣成活后骨折处创面无法愈合,予以换药处理2 个月未愈,再次入院予以清创+VSD术一次,第2 次清创后行抗生素骨水泥棒置入,伤口2 周后愈合,6 周后拔出抗生素骨水泥棒,予以适当加压包扎伤口完全愈合无复发。所以创面存在感染及骨质外露血运差,行皮瓣修复时予以置入敏感抗生素骨水泥,可控制创面感染,有利于皮瓣成活闭合创面[8-9]。
保肢治疗是一项系统、长期的过程,早期依靠显微技术保留肢体,后期依靠功能训练及手术改善功能,术后还面临顽固性疼痛、骨髓炎、关节畸形等并发症,无法解决时还需截肢处理,所以对患者及医生是一种考验。本组10 例保肢成功8 例,后期患肢均达到有感觉且无痛的基本要求,这是假肢无法达到的。上肢2 例患者能从事轻体力劳动,3 例手指功能基本丧失,但是通过腕及以上的关节运动可完成日常生活的需要。下肢保肢病例均无需辅助工具可独立行走,可从事轻体力劳动。所以对肢体毁损伤的治疗,术前应谨慎进行保肢评估,让患者及家属参与到保肢与截肢的决策过程中,做到细心保肢,果断截肢。
