盆底重建手术前后经会阴超声对下尿路状况的评估
2019-12-31陈方红叶玲红
程 烨,陈方红,叶玲红
(丽水市中心医院超声科,浙江 丽水 323000)
盆腔器官脱垂(pelvic organ prolapse,POP)是一种常见的妇科疾病,研究显示,15%~80%的POP患者会出现排尿缓慢、排尿中断、尿频、尿失禁等下尿路症状(lower urinary tract symptoms,LUTS),严重影响患者的生活质量[1]。盆底重建术(transvaginal placement of surgical mesh,TVM)是治疗POP的常用方法,但术后仍有少数患者存在排尿困难、尿不净等下尿路症状[2]。本研究采用会阴超声对盆底重建患者术前、术后的超声参数进行比较和分析,旨在为减轻盆底重建术后下尿路症状提供一定的理论依据。
1资料与方法
1.1一般资料
选取2016年6月至2017年6月期间在我院行盆底重建术的76例盆腔器官脱垂患者为研究对象,76例患者均为女性,年龄40~80岁,平均年龄(62.44±3.48)岁,平均体质量指数(23.64±4.06)kg/m2。纳入标准:①所有患者满足盆腔器官脱垂定量(POP-Q)分度法Ⅲ~Ⅳ度标准[3];②所有患者及家属对本研究均知情且签署知情同意书。排除标准:①排除临床资料不全的患者;②排除既往有盆腔手术史的患者;③排除存在尿道畸形、尿道感染等泌尿系统疾病的患者。本研究经医院伦理委员会审核并通过。
1.2检查方法
所有患者分别于盆底重建术前及手术后6个月进行两次会阴超声检查。仪器:探头频率为4~8MHz的GE Voluson E8超声诊断仪。所有患者检查前排空膀胱、直肠后等待30min至膀胱少量充盈,使患者取仰卧截石位,在超声诊断仪腹部容积探头处涂抹耦合剂,调整诊断仪至妇科模式,将探头置于患者会阴部,先后采用二维、三维模式,分别在静息状态(resting state,RS)、缩肛状态(constipation state,CS)以及最大Valsalva动作(max Valsalva action,MVA)下采集与保存患者耻骨联合内下缘及直肠肛管连接部的超声图像,由专业医师采用4D View 10.5.0.0软件进行图像后期处理,详见图1。
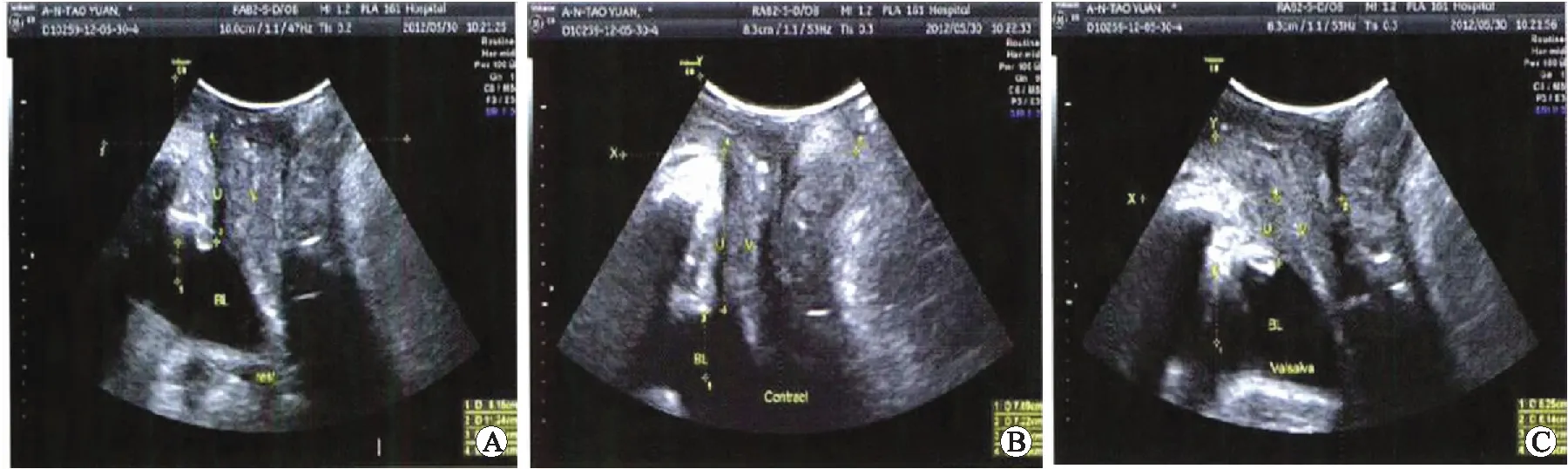
注:A:静息状态(Resting state,RS);B:缩肛状态(Constipation state,CS);C:最大Valsalva动作状态(Max Valsalva Action,MVA)
图1静息、缩肛以及最大Valsalva动作状态下会阴超声测量测量图
Fig.1 Ultrasonic measurements in the state of resting,anal contraction,and maxValsalva action
1.3观察指标
采用自身手术前后对照设计比较盆底重建术前、术后各项指标:①患者术前、术后6个月的超声参数:膀胱颈移动度(bladder neck descent,BND)、尿道倾斜角(∠α)、尿道膀胱后角(retrovesical angle,RVA)以及肛提肌-尿道间隙(levator urethra gap,LUG);②患者术前、术后6个月肛提肌裂口面积;③患者术前、术后6个月尿道漏斗及尿道膨出发生率。
1.4统计学方法

2结果
2.1盆底重建术前、后不同状态下超声参数比较
结果显示,患者术后BND值显著低于术前(2.26±0.51 vs.3.21±0.66,P<0.05);术后MVA状态下的LUG值也显著低于术前(3.22±0.63 vs.3.77±0.73,P<0.05)。术前、术后不同状态下∠α与RVA均无显著性差异(P>0.05);术前、术后CS与MVA状态下的LUG值也无统计学差异(P>0.05),见表1。
2.2盆底重建术前、后不同状态下肛提肌裂口面积比较
结果显示,患者术后RS、CS、MVA状态的肛提肌裂口面积分别为16.69±3.15 cm2、11.04±3.12 cm2、15.45±3.29 cm2,均明显低于术前,差异均具有显著性统计学意义(P<0.05),见表2。
2.3盆底重建术前、后尿道膨出及尿道漏斗发生率比较
会阴超声结果显示,76名患者中,与盆底重建术前对比,患者术后尿道膨出发生率(3.95% vs.14.47)、尿道漏斗发生率(10.53% vs.25.00%)显著下降,差异均具有统计学意义(P<0.05),见表3。
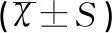
表1 盆底重建术前、后不同状态下超声参数比较Table 1 Comparison of ultrasound parameters before and after transvaginal placement of surgical mesh
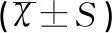
表2 盆底重建术前、后不同状态下肛提肌裂口面积比较Table 2 Comparison of laceration area of thelevator ani under different conditions before and after transvaginal placement of surgical mesh

表3 盆底重建术前、后尿道膨出及尿道漏斗发生率比较 [n(%)]Table 3 Comparison of incidence of posterior urethral protrusion and urethral funnel before and after transvaginal placement of surgical mesh [n(%)]
3讨论
3.1盆底重建术的应用
近年来POP发病率逐渐上升,且发病人群趋向老龄化。研究显示,年龄、体质量指数、激素水平、妊娠分娩等后天因素与先天遗传因素等均与POP发病有一定相关性,部分学者研究认为,低雌激素水平会降低泌尿系统的下尿道压力,使尿道萎缩,进而引发下尿路症状[4]。传统的盆底重建术虽然可以修复POP患者的阴道前后壁,但却可能对患者的子宫功能产生危害,影响患者术后正常性生活[2]。随着近年来临床手术技术的不断发展,盆底重建术的替代材料选择性更多,盆底重建术的盆底固定效果越来越好,术后不良反应也得到很大程度的改善,患者术后盆底功能恢复情况较好[5]。
3.2盆底重建术后会阴超声对下尿路状况的评估
会阴超声具有较高的准确性和客观性,对软组织的形态分辨力较强,因而被广泛应用于盆底重建患者的诊断和治疗过程中[6]。有学者将POP患者的会阴超声参数与POP-Q分型进行相关性分析,结果显示二者相关性较好,证明会阴超声对POP的诊断价值较高[7]。也有学者研究发现,超声可以准确通过膀胱颈移动度、尿道倾斜角、尿道膀胱后角、肛提肌-尿道间隙以及肛提肌裂口面积等参数,清楚显示腹腔镜阴道骶骨固定术后患者的盆底形态,提示我们会阴超声可能会为评价盆底重建患者下尿路状况提供有效的影像学依据[8]。本研究结果显示,采用会阴超声对盆底重建患者盆底结构进行动态观察,患者术后6个月的膀胱颈移动度明显低于术前,术后最大Valsalva动作下的肛提肌-尿道间隙也得到明显缩小。研究显示,肛提肌裂口面积增加至25cm2后,POP的发病率更高,盆底重建术是通过采用补片材料填补盆膈裂孔来改善POP症状的[8-9],通过手术,后肛提肌裂口面积会明显小于术前。本研究会阴超声检查结果显示,盆底重建患者术后6个月静息、缩肛以及最大Valsalva动作状态下的肛提肌裂口面积均明显小于术前。综上所述,会阴超声可以较好的反应盆底重建妇女的下尿路状况,可广泛应用于盆底重建患者的诊断和治疗评估。
