T2DM患者并发微血管病变相关危险因素分析
2019-12-27冯建民福建医科大学附属南平第一医院福建省南平市353000
冯建民 福建医科大学附属南平第一医院,福建省南平市 353000
随着我国老龄化人口增加和生活习惯的变化,导致2型糖尿病(Type 2 Diabetes mellitus,T2DM)变成流行病,据报道从1980年患病率为0.67%增加到现在的10.14%[1]。由于T2DM患者血糖控制困难,依从性差,随着患病时间延长,常合并微血管相关并发症:糖尿病肾病、糖尿病视网膜病变、糖尿病心肌病等较为常见,无疑在治疗上更是雪上加霜,导致终末期肾病、心脑血管事件、双眼失明等发生率明显增加[2]。因此,我们应重视T2DM防治,尤其针对出现慢性微血管并发症患者更应重视,深入认识相关危险因素,这对延缓疾病进展和降低死亡率尤为重要。故本文通过回顾性分析T2DM合并微血管病变的临床特点,分析此类患者的相关危险因素,提高对T2DM合并微血管并发症的认识,以期指导临床。
1 资料与方法
1.1 一般资料 收集2017年1月—2018年12月于我院诊治的T2DM患者996例,纳入合并微血管并发症的T2DM患者692例为观察组,其中DR/DN重叠患者167例,将观察组再分为:DR组患者395例,其中男207例,女188例,平均年龄(62.5±13.4)岁;DN组464例,其中男248例,女216例,平均年龄(61.6±12.7)岁。无微血管并发症的T2DM患者304例作为对照组,男169例,女135例,平均年龄(58.3±11.5)岁。回顾性分析上述纳入研究对象的临床资料。
1.2 入选标准 纳入所有的T2DM患者诊断均符合2017年中华医学会糖尿病学分会制订的《中国2型糖尿病防治指南(2017年版)》中的诊断标准[3];DN纳入标准:尿白蛋白排泄率(UAER)>30mg/24h,排除其他泌尿系统疾病。DR纳入标准:符合1984年中华眼科学会制定的《糖尿病视网膜病变分期标准》[4]。排除标准:妊娠、感染性疾病、恶性肿瘤、心脑血管病、多脏器功能障碍者。
1.3 观察指标 将患者年龄、病程、吸烟、体重指数(BMI)、糖化血红蛋白(HbA1c)、甘油三酯(TG)、总胆固醇(TC)、肌酐(Cr)、同型半胱氨酸(Hcy)、尿酸(UA)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、收缩压(SBP)和舒张压(DBP)情况进行对比分析。

2 结果
2.1 临床资料 对DR组、DN组、对照组一般资料进行对比,发现年龄、Hcy、TG、HDL-C、DBP在DR组、DN组与对照组比较无明显差异性(P>0.05),详见表1。
2.2 单因素分析 本文纳入自变量因素较多,将观察组和对照组相关因素进行单因素分析方法对各项自变量进行筛选, 经过单因素分析发现在纳入指标中有9种因素存在差异:BMI、HbA1c、Cr、TC、病程、吸烟、UA、LDL-C和SBP。详见表2。
2.3 多因素分析 采用Logistic回归分析上述9个具有差异的自变量(BMI、HbA1c、Cr、TC、病程、吸烟、UA、LDL-C和SBP)。根据OR值大小排序,提示该6项危险因素在微血管并发症患者的重要性:BMI、SBP、LDL-C、UA、病程和Cr,详见表3。
3 讨论
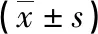
表1 各组患者一般资料比较
注:与对照组比较,aP<0.05;1mmHg=0.133kPa。
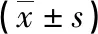
表2 T2DM患者微血管并发症对照研究单因素分析
注:与对照组比较,aP<0.05。
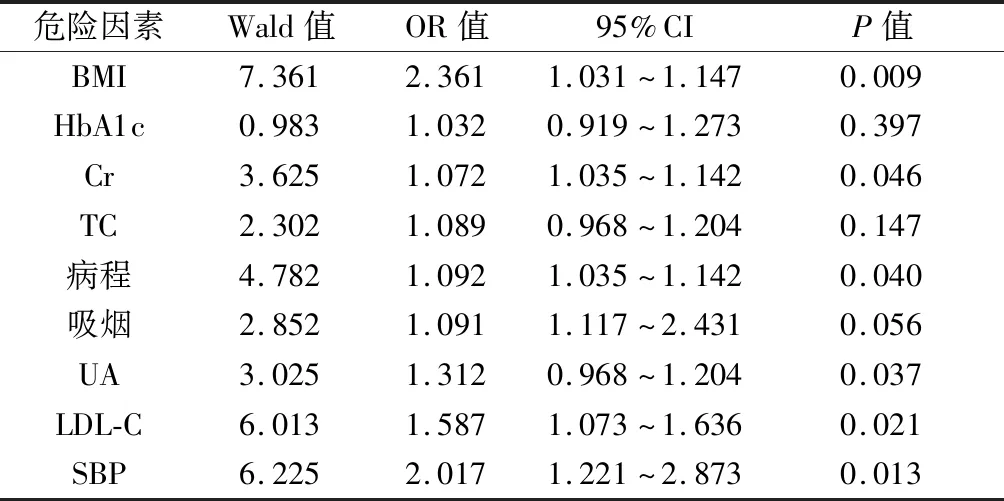
表3 T2DM患者微血管并发症的Logistic多因素回归分析
注:Wald值为χ2值;OR值为比值比;95%CI可信区间;P回归系数。
随着糖尿病发病率逐年增加,其中糖尿病微血管病变患病率亦不断增加,糖尿病患者微血管病变常累及视网膜、肾脏、心肌组织和神经组织。临床中主要以糖尿病肾病和糖尿病视网膜病变多见,早期诊断较难,主要病理变化为微循环功能障碍、微小血管瘤及基底膜增厚,主要发病机制可能与全身微血管内皮细胞可分泌多种致炎因子,参与微血管功能调控、内皮细胞程序性凋亡有关。研究资料表明,在2009—2012年我国T2DM患者的DN患病率在社区患者中比例为30%~50%;DN起病隐匿,是导致终末期肾病的首要原因,每年将有4.08%新增患者需要透析和肾移植等替代治疗;DN进展至终末期肾病的速度远远超于其他肾脏病变,有统计约为14倍,因此,早期防止DN的发生发展极为重要意义[5]。糖尿病视网膜病变也是DM的严重并发症,长期高血糖状态,导致视力下降甚至失明,具有发病率高、高致盲率等特点,严重影响患者生活质量。Modjtahedi BS等[6]学者报道平均每年因糖尿病失明人数达10 000人之多,DM患者失明的风险明显高于比非糖尿病患者。本研究通过多元Logistic回归分析发现有6种危险因素与微血管并发症发生有密切关系:BMI、SBP、LDL-C、UA、病程和Cr。首先,BMI作为肥胖症重要指标,众所周知其升高是心血管疾病的危险因素,肥胖人群易引起糖尿病微血管病变,这与饮食和生活方式有关,应早期干预。其次,血压对微血管并发症的发生发展影响明显。本研究表明收缩压与DN、DR的发生存在独立危险相关,国外前瞻性研究表明[7]收缩压每下降10mmHg,糖尿病微血管并发症的发生率下降约13%,终末期肾病患病率随血压病程呈正比。同时,长期高SBP会导致视网膜细胞的氧化应激损害,促进细胞黏附分子活化、炎性介质释放,最终视网膜损伤。第三,近年对DN、DR患病率与脂质代谢的关注较前增多,微血管病变患者的LDL-C显著高于无DR患者, 而HDL-C比较无明显统计学差异,糖尿病患者的LDL-C异常与DR的硬性渗出有一定关系。第四,本研究发现无论是DN组还是DR组,与无微血管并发症患者比较,病程越长,合并微血管并发症概率越大,超过10年以上的病程患者应警惕此类并发症的筛查。最后,Cr和UA属于机体代谢产物,具有一定毒性,与代谢综合征的密切相关。有研究表明[8],Cr和UA与胰岛素抵抗、高血压、高脂血症等协同参与糖代谢异常,促进微血管并发症的发生。因此,对T2DM患者除了控制血糖,还应注意对独立危险因素的评估,预防微血管病变的发生。
总之,本研究显示BMI、SBP、LDL-C、UA、病程和Cr是糖尿病微血管并发症的独立危险因素。临床工作中应重视上述危险因素的重视,重视糖尿病肾病和视网膜病变的早期筛查。由于本研究非多中心、非前瞻性,故存在一定的局限性,上述因素难以全面概括微血管病变所有独立危险因素,仍须大样本、多中心流行病学调查进一步证实。
