临床药师参与1例感染性心内膜炎患者万古霉素个体化给药药学实践*
2019-12-27赵春景
赖 艳,赵春景,钱 妍,魏 来
(重庆医科大学附属第二医院药学部,重庆 400010)
万古霉素是目前治疗耐甲氧西林金黄色葡萄球菌 (MRSA)最常用的糖肽类抗菌药物。近年来,随着MRSA检出率的上升,万古霉素得以广泛使用。但在治疗严重感染性疾病时,常需大剂量、长疗程和联合用药,因此在保证其疗效的同时,如何对药品不良反应进行防护也越来越受到重视。万古霉素存在肾毒性,故肾功能受损患者应以其血药浓度为依据设计个体化给药方案。本研究中就临床药师参与1例使用万古霉素后引起肾功能损伤的感染性心内膜炎患者进行血药浓度监测,并调整个体化用药方案的效果进行了探讨。现报道如下。
1 临床资料
患者,男,50岁,体质量62 kg,4个月前受凉后出现发热(最高39℃),伴畏寒、头昏,同时出现活动后气促,上述症状反复,当地医院就诊考虑“败血症”,予以抗感染治疗后病情好转,就诊过程中体检发现心脏杂音,心脏彩超示“室间隔缺损”,因感染暂未行手术治疗。于入院前3天,患者突发头晕、黑、晕厥,床旁心电图示三度房室传导阻滞,予安置临时起搏器,现为进一步治疗就诊于我院。心脏彩超示主动脉瓣赘生物生成。入院诊断为:感染性心内膜炎;二尖瓣关闭不全;三尖瓣关闭不全;败血症。入院后第3天在全身麻醉状态下行主动脉瓣赘生物清除术、室间隔穿孔修补术、人工二尖瓣置换术、人工主动脉瓣置换术、三尖瓣成形术、永久起搏器置入术。术后予万古霉素抗感染及强心利尿等对症支持治疗。入院第6天,患者出现发热,咳嗽咳痰,有咯血伴少许血凝块,阵发性咳出少许血性黏痰。白细胞计数25.89×109个/L、中性粒细胞百分数95.3%、C反应蛋白187.0 mg/L、降钙素原1.65 ng/mL,均较前明显升高;痰涂片见少量革兰阳性球菌。患者血培养提示MRSA。请临床药师会诊后,抗感染方案调整为万古霉素1 g(每日2次)+利福平 0.6 g(每日2次)+阿米卡星0.4 g(每日1次),静脉滴注。入院第9天,患者当日液体总摄入量为2 850 mL,尿量由术后的1 600~2 000 mL降至600 mL,查肾功能,血肌酐 175.2 μmol/L,计算肌酐清除率为39.10 mL/min。再次请临床药师会诊,临床药师和医师沟通后,建议停用阿米卡星,同时行万古霉素血药浓度监测,并根据肌酐清除率和血药浓度监测结果调整万古霉素剂量。患者经19 d的治疗后,血培养转阴,感染得到控制,肾功能逐渐好转,转当地医院继续治疗。肾功能指标变化情况见表1。
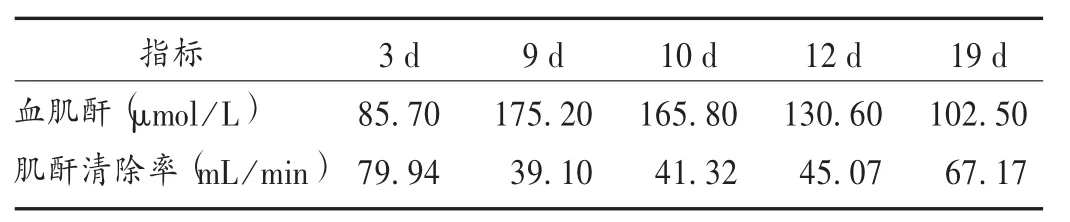
表1 肾功能指标变化情况
2 临床药师参与药学实践
2.1 万古霉素与肾功能异常的相关性
判断万古霉素相关的肾毒性一般指经过数天万古霉素治疗后,至少2次连续监测结果显示,血清肌酐增高(绝对增加值大于0.5 mg/dL或超过基础水平50%以上)且没有其他原因可解释,可视为发生了与万古霉素相关的肾毒性(VAN)[1]。
患者入院诊断为感染性心内膜炎,既往无肾脏病史,血压正常,且相关疾病导致肾损伤的关联性不大,虽不能排除感染所致的肾功能异常,但出现肾损伤在调整抗感染方案使用万古霉素联合利福平和阿米卡星治疗5 d后,存在合理的时间关系,且肾功能异常是万古霉素和阿米卡星的常见不良反应,而其肌酐的升高值为基础水平的50%以上,符合VAN的判断。因此,临床药师会诊后,考虑患者出现肾功能异常主要为万古霉素和阿米卡星两药联用引起。据报道,万古霉素所致肾功能损害发生率约为5%,但合用氨基苷类药物后肾毒性的发生率可升至14% ~35%[2]。因此,临床药师建议停用阿米卡星,进行血药浓度监测,调整万古霉素剂量,患者肾功能逐渐好转。
2.2 万古霉素血药浓度监测的必要性
万古霉素是治疗MRSA感染最常用的抗菌药物,患者诊断为感染性心内膜炎,其病原学以草绿色链球菌、金黄色葡萄球菌和肠球菌等革兰阳性球菌最常见。结合患者血培养结果提示MRSA,根据指南推荐[3-4],使用万古霉素联合利福平和阿米卡星的方案合理[5]。但由于万古霉素治疗指数窄、不良反应较重、药代动力学个体差异大,建议进行血药浓度监测,特别是肾功能不稳定(肾功能恶化或显著改善)和接受长期治疗(>3d)的患者[3],推荐监测血药谷浓度。
据报道,高龄、长期治疗、高谷浓度(30~65 mg/L)等是VAN的危险因素,其中万古霉素血药浓度≥10mg/L的患者发病率要显著高于血药浓度<10 mg/L的患者,说明万古霉素的血药浓度与肾毒性密切相关[6]。虽然万古霉素低谷浓度(<10 mg/L)能显著降低肾毒性,但现有研究认为,万古霉素的持续低血药浓度与万古霉素中介金黄色葡萄球菌(VISA)的产生有关,当万古霉素血药浓度持续在10 mg/L以下时,有可能导致VISA的产生[7]。因此,在万古霉素的使用过程中(包括长期治疗时),应使谷浓度维持在10 mg/L以上,才能取得临床治疗成功并有效防止耐药。患者应用万古霉素8 d后出现肾功能损伤,是否为谷浓度过高引起需进一步证实,如何在保证治疗血药浓度的前提下尽可能降低肾毒性仍需进一步研究,因此有必要对其进行血药浓度监测。2.3 万古霉素的血药浓度监测和药学监护
指南推荐的万古霉素的血药谷浓度需要维持在10 mg/L以上,对于感染性心内膜炎等复杂感染,建议维持在 15 ~ 20 mg/L,以达到有效治疗浓度[8-9]。目前患者已出现肾功能损伤,而感染性心内膜炎的治疗需要长疗程、大剂量的联合给药,因此临床药师协同医生共同拟订了万古霉素的目标治疗谷浓度为10~15 mg/L。患者目前已使用万古霉素治疗8 d,已达到稳态血药浓度(每日2~3次,第4次剂量后可达稳态浓度),建议可在给药前30 min取血监测万古霉素谷浓度,并及时根据其水平调整给药剂量。治疗第9天,当日监测万古霉素谷浓度结果高于临床药师和医师为患者拟订的目标,结合患者肌酐清除率,建议当日停用万古霉素。治疗第10天,再次监测万古霉素的血药浓度,在目标浓度以内,结合当前肾功能,调整万古霉素的给药方案为1 g,24 h 1次,嘱用250 mL溶剂稀释,滴注时间大于1 h。治疗第12天,监测万古霉素谷浓度为12.75 mg/L。因此继续按此方案给药,治疗第19天,监测万古霉素谷浓度为11.45 mg/L。患者病情好转,转当地医院继续治疗。
在万古霉素的实际监护中,监测时机的选择和剂量调整的方法非常重要。监测时机一般选择在万古霉素血药浓度达到稳态后,给药前进行监测,但对于肾功能不稳定的患者,需根据肾功能变化灵活选择监测时机,必要时需要随时监测。本例患者进行血药浓度监测时,万古霉素已使用8d,血药浓度已达稳态。治疗第10天,临床药师调整了给药方案,此时再进行血药浓度监测时,需要给药后第4剂再测定,因此选择在第12天进行血药浓度监测。肾功能不全患者万古霉素排泄减少,半衰期延长,若按原给药剂量易引起血药浓度升高,而经及时调整给药方案后,患者血药浓度能回归到拟订的目标治疗窗内。
3 讨论
患者诊断为感染性心内膜炎、人工瓣膜置换术后,感染性心内膜炎具有破坏力强、死亡率高的特点,国际心内膜炎协会的调查数据显示,感染性心内膜炎的住院死亡率可达17.7%,并发肾功能损伤会严重影响感染性心内膜炎的预后[10]。2015年欧洲心脏病学会中感染性心内膜炎管理指南[11]指出,感染性心内膜炎病原菌以革兰阳性菌为主,同时治疗需关注MRSA。治疗感染性心内膜炎时应于抗感染的同时采取积极的外科干预措施。在药物的选择上应选择杀菌剂,并保证在赘生物中要有足够的药物浓度,同时需大剂量、长疗程(一般为4~6周,人工瓣为6~8周)。患者血培养为 MRSA,而万古霉素是目前治疗MRSA感染的一线用药,选择其作为抗MRSA治疗的主要用药是合理的。VAN是万古霉素最主要的不良反应,也是导致患者住院时间延长和终末期肾病发生率、病死率和住院费用增加的主要因素,发生率为5% ~35%。研究表明,谷浓度、给药剂量、疗程、输注方式、联用其他肾毒性药物和患者疾病状态可能是危重症感染性心内膜炎患者发生VAN的风险因素,对于存在这些风险因素的危重症患者应加强监护。目前,关于万古霉素致急性肾损伤的机制尚不完全明确,可能与万古霉素致肾小管近曲端上皮细胞应激氧化有关。使用万古霉素引发肾损伤的患者停用万古霉素后仅有18%~35%肾功能恢复正常。但感染性心内膜炎的抗感染治疗仍需大剂量、长疗程联合应用抗菌药物。
这一全程抗感染治疗中,临床药师需充分发挥自己的专业所长,为临床药物治疗提供更优的药学服务。感染性心内膜炎伴肾功能损伤患者的监护要点为停用可引起肾功能损伤的药物;密切观察尿量、尿色变化;保持出入量平衡;保持体内电解质平衡和内环境稳定;密切观察血肌酐、尿素氮的变化,必要时进行血液透析。重症患者的病情较复杂,药代动力学也较易受到多种因素影响,故需个体化给药,综合患者的病情制订治疗药物血药浓度监测和个体化给药服务,改善结局。针对本例重症患者,临床药师利用药学知识综合处理,在评估患者病情的同时,考虑万古霉素的长时间联合用药导致了肾毒性发生率升高,因此停用了氨基苷类药物,并在保证万古霉素治疗血药浓度的前提下对其进行血药浓度监测,调整个体化给药方案,减轻了肾毒性[12]。在评价患者抗感染疗效,监护治疗引起的肾毒性的同时,临床还要警惕相关药物可能引起的其他不良反应,如利福平的肝毒性,万古霉素的耳毒性和红人综合征等,在临床实践中不断提高专业水平,发挥临床药师在重症患者临床治疗中的作用[13]。
