微球囊压迫术治疗三叉神经痛的日间手术管理实践
2019-12-26王晓岩姜悦刘菲王静
王晓岩,姜悦,刘菲,王静
(首都医科大学附属北京天坛医院医务处,北京 100070)
提升医疗服务质量,改善人民群众就医体验,是深化医药卫生体制改革的必然要求,对于提高患者满意度、和谐医患关系具有积极的意义。日间医疗作为一种高效、快捷的医疗服务模式,有利于减少患者治疗前等待时间、缩短无效住院时间,能够有效缓解患者积压、充分提高床位周转率、减轻患者经济负担[1-3]。
日间医疗可以分为日间手术、日间化疗、日间介入。根据中国日间手术合作联盟规定,日间手术是指需要住院实施手术的患者于当天入院、当天手术,术后经观察短时间出院的治疗模式[1]。得益于微创外科、麻醉技术和术后康复技术的发展,近 20年来日间手术发展迅速[4]。与传统住院手术相比,日间手术是一种新的服务模式,能使服务流程进一步优化,服务效率明显提高,医疗资源效益扩大,服务成本降低[5]。我院从2017年开始建立和完善经皮穿刺微球囊压迫(PBC)半月神经节治疗三叉神经痛的日间手术模式的运行流程,历经2年探索,取得了较好效果,大大提升了患者的就诊满意度。
1 选择微球囊压迫术治疗三叉神经痛作为日间手术管理的背景
三叉神经痛以患侧面部三叉神经支配区域内阵发性、闪电样、剧烈疼痛为临床表现,多见于中老年人。我国正逐步迈向老龄化社会,三叉神经痛的患病人数将日益增加。药物保守治疗无效时,患者的生活质量将受到严重影响,应尽早进一步治疗改善患者症状。
目前,保守治疗无效的三叉神经痛患者可选择行开放性手术或毁损性介入治疗。开放性手术即微血管减压术,通过切开颅骨、从三叉神经处移除或分隔开多种血管结构(常是扩张的小脑上动脉)解除血管对于三叉神经的压迫达到治疗目的。但手术存在发生脑脊液漏、脑梗死、颅内血肿、无菌性脑膜炎,听力损失等并发症的可能[6],且高龄、虚弱或有合并症的患者难以耐受此类手术。
三叉神经痛的毁损性介入治疗包括射频热凝术、球囊压迫术和伽马刀等[7-10]。经皮穿刺微球囊压迫术(PBC)治疗三叉神经痛最初由Mullan等[11]在上世纪80年代初期首先报道。PBC是一种毁损性介入治疗,通过球囊压迫半月神经节,一方面选择性损伤了传导痛觉的无髓细纤维,阻断了痛觉冲动的传入;另一方面解除了半月神经节局部可能存在的神经卡压,达到治疗三叉神经痛的目的。PBC技术具有安全有效、操作简便、术后恢复快、并发症少、住院时间短等优点,在欧美国家已广泛开展。
PBC技术在我国开展较晚,现有文献报道该技术的平均住院日为5~6 d[12-13]。早在2010年,我院即报道了经皮穿刺半月神经节治疗三叉神经痛的日间手术效果及护理策略[14]。迄今为止,射频治疗成为我院常规开展的日间手术。PBC技术与射频热凝术的治疗靶点均为半月神经节,两种手术的穿刺路径一致,因此具有开展PBC日间手术的基础。
2017年在医务处的统一协调下,我院召开了相关科室即疼痛科、麻醉科、手术室和放射科的协调会议,制定了各科室的临床诊疗规范,为PBC日间手术进行了前期的准备。通过前期的周密策划和准备,成功开展了PBC日间手术治疗顽固性三叉神经痛,即患者当日来院、当日手术和当日出院的治疗模式。
2 日间手术的管理模式
2.1 收治对象 选择疼痛科门诊就诊的、常规药物保守治疗无效、术前疼痛数字评分(NRS)大于7分、拒绝或不适宜接受微血管减压术的三叉神经痛患者80例进入本研究。排除标准:术前检查不正常、穿刺部位有感染、既往有精神系统疾病、既往有麻醉药物滥用史。临床研究方案通过医院医学伦理委员会的批准。
2.2 日间手术运行模式及效果评估
2.2.1 术前准备 所有患者在门诊完成术前评估和准备。术前检查包括血常规、肝肾功能、血糖、凝血功能、心电图、胸片和传染病检查。评估患者的合并疾病状况,进行充分的术前准备。临床医生向患者说明微球囊压迫术的过程、治疗效果和毁损性治疗可能的副作用后,患者签署知情同意书。
2.2.2 围手术期的流程 疼痛科医生提前一天电话通知患者,并将编辑好的短信发给患者及家属。短信内容涉及患者来院时间、禁食水时间、携带的证件、办理日间住院手续的流程等注意事项,便于患者做好术前各项准备。同时,疼痛科医生与放射科预约好手术时间,向麻醉科和手术室递交手术通知单,请麻醉科和手术室做好相应的准备。手术当日患者按照住院流程到住院处办理住院手续,疼痛科医生进行日间病历的书写。
麻醉科医生于术前2小时开始准备术中应用的麻醉机、监护仪、吸引器、术中行全身麻醉和喉罩置入所需物品等。手术室准备手术车、术中消毒液体、术中所需敷料等。放射科于术前1小时开始打开紫外线灯进行消毒。疼痛科护士配置术中需要的静脉用液体,为患者开放静脉通路。疼痛科医生陪同患者到达放射科拟行PBC手术的CT检查室。
紫外线消毒结束后,患者仰卧于CT扫描床,持续监测生命体征。于静脉麻醉诱导下置入喉罩,连接呼吸机进行机械通气。穿刺点及穿刺路径采用0.5%利多卡因局部浸润麻醉。在CT引导下成功穿刺卵圆孔、将微球囊置入患者患侧Meckel's腔。注射造影剂0.5~1.0 mL并压迫3~4 min后排空球囊,与刺探针一并撤出,压迫穿刺点5min后贴无菌敷料[15]。术毕停静脉麻醉药,待患者呼之睁眼后拔除喉罩送回麻醉后恢复室。患者在麻醉后恢复室继续观察直至神清语利、正常步行后办理出院手续离院。
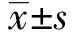
2.4 医疗运行管理 按照医疗核心制度进行严格管理,建立标准化诊治流程,严格实行主任医师、主治医师查房制度、术前讨论评估等管理制度。通过书写电子病历进行病历规范化管理,并及时归档保存,做好复诊、随诊等工作。
3 日间手术管理的经验
3.1 充分评估,选择合适的病种纳入日间手术管理 我院是以神经科学为特色的综合医院,三叉神经痛患者病源充足。由医务部门组织相关学科进行充分的评估论证,专家组认为PBC手术可以纳入日间手术管理。各学科在医务部门领导下进行了流程梳理,制定出规范的流程,保证日间手术顺利开展。从治疗效果看,本研究的80例患者治疗后1月、3月、6月及1年时NRS评分显著低于治疗前(图1),PSS评分显著高于治疗前(图2),患者满意度明显提高。
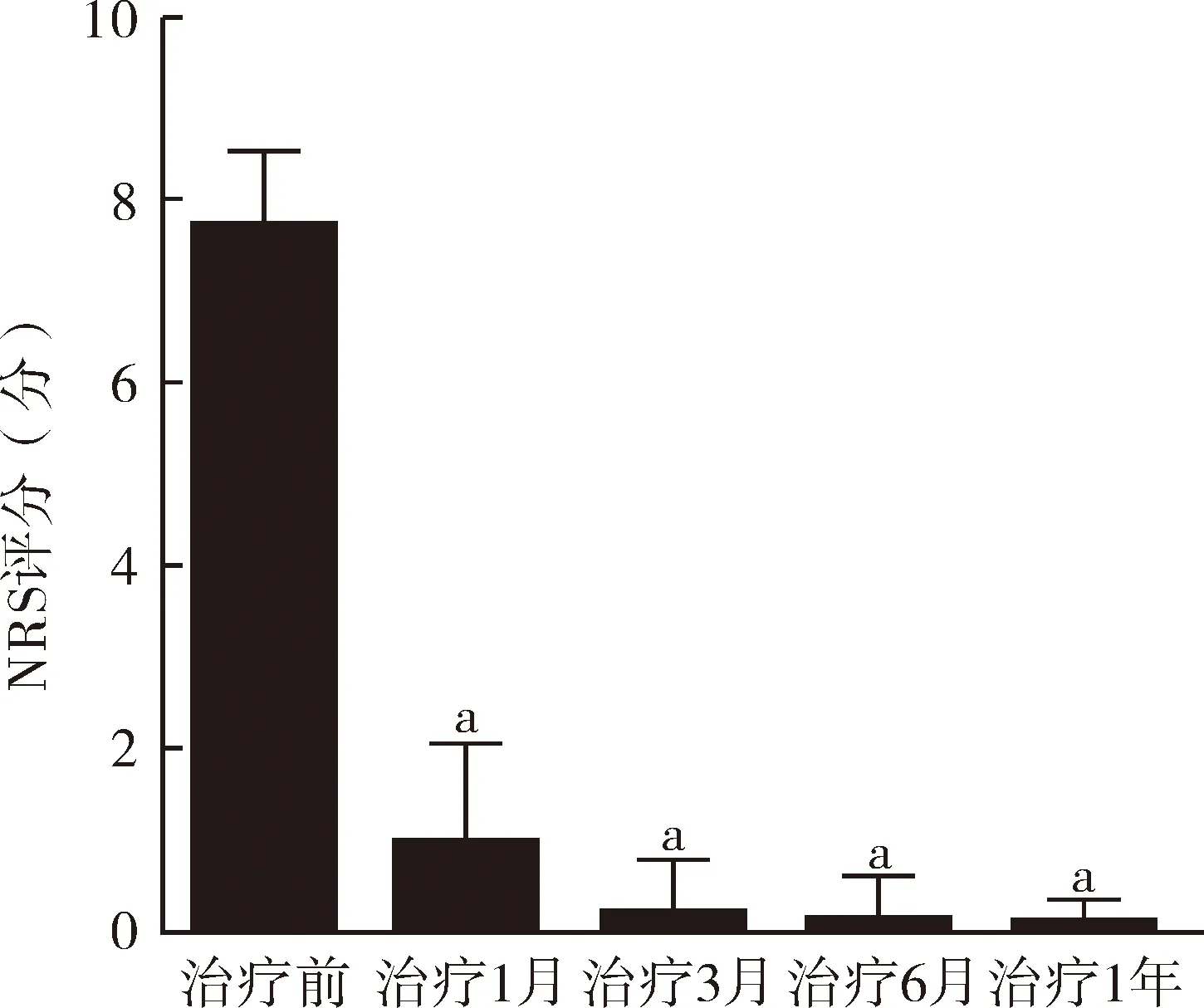
注:与治疗前比较,aP<0.01
图1PBC治疗前后患者NRS评分的变化
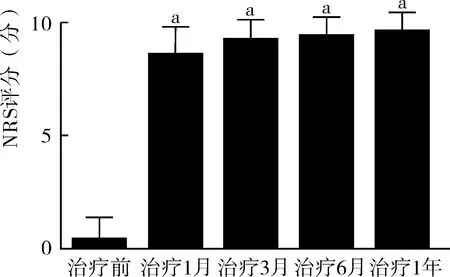
注:与治疗前比较,aP<0.01
图2PBC治疗前后患者PSS评分的变化
PBC手术是一种神经毁损术,术后73例患者出现不同程度患者面部麻木,随着时间的推移麻木的程度逐渐减轻。66例患者出现患侧咀嚼肌力量下降。除了上述三叉神经毁损后遗症外,未见严重术中及术后并发症,说明手术安全有效,进行日间管理切实可行。
3.2 患者的住院时间短、费用消耗低 目前,三甲医院的床位紧张问题仍然难以解决。本研究中患者入院期间不需要专门安排床位,因此,不会受到医院床位数不足的限制。通过流程改善,每位患者完成术前评估和准备后,在相关科室的配合下能够尽快安排手术治疗,本研究中平均术前等候时间(1.47±0.91)d。三叉神经痛患者如接受微血管减压术治疗只能收住院,受到床位不足等多方面因素限制,目前我院微血管减压术的术前等候时间较长,住院后的平均术前等候时间约为5 d。开展PBC日间手术的患者所有术前检查、评估和准备工作均于门诊完成。住院后平均(4.22±1.77)h即可进行手术治疗。手术后平均(1.96±0.83)h患者即可出院。因此,日间手术管理模式显著提高了临床医疗的效率。
3.3 合理高效运用治疗仪器设备 PBC手术需要在CT检查室进行治疗。术中CT引导可显著提高穿刺和置入球囊的成功率。在手术前疼痛科医生与CT室技术人员已充分沟通,确定好时间,利用CT检查的相对宽松的时间段见缝插针、高效地完成PBC手术,可以大大提高CT设备的使用效率,避免出现机器等人的局面。
3.4 提高各项绩效指标 开设日间手术可以有效分流患者,提高病房使用率、增加出院人数,同时缩短平均住院日。有利于多收疑难、危重患者,并由此使各种设备、仪器等医疗资源充分发挥作用,产生良好的经济效益和社会效益。
4 讨论
4.1 开展日间医疗的主要原则 开展日间医疗需要医院主管部门的理解与支持。医院管理者需以精细化管理理念为指导,在有限的内外部条件下,通过流程再造,让有限的医疗资源发挥更大的效益。此外,日间手术模式能够提高医院管理及运营的效率,但这种效率的提高必须以保证医疗质量及患者安全为前提[16]。
4.2 慎重选择日间手术病种 医院开展日间手术的病种范围,应结合医院的优势学科,选择以微创技术为主、技术成熟、手术风险小、并发症发生率低且患者条件良好的病种术式。近年来医疗技术,尤其是微创外科技术的迅猛发展,麻醉及麻醉复苏技术日臻成熟,为日间手术的发展提供了技术上的保障。中国日间手术合作联盟在2016 年首批推出56 个适用于日间手术的病种。我院疼痛科根据学科优势和特点,选择三叉神经微创手术作为日间管理取得了良好的效果。
4.3 规范日间医疗服务制度与流程 日间手术患者要在门诊完成所有术前常规检查。医务人员在日间医疗流程中,必须严格执行医疗核心制度,完成术前准备、手术谈话、麻醉谈话、手术患者身份确认、手术部位确认等相关常规程序;手术后严格执行主刀及相关手术科室负责制,手术当日患者夜间安全由所在科室值班医师负责处理相应紧急情况。对正常出院患者,科室设置专门人员,分别在出院后1、3、14、31 d进行电话随访和宣教,并登记安排复诊预约。对日间手术应实行全程管理,手术患者在院前、院中、院后每一个环节都处在组织有效的管理之下,使整个过程形成一个严密封闭的网络,以动态、持续的方式向患者提供医疗卫生服务[17]。
4.4 日间医疗服务展望 日间医疗是一种以患者为中心,介于门诊与住院之间的诊疗模式,是对传统医疗模式的补充,也是生物-心理-社会医学模式发展的具体体现,能满足患者对快捷方便医疗服务的需求,因此具有广阔的发展空间。随着我院日间医疗运作的日趋完善,我们将逐步拓展日间手术的范围。通过日间医疗模式能够部分缓解患者看病难、看病贵的问题。日间医疗模式符合“安全、有效、方便、价廉的医疗卫生服务”要求。但日间医疗的开展对整个医疗团队,包括手术医师、麻醉医师、护理人员、管理人员等提出了更高的医疗要求与责任要求[18]。同时,应进一步完善我院日间手术管理系统。通过对日间手术各个节点的关键信息进行全过程管理,是使数据链条更清晰,确保资源合理配置,从而提高手术效率[19]。
开设日间病房能有效分流患者,提高住院床位的周转次数和使用率,使病房床位空出多收疑难、重症患者。日间病房的开展使各种设备、仪器等医疗资源充分发挥作用。开设日间病房不但能减轻患者的经济负担和拓展人性化服务内涵,而且能使医院产生很好的社会效益和经济效益。
