慢性肺源性心脏病不同时期N-末端脑钠肽前体和右室射血分数的演变规律分析
2019-12-26
慢性肺源性心脏病(CPHD)是由于肺部组织、肺内血管或者胸廓慢性疾病所引起的肺组织结构改变,导致肺部功能发生异常,属于慢性呼吸系统疾病的范畴。其主要临床表现为肺动脉压力的显著增大、血管阻力明显上升,病人常常伴发右心肥大[1]。慢性肺源性心脏病是我国居民中最常见的多发性心肺病,易在各种诱因下导致心力衰竭和(或)心律失常,若错过最佳治疗时间,将严重威胁病人生命安全,不利于病人预后转归[2]。对慢性肺源性心脏病病人若能做到有效防控,对于延缓病情的进展,改善预后具有重要的临床意义[3]。脑钠肽(BNP)作为一种心脏神经性激素,具有增加心室压力、延长心室容积扩张时间的药理作用[4],对肺循环亦有重要调节作用,为临床上诊断和鉴别诊断慢性肺源性心脏病的重要指标[5]。但目前国内外对N-末端脑钠肽前体(NT-proBNP)的相关报道主要集中在左心功能不全及相关疾病,而慢性肺源性心脏病病人NT-proBNP含量与心脏功能改变的相关研究甚少,更缺乏对右心功能的相关研究[6]。为探讨慢性肺心病不同时期NT-proBNP和右室射血分数(right ventricular ejection fraction,RVEF)的演变规律,本研究对南充市高坪区中医医院收治的96例慢性肺源性心脏病病人及20名门诊健康体检者进行了对比研究,现报道如下。
1 资料与方法
1.1 临床资料 选取2015年10月—2017年3月我院收治的96例慢性肺源性心脏病病人和20名门诊健康体检者。慢性肺源性心脏病病人入选标准:无高血糖、高血压等慢性疾病;无甲状腺疾病、糖尿病等内分泌性疾病;临床确诊为慢性肺源性心脏病者;在我院进行住院治疗,病历资料完整。研究方法符合伦理学标准,与研究对象充分沟通,研究对象知情同意并签署知情同意书。排除标准:伴发有重要脏器功能不全;合并肿瘤、血液系统、免疫系统及精神疾病者;非慢性肺源性心脏病所致的心力衰竭者;预计生存期不足1年;不能配合拟定治疗方案或中途要求退出的对象。
1.2 方法 将门诊健康体检的20名健康居民作为正常组。纳入的96例慢性肺源性心脏病病人作为慢性肺源性心脏病组。根据纳入慢性肺源心脏病病人的病史、性别、年龄、症状、体征及客观检查结果,参照王宏[7]的“慢性肺心病不同时期N-末端脑钠肽前体和右室射血分数的演变规律及临床意义”中具体分组标准,将慢性肺源性心脏病组病人分为肺心功能代偿期组(29例)、呼吸困难期组(25例)、右心衰竭期组(22例)、全心衰竭期组(20例)。代偿期组:临床主要表现为咳嗽和咳痰,运动后出现明显心悸、气短、发绀及乏力的症状。呼吸困难期组:临床主要表现为夜间呼吸困难、胸闷气短、心悸、心慌、食欲一定程度下降及下肢明显水肿,甚者出现头昏脑涨、烦躁不安、抽搐昏迷等肺性脑病症状。右心衰竭期组:临床主要表现为食欲不振、恶心、呕吐、心慌、气短、夜尿及腹部胀痛。全心衰竭期组:病人同时存在左心衰竭和右心衰竭的大部分临床症状[7]。
1.3 观察指标
1.3.1 NT-proBNP水平 受试者分别于治疗前和治疗后14 d抽血,抽血前要求空腹10 h以上,清晨抽取静脉血10 mL,所有标本经高速离心(2 000 r/min)10 min后,对血清进行分离,放置于冰箱中进行冰冻冷藏,采用传统检测方法(双抗体夹心免疫荧光法)测定血浆NT-proBNP[8]。
1.3.2 RVEF水平 取心尖四腔心和右心两个空腔的标准切面,分别于这两个切面圈内划出右室舒张末的具体面积(RV end-diastolic area,EDA)、右室收缩末面积(RV end-systolic area,ESA),其中EDA可以在心电图R波的顶点测量得到,而ESA可以在心电图P波的起点得到。采用Simpson双平面法测量右室舒张末容积(RV end-diastolic area,EDA)及右室收缩末容积(RV end-systolic area,ESA)。RVEF计算方法为(EDV-ESV)/EDV×100%,RVEF正常参考值为51%~69%[9]。

2 结 果
2.1 正常组与慢性肺源性心脏病组血浆NT-proBNP和RVEF水平比较 慢性肺源性心脏病组NT-pro BNP浓度明显高于正常组,差异有统计学意义(t=-16.209,P=0.000);且RVEF明显低于正常组,差异有统计学意义(t=4.137,P=0.000)。详见表1。

表1 正常组与慢性肺源性心脏病组血浆NT-proBNP和RVEF水平比较(±s)
2.2 慢性肺源性心脏病不同时期血浆NT-proBNP和RVEF水平比较 肺心功能代偿期组、呼吸困难期组、右心衰竭期组、全心衰竭期组病人的NT-proBNP浓度比较,差异有统计学意义(F=91.057,P=0.000);4组RVEF比较,差异有统计学意义(F=52.375,P=0.000)。详见表2。

表2 慢性肺源性心脏病不同时期血浆NT-proBNP和RVEF水平比较(±s)
2.3 NT-proBNP和RVEF水平与慢性肺源性心脏病的相关性 慢性肺源性心脏病病人不同时期的NT-proBNP和RVEF存在显著相关性。随着病情的发展NT-proBNP水平越来越高,与病情进展程度呈正相关;而RVEF随着病情的发展逐渐降低,与病情进展程度呈负相关。NT-proBNP和RVEF的变化可以反映慢性肺心病的病情发展情况。详见表3。
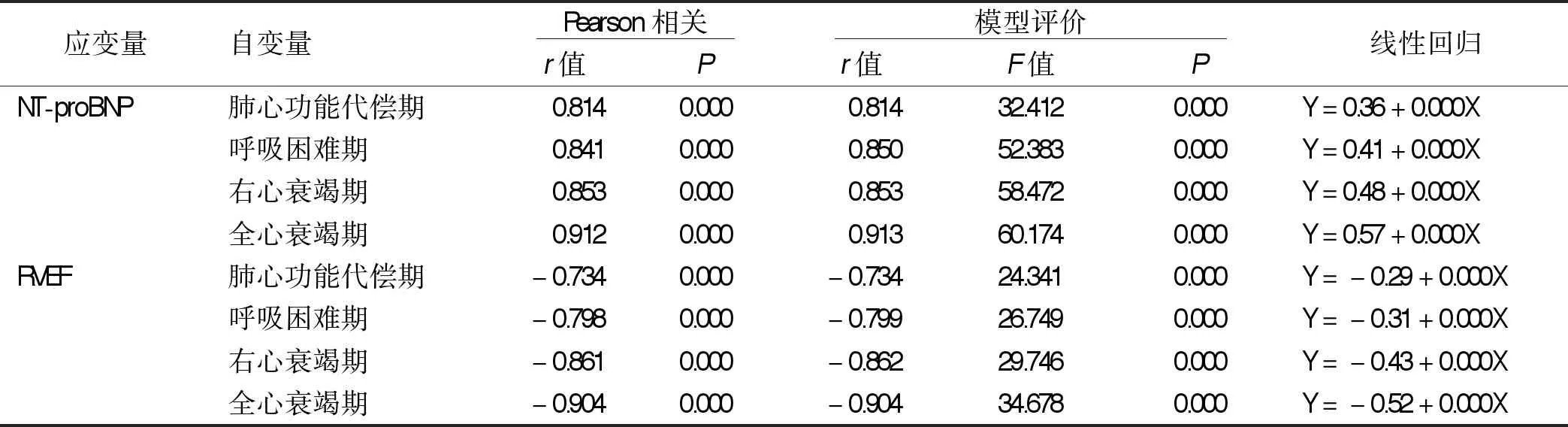
表3 NT-proBNP和RVEF与慢性肺源性心脏病的相关性分析
3 讨 论
肺源性心脏病是常见的一类始发于呼吸系统,严重影响心脏功能的多脏器功能障碍性疾病,虽然属于慢性疾病,但是其病情发展速度相对而言较快,病死率处于相对较高的水平[10-11]。尤其当今社会自然环境污染较为严重,人类生存环境恶化,导致慢性阻塞性肺疾病(COPD)的高发,COPD进行性发展为慢性肺源性心脏病的案例也不断增多。慢性肺源性心脏病病情发展过程中,低氧性肺动脉高压的形成是两种疾病过渡的中心环节,亦是影响疾病转归的最重要阶段。而在低氧性肺动脉高压形成的过程中,起主要作用的就是肺小动脉收缩和血管平滑肌细胞增殖[12];低氧血症、肺部结构功能的改变以及局部血栓等因素都会导致肺动脉高压和心室肥大而引起肺心病[13]。据国内相关临床报道,我国居民每年因器质性心脏病住院的病人中,慢性肺源性心脏病占5%~40%,绝大部分地区超过30%。这是由于慢性肺源性心脏病病人反复发生呼吸系统感染,从而导致心脏和肺部功能损伤逐年加重,严重导致呼吸衰竭和右心功能的快速衰竭。而且一旦慢性肺源性心脏病病情快速发展,病人的心脏功能将发生严重的器质性病变,损伤预后往往较差。若在慢性肺源性心脏病早期接受适当、及时、有效的治疗,对其长期的转归具有积极作用。因此,对慢性肺源性心脏病进行早期的准确诊断非常重要[14-15]。
本研究通过分析慢性肺源性心脏病不同时期NT-proBNP含量和RVEF的具体演变规律,探讨在慢性肺源性心脏病的发展期NT-proBNP和RVEF与病情进展的相关性。结果显示,慢性肺源性心脏病病人NT-proBNP浓度明显高于正常人,说明NT-proBNP含量用于慢性肺源性心脏病诊断可靠性较高。同时,慢性肺源性心脏病病人RVEF明显低于正常人,心脏发生器质性病变时会导致心室肌细胞的压力负荷极大增加,从而过量分泌神经激素类物质,这是反映心室肌细胞过劳表现的主要物质。但有研究认为,临床上NT-proBNP主要应用于对左心室功能和状态的评价,对于右室功能的指示作用并不明确[11-14]。有研究还发现,慢性肺源性心脏病病人的病情在代偿期、呼吸困难期、右心衰竭期及全心衰竭期4个不同时期,NT-proBNP表达量亦存在一定差别,病情越严重其表达量也越高,且呈现出明显的正相关性。因此,NT-proBNP含量还可以作为病人预后状态、病情转归过程、病人终末期死亡风险的一项独立预测因子。虽然当前研究认为,RVEF指标对于右心衰竭的指示作用缺乏循证医学证据,但是本研究发现RVEF随着病情的发展逐渐降低,在全心衰竭期达到射血能力的最低值,存在明显的负相关性。可能与病人肺部基本结构和生理功能的改变是不可逆的,往往会导致肺动脉顺应性的改变,继发性导致右心室持续的强收缩状态,从而引发右心室结构改变有关[15]。
综上所述,不同时期慢性肺源性心脏病病人的NT-proBNP和RVEF的演变规律与肺源性心脏病病人病情发展存在相关性,临床上对肺源性心脏病病人NT-proBNP的上升水平和RVEF的下降水平的监测,对慢性肺源性心脏病的早期诊断和预后判定具有重要意义。
