经鼻双相正压通气结合牛肺磷脂注射液治疗胎粪吸入综合征的效果及对患儿炎性因子和内皮功能的影响
2019-12-24袁景春
袁景春
广东省惠东县人民医院新生儿科,广东惠东 516300
新生儿胎粪吸入综合征单纯给予药物治疗,无法有效改善患儿呼吸状况以及临床症状,需要及时给予患儿机械通气治疗[1]。有研究报道,机械通气联合肺表面活性物质治疗新生儿胎粪吸入综合征可有效改善患儿呼吸功能,缓解临床症状,降低患儿病死率[2]。但不同的机械通气模式在新生儿胎粪吸入综合征治疗中疗效并不相同。本文旨在探讨经鼻持续正压通气(NCPAP)、经鼻双相正压通气(N-BiPAP)分别结合牛肺磷脂注射液治疗胎粪吸入综合征的疗效差异,现报道如下。
1 资料与方法
1.1 一般资料
经医院医学伦理委员会批准选取我院2017年1 月~2018 年12 月收治的82 例胎粪吸入综合征患儿为研究对象,在家属签署知情同意书后按照随机数字表法分为两组。对照组41 例中男25 例,女16 例;平均胎龄(38.41±2.89)周;平均出生体质量(3004.61±302.45)g;平均出生时间(18.92±2.49)min。研究组41 例中男24 例,女17例;平均胎龄(38.43±2.41)周;平均出生体质量(3012.71±305.25)g;平均出生时间(18.88±2.73)min。两组间一般资料比较,差异无统计学意义(P >0.05),具有可比性。
1.2 方法
对照组予以NCPAP结合牛肺磷脂注射液治疗,研究组予以N-BiPAP 结合牛肺磷脂注射液治疗。
牛肺磷脂注射液治疗:患儿取平卧位,将70 ~100mg/kg 牛肺磷脂注射液(H20052128;北京双鹤现代医药技术有限责任公司;70mg)缓慢注入气管插管内,并进行加压吸氧,给药完毕后,拔除气管插管。NCPAP 仪器为英国EME 公司生产的M672P 型婴儿气流控制系统。参数:氧浓度0.3 ~0.5,流 量5 ~10L/min,呼 气 末 正 压 为0.49 ~0.58kPa,N-BiPAP 仪 器 为 美 国CareFusion 公司生产的SiPAP 婴儿流量系统。参数:呼气末正压4 ~6cm H2O,FiO230%~50%,呼吸频率20 ~40 次/min,吸 气 峰 压(PIP)6 ~10cm H2O。两组参数根据患儿病情情况进行调整。
1.3 疗效判断标准及观察指标
临床疗效判断标准:患儿临床症状完全消失,氧合指标及呼吸功能恢复正常判断为显效;患儿临床症状改善,氧合指标及呼吸功能较干预前改善超过50%判断为有效;未达以上标准判断为无效[3]。总有效率=显效比例+有效比例。
采用酶联免疫法检测两组患儿干预前后白细胞介素-8(IL-8)、白细胞介素-10(IL-10)、内皮素-1(ET-1)、一氧化氮(NO)水平[4]。
统计两组患儿并发症发生情况。
两组患儿出院时及出院3 个月时神经发育状况采用行为神经评分量表(NBNA)[5]进行评分,分值<35 分为异常,评分≥35 分为正常。
1.4 统计学处理
2 结果
2.1 两组患儿临床疗效的结果比较
研究组显效15 例,有效23 例,无效3 例,总有效率为92.68%。对照组显效10 例,有效19 例,无效12 例,总有效率70.73%。研究组临床总有效率(92.68%)显著高于对照组(70.73%)(P <0.05)。见表1。
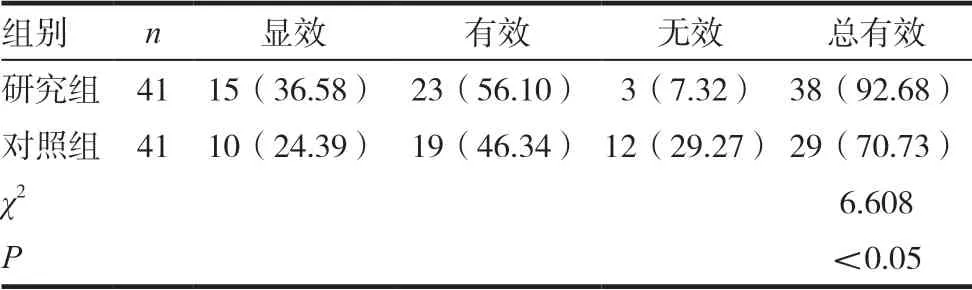
表1 两组患儿临床疗效的结果比较[n(%)]
2.2 两组患儿炎性因子水平及内皮功能的结果比较
两组患儿干预前IL-10、IL-8、ET-1、NO 水平比较,差异无统计学意义(P >0.05),干预后两组IL-8、ET-1 水平均较干预前显著降低,IL-10、NO水平均较干预前显著升高,且研究组IL-8、ET-1水平低于对照组,IL-10、NO 水平高于对照组(P <0.05)。见表2。
2.3 两组患儿并发症的结果比较
研究组出现肺气漏1 例,继发肺出血1 例,呼吸机相关性肺炎1 例,并发症发生率7.32%。对照组出现肺气漏2 例,继发肺出血2 例,呼吸机相关性肺炎2 例,并发症发生率14.63%。研究组并发症发生率(7.32%)与对照组(14.63%)比较,差异无统计学意义(P >0.05)。见表3。
2.4 两组患儿NBNA评分的结果比较
研究组出院时NBNA 评分(33.25±3.51)分与对照组(33.11±3.58)分比较,差异无统计学意义(P >0.05),出院3 个月研究组NBNA 评分(37.99±2.16)分与对照组(35.68±2.41)分均较干预前显著升高,且研究组高于对照组(P <0.05)。见表4。
3 讨论
新生儿胎粪吸入综合征是新生儿常见的呼吸系统疾病[6]。有研究表明,其重要发病机制为肺表面活性物质减少或活性抑制[7]。临床中常采用气管内注入肺表面活性物质治疗,牛肺磷脂注射液是一种外源性表面活性物质,可降低肺泡表面的张力水平,有效抑制炎症反应,降低因肺表面活性物质减少引起的肺泡萎缩,促进气道清除功能,进而改善机体通气效果及氧合功能,并且可增强肺免疫功能,提高肺抗感染能力[8]。机械通气是治疗新生儿胎粪吸入综合征的另一个重要手段[9]。NCPAP 和N-BiPAP 均是临床中常用的通气模式[10]。
表2 两组患儿炎性因子水平及内皮功能的结果比较
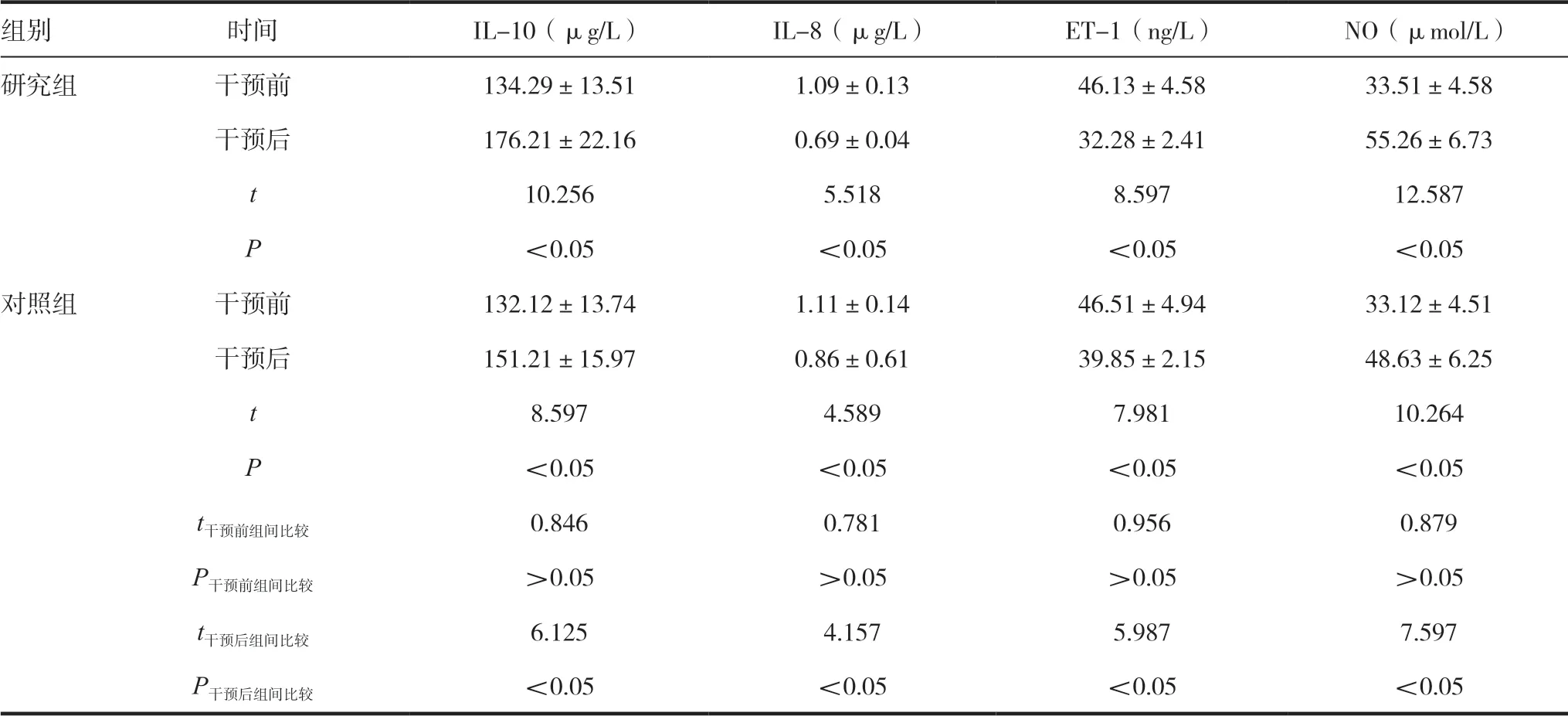
表2 两组患儿炎性因子水平及内皮功能的结果比较

表3 两组患儿并发症的结果比较[n(%)]
表4 两组患儿NBNA评分的结果比较(s,分)
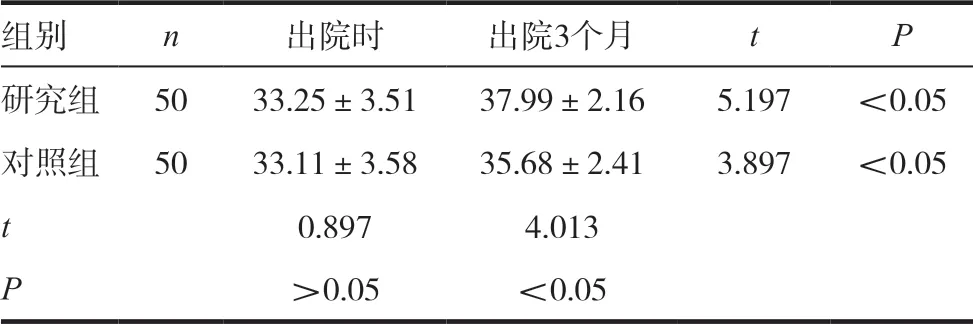
表4 两组患儿NBNA评分的结果比较(s,分)
有研究表明,IL-8、ET-1、IL-10、NO 水平可反映胎粪吸入综合征疾病进展[11]。本研究中给予不同组别患儿不同治疗方式,结果研究组临床总有效率显著高于对照组,IL-8、ET-1 水平低于对照组,IL-10、NO 水平高于对照组,出院3个月时NBNA 评分高于对照组。分析原因是因为N-BiPAP 相较于NCPAP 而言,可在吸气予鼻咽部较高的较高的吸气压[12],促进上部呼吸道扩张,增加通气量和潮气量,进而增加气体交换[13],在呼气相给患儿提供一个较低的PEEP,从而帮助患儿克服肺弹性阻力及气道阻力,减少呼吸做功[14]。通过PEEP 和PSV 两种模式,保持持续正压,增加潮气量,减少呼吸功和能量消耗,提高了动脉血氧分压,改善通气- 血流比例,进而缓解患者临床症状,减轻炎性反应及内皮功能损伤。N-BiPAP 联合牛肺磷脂注射液治疗,可促使牛肺磷脂注射液均匀、充分、快速的分布在肺部表明,更好的发挥肺泡表面活性物质的作用[15],降低肺泡表面的张力水平及因肺表面活性物质减少引起的肺泡萎缩,促进气道清除功能,进而改善机体通气效果及氧合功能,增强肺免疫功能,提高肺抗感染能力。两者联合具有协同作用,可更好的发挥各自功效,进而缓解炎性反应,改善过氧化受损,有效缓解患儿临床症状,避免因缺氧造成脑神经功能损伤。
综上所述,N-BiPAP 结合牛肺磷脂注射液治疗胎粪吸入综合征疗效确切,可减轻炎性反应及内皮功能损伤,促进患儿临床转归。
