珂立苏与固尔苏治疗新生儿呼吸窘迫综合征疗效对比研究
2019-12-18张惠琴王爱丽张月萍
李 凌,张惠琴,王爱丽,樊 蕊,张月萍
空军军医大学西京医院儿科(西安 710032)
近年来,饮食结构的改变和运动方式的调整使产妇体质发生了改变,早产儿、胎儿窘迫、巨大儿等的发生率不断增加[1]。新生儿呼吸窘迫综合征(Neonatal respiratory distress syndrome,NRDS)多见于早产儿,主要原因是肺表面活性物质(Pulmonary surfactant,PS)缺乏,患儿多于出生不久后即出现进行性呼吸困难和呼吸衰竭,该病的发病原因一般为肺泡表面活性物质缺失,导致肺泡半径变小、表面张力增加,进而引发肺泡萎缩所致,患儿多出现严重的的低氧血症和肺损伤[2]。国内有研究指出,NRDS患儿的院内病死率高达10%~20%[3]。自从Fujiwara[4]1980年首次报道使用PS成功治疗NRDS以来,越来越多的大样本临床研究显示该治疗方法可明显缩短机械通气时间、氧疗时间和住院天数[5],使早产儿存活率明显提高[6]。因此,PS替代治疗已成为预防和治疗NRDS的标准方法[7]。目前,国内临床上广泛使用的两种PS制剂是珂立苏(牛肺表面活性物质)和固尔苏(猪肺表面活性物质),二者在预防和治疗NRDS中均有良好的效果[7]。
虽然PS的安全性以及对于NRDS患儿的早期益处已得到证实[7],但PS对于NRDS患儿远期健康状态的影响仍然值得关注。国外已有较多对于不同外源性PS制剂(包括固尔苏)远期效果的评估,而我国对于使用国产珂立苏治疗的NRDS患儿,尚缺乏远期的随访研究。本研究的目的是随访本院使用珂立苏防治NRDS的患儿1~2岁时的体格、呼吸系统和神经系统发育状态,并与固尔苏比较,评价珂立苏对NRDS患儿各系统的近期和远期影响。
资料和方法
1 一般资料 2014年1月1日至2016年12月31日期间在空军军医大学西京医院儿科NICU住院的患儿且符合以下标准:①符合《实用新生儿学》诊断标准的Ⅱ~Ⅳ级NRDS患儿;②胎龄<37周;③生后存在RDS表现,且无创机械通气效果不佳;④排除重度窒息、肺出血、严重宫内感染、膈疝、严重的先天性心血管畸形、染色体异常、未用药即放弃治疗的患儿,以及出院后未按时复诊的患儿。入选94例患儿中,男57例,女37例,患儿胎龄28+1~36+5周。患儿入院时采用随机数字表将其随机分为珂立苏和固尔苏两组各47例,两组患儿胎龄、出生体重、出生时平均头围分别比较为无统计学差异(P>0.05),患儿孕母年龄及糖尿病、妊高症、胎膜早破等合并症比较无统计学差异(P>0.05)。见表1。
2 治疗方法 患儿给予气管插管,吸净气道内分泌物,用无菌注射器吸取复温药液,将注射器针头插入气管插管的管壁后给药。用药后6 h内尽量避免拍背吸痰。给药剂量及次数:珂立苏70~100 mg/kg,固尔苏100~200 mg/kg。若呼吸窘迫症状未缓解[4],如呼吸机参数FiO2>0.5,或MAP>0.78kPa(8cmH2O),可重复给药1~2次。当CPAP治疗无效,患儿PaCO2>8.0kPa(60mmHg),FiO2>0.5,而PaO2<6.67kPa(50mmHg),反复呼吸暂停发作时,给予机械通气。
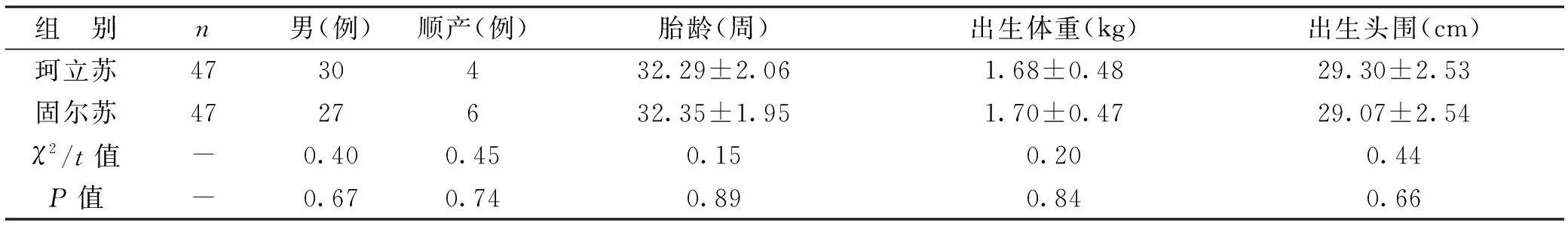
表1 两组患儿出生时一般情况比较

续 表
3 观察指标 近期疗效评价包括CPAP使用时间、氧依赖时间、治愈率、住院时间、出院体重、并发症及合并症等,远期疗效评价包括体格发育指标、呼吸系统感染发生率、喘息发生率以及神经系统DST评分。

结 果
1 两组患儿用药时间分布情况 两组患儿给药时间分布情况比较无统计学差异(P>0.05),见表2。两组患儿患先天性甲状腺功能减低(TNH)、坏死性小肠结肠炎(Necrotizing enterocolitis,NEC)、支气管肺发育不全(Bronchopulmonary dysplasia,BPD)、新生儿高胆红素血症(NHB)、消化道出血(GB)、新生儿肺炎(NP)、新生儿低血糖(NH)、早产儿视网膜病变(ROP)、第三或四级脑室内出血(IVH)、新生儿肺出血(NPH)、气胸(NPM)等合并症情况比较均无统计学差异(P>0.05)。见表3。

表2 两组患儿用药时间分布情况(例)

表3 两组患儿合并症比较(例)
2 近期疗效 两组患儿用药后CPAP使用时间和氧依赖时间比较无显统计学差异(P>0.05,图1)。两组患儿使用机械通气:珂立苏3例,固尔苏5例。两组患儿在治愈率、病死率、平均住院日、平均出院体重等方面比较均无统计学差异(P>0.05),见表4。
3 两组患儿1岁和2岁时的体格发育情况 两组患儿在纠正年龄1岁和纠正年龄2岁时的体重、头围、身高各参数比较无统计学差异(P>0.05),见表5。
4 两组患儿呼吸系统感染发病情况 2岁内呼吸系统感染发病情况以及喘息史比较,差异无统计学意义(P>0.05),见表6。
5 两组患儿神经系统发育情况 采用上海医科大学儿科医院制定的0~6岁儿童智力发育筛查测验方法(DST量表),由经过专业培训的专业人员对每位随诊患儿进行运动能区、适应能区、智力能区评分测试。发育商和智力指数用DQ和MI表示,结果评定标准:DQ和MI<70为异常,70~84为可疑,≥85为正常。两组DST评分比较差异无统计学意义(P>0.05),见表7。

图1 两组患儿CPAP使用时间和氧依赖时间
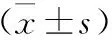
表4 两组患儿转归比较
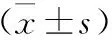
表5 两组患儿体格发育情况比较
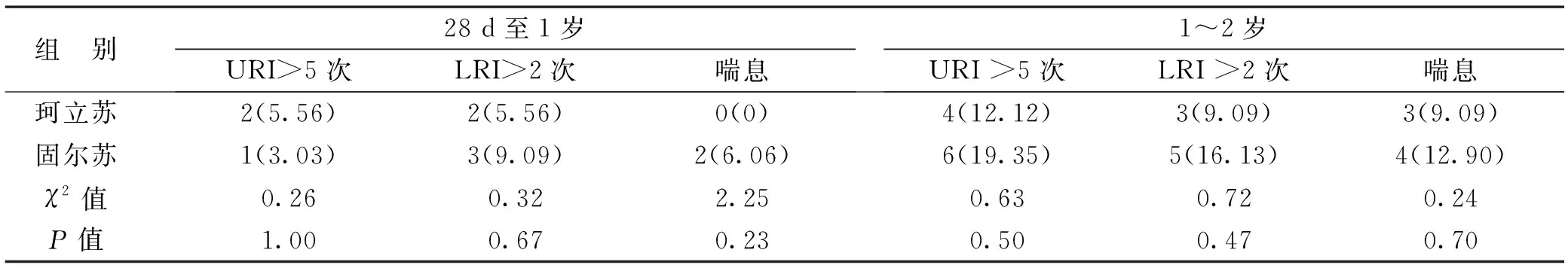
表6 两组呼吸系统感染发病情况比较[例(%)]

表7 两组DST(智能发育筛查)评分

续 表
讨 论
珂立苏是从健康新生小牛肺中分离提取的肺表面活性物质,是由我国自主研发的一种外源性PS。固尔苏是从健康新生猪肺中分离提取的肺表面活性物质,由意大利Chiesi制药公司研发。有大量研究表明,在治疗NRDS患儿的近期疗效比较研究中,珂立苏与固尔苏在减少患儿机械通气时间、氧依赖时间、住院天数及并发症方面比较,均无统计学差异[8]。也有人[8]报道,需要使用比牛肺表面活性物质剂量更大的猪肺表面物质,才能达到与之相同的疗效。本研究显示固尔苏与珂立苏对NRDS的患儿均能起到较好的疗效。用药后比较两组患儿在CPAP使用时间、氧依赖时间及住院天数比较均无统计学差异。合并症和病死率比较亦无统计学差异,提示两者在近期疗效相当。
PS是由脂质、蛋白和碳水化合物合成的磷脂蛋白复合体,主要成分为卵磷脂,包括磷脂酰胆碱、磷脂酰甘油和磷脂酰肌醇。PS在Ⅱ型肺泡上皮细胞内质网中合成后,以板层小体的形式在细胞浆内存储;板层小体成熟后脱离细胞,进入肺泡,形成管状髓磷脂;管状髓磷脂进一步分解,最后在肺泡表面展开,吸附于气液界面并扩展形成单分子膜,从而发挥降低表面张力、防止肺泡萎缩的功能。PS降低表面张力的作用是随着肺泡表面大小而改变的。在呼气时,肺泡表面缩小,由于PS分子更密集地吸附在肺泡的表面,导致肺泡的表面张力下降,从而使回缩力减小,避免肺泡的塌陷,而且易于再次扩张。当吸气时肺泡扩张,PS分子形成扩张膜,分子密度较前减小,而且由于滞后作用,肺泡的表面张力增高,从而限制了肺泡过度膨胀,使得肺泡在吸气状态下的扩张较为一致。NRDS的发病机理为肺表面活性物质的缺失。研究证明,患儿通过使用肺表面活性物质,从根本上纠正了患儿病情,改善了患儿肺换气功能,改善了肺的顺应性,同时表面活性物质能够降低肺泡表面张力,避免肺泡塌陷的发生,进而改善患儿血气指标[9]。本研究显示固尔苏与珂立苏对降低肺泡表面张力、防止肺泡萎缩等方面疗效相当。
对于生后早期使用外源性PS对NRDS患儿生长发育的影响,国外已有长期随访的研究报道。Courtney等[10]随访了1540例生后使用棕榈酸考福西利(Colfoseril Palmitate)的NRDS患儿1岁时的健康状况,发现在身高、体重、头围等体格发育方面无显著不良影响。Hascoet等[11]随访了118例生后使用固尔苏的患儿1岁时的健康状况,亦得出无不良影响的结论。Teig等[12]随访了纠正年龄为3岁的接受PS微创给药法的患儿,他们的体格发育未受影响。关于珂立苏对NRDS患儿生长发育的长期随访研究极少。我们的研究显示珂立苏与固尔苏组NRDS患儿在2岁时的身高、头围、体重比较均无统计学差异,说明与包括固尔苏在内的其他肺表面活性物质一样,珂立苏对NRDS患儿2岁内的体格发育也无不良影响。
Gappa[13]前瞻性研究了气管内滴入牛肺冻干粉(Alveofact)的早产儿在学龄期的肺功能状况,发现与正常同龄儿比较无统计学差异。另有研究[14]表明,接受固尔苏等外源性PS治疗可降低支气管肺发育不良(BPD)的发病率,对患儿的肺功能发育无不良影响。Sinkin等[15]跟踪观察了192例新生儿期接受小牛肺灌洗液(Infasurf)治疗的早产儿,发现在4.5~8岁龄时,这些孩子在肺功能方面无显著负面影响。Hascoet等[11]发现接受固尔苏治疗的患儿较安慰剂组1岁内呼吸系统的发病率有所降低。而杨宁等[16]随访了101例接受了珂立苏治疗的患儿,6岁时的肺功能较未用PS组有明显改善。该研究同时发现使用珂立苏治疗的患儿反复呼吸道感染的发生率(21.7%)显著低于未用PS的对照组(40.0%)。邰海服等[17]随访研究显示经PS治疗的NRDS患儿反复呼吸道感染发生率约为30%。林云等[18]对NRDS患儿随访1年的结果显示Ⅰ度、Ⅱ-Ⅲ度和Ⅳ度NRDS患儿1岁内因呼吸道感染再次住院的比例分别为3.3%、23.3%、76.7%,伴有喘息的比率分别为3.3%、20.0%、53.3%。本研究随访后发现,珂立苏组和固尔苏组1~2岁时反复呼吸道感染发生率均与上述文献报道接近,两组间比较无统计学差异。本研究中,在1~2岁年龄段,两组的反复呼吸道感染发生率和喘息发生率均高于1岁以内年龄段,这可能与1岁以后患儿外出活动较1岁以内增多有关。喘息发生率在珂立苏和固尔苏组之间比较无统计学差异。本研究中那些有喘息发作史的患儿,可能与其早产、剖宫产史、低出生体重、家族史以及维生素D缺乏等多种因素相关。
Kapellou等[19]研究发现早产儿脑发育的后期是在宫外环境中完成的,脑发育的增长速度逐渐减慢。Sinkin等[15]发现接受小牛肺灌洗液(Infasurf)治疗的早产儿,在4.5~8岁龄时,这些孩子在神经系统发育以及学习成绩方面无显著负面影响。另有研究[20]表明,在对接受固尔苏治疗后的NRDS患儿进行跟踪观察,可提高患儿生存率,而且不会增加患儿的神经系统发育障碍的发病率。Moya等[21]观察了胎龄24~32周、出生体重600~1250 g的1294例早产儿,这些患儿分别接受不同的PS制剂(Lucinactant、Exosurf、Beractant、猪肺磷脂),前瞻性追踪观察至1岁,发现PS对智力发育的影响,各组比较无统计学差异。Sinn等[22]通过Meta分析发现接受了肺表面活性剂治疗的患儿增加了生存率,同时不会增加其在1岁和2岁时的神经系统发病率。另有研究[23]表明,尽早对早产儿进行综合干预,可改善早产儿的精神、感知觉发育和运动功能,从而降低神经系统发育异常的发生率。目前尚未见到珂立苏与NRDS患儿神经系统发育的随访研究。本研究对两组患儿随访至2岁,未发现脑瘫患者,1~2岁时DQ和MI异常率在两组间比较无统计学差异。研究结果显示,至2岁时,两组分别有 19.35%和16.13%患儿显示异常DQ,这可能与家长不按时随诊并适度对早产儿进行早期家庭干预有关。
综上所述,珂立苏治疗患儿NRDS近期和远期疗效与固尔苏相当,对患儿2岁内的体格发育、呼吸系统发育以及神经系统发育均无不良影响。由于本院住院新生儿以外地患者居多,随访困难,样本量有限,未对反复呼吸道感染和喘息史的患儿,以及DST评分异常患儿做多因素相关性分析,我们将继续随访观察这些患儿在学龄期呼吸系统和神经系统疾病的发病情况。
