双干型大脑中动脉分叉部动脉瘤形成与分叉部几何形态的CT血管成像
2019-12-17陈锦灿夏广明
梁 梅,陈锦灿,夏广明
(广东省肇庆市第一人民医院影学影像科,广东 肇庆 526000)
颅内动脉瘤在临床上较为常见,是指动脉血管壁局部异常膨出,颅内动脉瘤发生后,一半以上的患者可因动脉瘤破裂导致死亡或遗留严重残疾。大脑中动脉(MCA)瘤破裂率约为50 %,占颅内动脉瘤的20 %,其中80 %~85 %为分叉部动脉瘤[1-2]。有效筛查高危人群,及时尽早诊断MCA动脉,能有效降低分叉部动脉瘤的破裂率。目前临床上对于MCA瘤的研究多为大脑动脉分叉角大小与动脉瘤发生的相关性,对动脉瘤发生与分叉部血管管径、MCA分支与主干夹角的关系相关研究较少。本研究通过对2017年8月至2018年8月期间我院接收的双干型MCA分叉部动脉瘤患临床资料进行回顾性分析,探讨动脉瘤发生与MCA分叉几何形态的关系,为临床筛查动脉瘤高危人群提供参考,报告内容如下。
1 对象与方法
1.1对象 选取32例双干型MCA分叉部动脉瘤患者,患者入院就诊时间为2017年8月至2018年8月期间,纳入标准:(1)经数字减影血管造影确诊;(2)本研究经医院伦理委员会批准,患者均知情同意;(3)CTA图像清晰,便于测量。32例患者中,女15例、男17例;平均年龄(58.8±7.5)岁;4例患者因高度怀疑面肌痉挛、脑梗死等就诊,28例患者中急性蛛网膜下腔出血及脑内血肿15例,急性蛛网膜下腔出血10例,脑内血肿3例,主要因言语障碍、头痛或活动障碍而入院就诊。同时收集30例同期在我院行CTA检查的无动脉瘤患者,其中女14例、男16例;平均年龄(56.5±10.8)岁;入选者经CTA片诊断MCA无动脉瘤,无瘤样扩张,见图1。

图1 无动脉瘤受试者头部CTA
1.2方法 采用Philips Ingenuity Core-128层CT检查,扫描参数:240 mAs,120 kVp,视野226×240。预扫后连接高压注射器,注入15 mL生理盐水和65 mL碘普罗胺,流速为5.0~5.5 mL/s。将扫描后的数据传至Philips三维工作站,三维后处理采用最大密度投影(MIP)和血管容积再现(VR)图像,分别测量较细分支与主干夹角(γ2)、较粗分支与主干夹角(γ1)、分支管径、分叉角(γ3)、分叉部血管管径(图1,图2)。最后计算分支管径比和两分支夹角比。
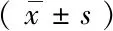

图2 MCA分叉动脉瘤VR及MIP图像
2 结果
2.1对照组与动脉瘤组患者血管形态学参数比较 动脉瘤组患者分叉部血管管径、γ1、γ2均较对照组患者要小(P<0.05),γ3较对照组患者明显要大(P<0.05)。两组患者的两分支夹角及分支管径组间比较差异无明显统计学意义(P>0.05),见下表1。

表1 两组血管形态学参数比较
2.2各项血管形态学参数对动脉瘤诊断效能比较 当γ1<101°、γ2<91°、γ3>105°、分叉部血管管径<1.95 mm时,动脉瘤发生风险相对较高;分叉部管径、γ2、γ3曲线下面积均>0.7,诊断价值较高,而γ1曲线下面积<0.7,诊断价值相对较低,见表2、图3。

表2 各项血管形态学参数诊断效能比较

图3 各项血管形态学参数敏感性特异度的ROC曲线
3 讨论
MCA动脉瘤根据发生部位可分为近端动脉瘤、分叉部动脉瘤、远端动脉瘤。近端动脉瘤占10 %~15 %,位于M1段分叉部近端;分叉部动脉瘤占80 %~85 %,位于大脑中动脉第一分叉部;远端动脉瘤占1.1 %~7.0 %,位于M12分叉部以远[3-5]。MCA分叉部根据分支数目可分为三型,分别为多干型、双干型和单干型,其中以双干型较为多见,占88.75 %。目前关于颅内动脉瘤的形成机制主要认为与高血压、血流动力学、遗传、脂质代谢障碍、炎症反应等有关[6]。贠红雨等[7]研究发现,9p21/CD-KN2与动脉瘤的形成密切相关,该基因主要参与血管壁重塑,此外,EDNRA和SOX17等也可能与动脉瘤形成相关。在颅内动脉瘤形成的后天因素中,炎症反应、脂质代谢异常、高血压,可能通过诱导中膜血管平滑肌细胞凋亡和损伤血管内皮细胞,促使动脉瘤形成。
同时,动脉瘤的形成与血流动力学密切相关。有研究发现,对照组与动脉瘤组患者血流动力学异常评分存在差异,动脉瘤组患者血流动力学异常评分更高[8]。而血流动力学又与动脉瘤几何形态有关,通过血流流动(血压和壁面切应力)互为作用。血管分叉处的血流速度因血流方向发生偏移而加快,导致剪切力及冲击力加大,故分叉部易形成动脉瘤[9]。还有研究发现,MCA分支倾斜角和分叉角的增大,会加大壁面切应力及壁面切应力梯度,易形成动脉瘤[10]。有学者认为,靠近血管分叉顶部的血流可能因阻力较大而明显减小,血流的速度差将使壁面切应力增大,从而形成动脉瘤[11]。国内有学者研究发现,对照组与MCA分叉部动脉瘤组间较粗分支与主干夹角、分叉部管径存在明显差异,动脉瘤组分叉角大于对照组,分叉部管径小于对照组,MCA分叉部动脉瘤患者较粗分支直径、分叉部管径、分叉角与对照组有差异,而较细分支直径、两分支与主干夹角无差异[12]。本研究中结果显示,MCA分叉部动脉瘤组患者的分叉部管径和γ1、γ2、γ3与对照组间比较有差异,进一步研究发现,当γ3>105°、γ2<91°、γ1<101°时,发生动脉瘤的风险较高,其中γ2、γ3诊断特异性及敏感性相对较高。同时本研究中结果显示两分支管径比较无差异,分叉部管径组间比较有差异,其中动脉瘤组较对照组要小,根据ROC曲线确定,当分叉部管径<1.95 mm时,动脉瘤发生风险相对较高,故该参数也可作为评价分叉部动脉瘤发生的敏感指标。但本研究也存在一定的不足,即未将患者年龄、高血压等可能危险因素予以排除,今后将进行更为深入的研究。
综上所述,MCA分叉部几何形态参数与双干型MCA分叉部动脉瘤形成有一定关联,分叉部动脉瘤患者分叉部血管管径、γ1、γ2减小,γ3增大,通过分析以上参数,能帮助筛选动脉瘤高危人群,值得在临床上推广应用。
