单次不同剂量地佐辛与右美托咪定联合用于硬膜外镇痛的效果评价*
2019-12-17杨云菲
杨云菲,李 荣,王 东,陈 彪,吴 娟
(内蒙古科技大学包头医学院第一附属医院麻醉科,内蒙古 包头 014010)
术后疼痛是每一位接受全子宫切除术患者所共同面临的问题,尤其是对于经腹式全子宫切除术的患者。随着对术后疼痛的研究,其对机体的不利影响如失眠,焦虑,甚至抑郁,高血压,伤口的愈合延迟,慢性疼痛等问题不断出现,这也提高了医务人员和患者对术后疼痛的重视。有效的术后镇痛是医师和患者共同的心愿。另外,由于女性患者生理的特殊性,术后疼痛不仅影响患者围术期的康复,还影响患者的心理健康,甚至发生焦虑抑郁等情况[1]。
1 对象与方法
1.1对象 本研究经医院伦理委员会批准,所有患者均签署知情同意书。选取我院2017年6月至2018年6月行经腹全子宫切除术患者120例(ASA分级1-2级),年龄40~60岁,体重45~75 kg,随机分为4组(每组30例),采用随机双盲对照试验进行观察。病例入选标准:接受腰硬联合麻醉与术后PCEA镇痛,并能够正确理解镇痛镇静评分。排除标准:(1)对相关药物过敏者;(2)无阿片类药物滥用史;(3)术中使用静脉镇痛镇静药物。4组患者的一般情况比较,差异无统计学意义(P>0.05)。见表1。
表1 4组患者一般情况比较
1.2麻醉方法 所有患者术前常规禁食水,入手术室后持续监测患者血压及平均动脉压(MAP)、心电图、心率(HR)和脉搏氧饱和度(SpO2),并记录其基础值。开放外周静脉,并滴注乳酸林格钠溶液扩容。所有患者于L2-3间隙行腰硬联合麻醉,腰麻注射液为0.75 %罗哌卡因2 mL与10 %的葡萄糖1 mL组成的重比重液,置入硬膜外导管(头侧),使麻醉平面维持在T4-6水平,术中根据手术情况,适时追加硬膜外药物,手术结束前30 min不再给药。
1.3镇痛方法 4组患者镇痛泵均由0.2 %罗哌卡因100 ml(罗哌卡因注射液规格为75 mg/10 mL,批号:780032035,齐鲁制药有限公司)配置。PCEA均采用同种一次性镇痛泵,上海怡新医疗设备有限公司,标准容量100 mL,持续输注剂量(CI)1 mL患者自控单次按压剂量(Bolus)2 mL,锁定时间10 min。C组患者应用LD镇痛液为7 mg地佐辛;D1组患者为地佐辛5mg加Dex(江苏恒瑞医药股份有限公司,产品批号:12071236)0.3 μg/kg;D2组患者为地佐辛3 mg加Dex剂量0.4 μg/kg;D3组患者为地佐辛2 mg加Dex剂量0.5 μg/kg。LD药物均于手术结束前30 min通过硬膜外导管缓慢推注后连接PCEA。每组患者均静脉注射托烷司琼5 mg,托烷司琼注射液规格:2 mg/mL,齐鲁制药有限公司,批号:170302。
1.4观察指标 (1)镇痛评分采用视觉模拟VAS评分法(0-10 cm),镇静程度采用Ramsay评分法,分别于术后4 h(T1),6 h(T2),8 h(T3),12 h(T4),24 h(T5),48 h(T6)评价镇痛镇静程度[2]。(2)记录术后48 h内恶心呕吐、嗜睡、寒战等不良反应发生情况。(3)采用改良Bromage分级评价患者运动阻滞情况:无运动阻滞,能自行抬起大腿为0级,不能抬起大腿为1级,不能屈膝为2级,不能屈踝关节为3级。(4)术后肛门排气时间。
1.5统计学方法 采用SPSS 23.0进行统计学数据处理,计量资料以均数±标准差表示,组内比较采用重复测量方差分析,组间比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1术中情况 4组患者手术时间,术中出血量,局麻药用量及术中补液量比较,差异无统计学意义(P>0.05)。见表2

表2 4组患者术中情况比较
2.2镇痛情况 4组患者术后4 h患者的VAS评分均较低,4~12 h时段VAS评分上升(P<0.05),且在4~8 h时段达到高峰(P<0.05)。观察组(D1组,D2组,D3组)各时段的VAS评分与同时段的对照组(C组)比较有差异(P<0.05)。D2组各时段的VAS评分低于同时段的D1组(P<0.05),而D1组与D3组之间相比,差异无统计学意义(P>0.05)。见表3。
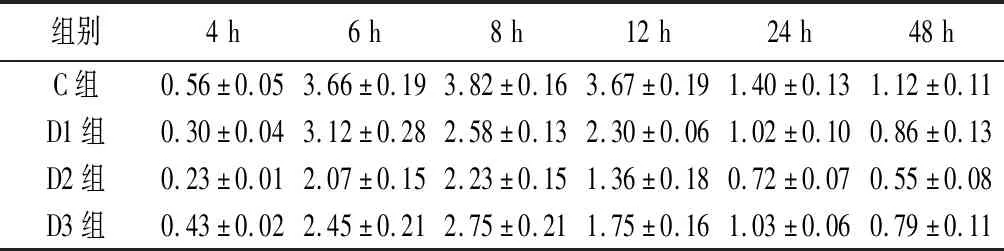
表3 4组患者镇痛情况比较
2.3镇静及运动阻滞情况 4组患者运动阻滞恢复情况:根据改良Bromage分级为0级恢复时间分别为C组(4.1±0.6)h、D1组(4.3±0.3)h、D2组(4.4±0.4)h、D3组(4.5±0.3)h;4组患者运动阻滞均在6 h内完全恢复。D3组运动恢复时间明显比C组延长(P<0.05),D1组和D2组运动恢复时间相比,差异无统计学意义(P>0.05)。各组患者均无过度镇静现象。
2.4患者不良反应发生情况 在观察期间恶心、呕吐发生分别为C组6例(20 %),D1组3例(10 %),D2组1例(3 %),D3组1例(3 %);寒战C组8例(27 %),D1组1例(3 %),D2组、D3组均为0;D1组、D2组、D3组恶心、呕吐和寒战发生率低于C组(P<0.05),但3组间比较,差异无统计学意义(P>0.05)。4组患者肛门排气均在24 h内恢复;四组患者均未出现皮肤瘙痒、呼吸抑制及血流动力学波动等不良反应。
3 讨论
术后疼痛是对机体的一种恶性刺激,不仅能增加机体的氧耗及促进应激反应,而且还会造成患者焦虑、恐惧、失眠等精神创伤[3]。良好的术后镇痛可以缓解患者紧张焦虑情绪,减少炎性介质的产生,从而有助于加速术后康复[4]。由于疼痛是通过多种途径和机制共同作用形成结果,故临床上多采用多模式镇痛,即通过不同作用机制的多种镇痛药物联合使用,从而阻断疼痛产生,减少外周和中枢敏化[5]。地佐辛是阿片受体部分激动-拮抗剂。研究表明地佐辛通过激动μ1受体达到较强的镇痛作用,拮抗μ2受体,故皮肤瘙痒、恶心呕吐和药物依赖发生率较低[6]。由于本药恶心呕吐、皮肤瘙痒的发生率低于吗啡,故地佐辛被越来越广泛的应用于术后镇痛[6]。
Dex通过选择性激动位于脑干蓝斑核α2肾上腺素能受体,降低蓝斑核兴奋性,从而产生镇静、镇痛、抑制交感神经等生理作用。同时可降低心肌氧耗,有较轻的呼吸抑制作用,且具有独特的生理睡眠状态等优点,被广泛用于术后镇痛[6]。有研究显示2 μg/kg的右美托咪定用于硬膜外无神经损伤发生,且具有良好的镇痛作用[7]。另外,Konakci等[8]研究观察Dex应用剂量为0.5~2 μg/kg硬膜外注射,无神经损伤报道,可见硬膜外使用适量的Dex是安全的。另有研究显示,右美托咪定能够增强局麻药的镇痛效果,降低其用量,且减弱局麻药的运动神经阻滞作用[7-10]。有临床研究表明右美托咪定复合罗哌卡因可增强其镇痛效果,这可能是由于右美托咪定激动α2肾上腺素能受体,收缩微血管,从而延缓局麻药吸收,延长作用时间,同时可抑制去甲肾上腺素释放,阻断疼痛信号传导[11-12]。
罗哌卡因可产生麻醉和镇痛双重作用,且小剂量使用时仅产生感觉阻滞等特点,故临床常用于硬膜外镇痛[13]。考虑到其硬膜外镇痛的安全性和有效性,有关指南推荐罗哌卡因用于硬膜外镇痛时的浓度范围为0.1 %~0.2 %,背景剂量为4~6 mL/h。为提高镇痛效果,本研究硬膜外镇痛所用罗哌卡因浓度为0.2 %。
在本研究中,实验组(D1,D2,D3)的VAS评分低于同期对照组(C组)。随着右美托咪定剂量增加,地佐辛剂量的减少,D1,D3组VAS评分高于D2组,但差异无统计学意义。有文献报道,Dex具有抗呕吐、减少寒战的作用[14]。本研究中也同样观察到实验组(D1,D2,D3)恶心、呕吐和寒战等不良反应低于对照组(C组),D1组不良反应发生率高于D2,D3组,但差异无统计学意义。
女性患者在围绝经期更易发生情绪障碍,疾病、手术及术后疼痛的不良影响,使得患者更易在术后产生焦虑,抑郁等不良情绪[15-16]。有研究表明,疼痛与焦虑程度有关,术前焦虑程度越重,术后急性期疼痛越强烈[8]。而术后的急性疼痛会加重患者的焦虑抑郁情绪。故有效的术后镇痛对于围绝经期女性显得尤为重要。但影响患者围术期情绪的因素较多,如个体受教育程度,经济状况,家庭情况等,故还需更多更详细的科学研究来探讨关于术后疼痛与焦虑抑郁的相关性。
综上所述,地佐辛3 mg与右美托咪定0.4 μg/kg硬膜外一次性推注并联合罗哌卡因用于妇科手术术后镇痛,镇静效果较好,不良反应发生率低,临床可酌情选用。
