低钙腹膜透析液对慢性肾衰竭患者钙磷代谢及血清全段甲状旁腺激素水平的影响
2019-12-16李芸郑朝霞段丽萍
李芸,郑朝霞,段丽萍
钙磷代谢紊乱是慢性肾衰竭(chronic renal failure,CRF)患者常见症状,CRF患者经腹膜透析(peritoneal dialysis,PD)后虽可改善氮质血症,但仍存在钙磷代谢紊乱。为预防及纠正CRF患者低钙、高磷状态,临床常在透析液中增加钙磷结合剂,但上述方法会导致患者出现高钙血症、继发性血管和软组织钙化[1]。目前,临床主要采用低钙腹膜透析液(low calcium peritoneal dialysate,LCD)行PD以预防高钙血症发生,防止心血管钙化,降低死亡率,但长期采用LCD透析者又易继发甲状旁腺功能亢进[2];此外,部分CRF伴低钙血症患者采用LCD透析后可引发高磷血症。本研究旨在探讨LCD对CRF患者钙磷代谢及血清全段甲状旁腺激素(intact parathyroid hormone,iPTH)水平的影响,现报道如下。
1 资料与方法
1.1 纳入与排除标准 纳入标准:(1)采用维持性腹膜透析(CAPD)治疗:腹膜透析液2 L/周期,交换3~4次/d;(2)年龄>18岁;(3)规律随访时间>1年。排除标准:(1)近3个月内存在腹膜炎而无法进行PD者;(2)合并严重传染性疾病、肿瘤及血液系统疾病者;(3)随访数据不完整者;(4)使用拟钙剂或行甲状旁腺切除术者。
1.2 一般资料 选取2015年2月—2018年12月邯郸市中心医院肾内科收治的CRF患者128例,均接受透析治疗并完成随访,其中连续采用标准钙腹膜透析液(standard calcium peritoneal dialysate,SCD)透析>12个月的62例患者作为SCD组,连续采用LCD透析>12个月的66例患者作为LCD组。两组患者年龄、性别、身高、体质量、体质指数(BMI)、尿素氮(BUN)、血肌酐(Scr)、内生肌酐清除率(Ccr)、白蛋白(Alb)、血红蛋白、疾病类型比较,差异无统计学意义(P>0.05,见表1),具有可比性。
1.3 治疗方法 根据《慢性肾脏病骨代谢及其疾病的临床实践指南》[3]建议结合患者血钙、磷、iPTH水平有针对性地给予钙磷结合剂、活性维生素D,其中钙磷结合剂首选碳酸钙,存在反指征者选用碳酸镧。对于血磷>1.77 mmol/L者,嘱其常规低磷饮食,并给予碳酸钙咀嚼片(陕西步长制药有限公司生产,国药准字H61020054)2~6片/d,餐中嚼服。iPTH水平为300~500 ng/L者给予骨化三醇(上海罗氏制药有限公司生产,国药准字H20140598)1.0 μg/次;iPTH水平为501~1 000 ng/L者给予骨化三醇2.0 μg/次;iPTH水平>1 000 ng/L者给予骨化三醇4.0 μg/次;均2次/周,口服。SCD组患者腹膜透析液成分:钠离子浓度132 mmol/L,氯离子浓度96 mmol/L,钙离子浓度 1.75 mmol/L,镁离子浓度 0.25 mmol/L,乳酸盐40 mmol/L;LCD组患者腹膜透析液成分:钙离子浓度1.25 mmol/L,其他成分与SCD组相同。
1.4 观察指标
1.4.1 钙磷代谢指标 分别于透析前及透析后4周、12个月晨起抽取患者空腹静脉血2~3 ml,使用Thermo离心机4 000 r/min离心10 min(离心半径50 cm),取血清;采用HITACHI 7600型全自动生化分析仪检测患者钙离子浓度、磷离子浓度,并计算钙磷乘积;采用电化学发光免疫分析法检测血清iPTH水平,并统计iPTH水平达标率,以血清iPTH水平介于 150~300 ng/L 为达标[3]。
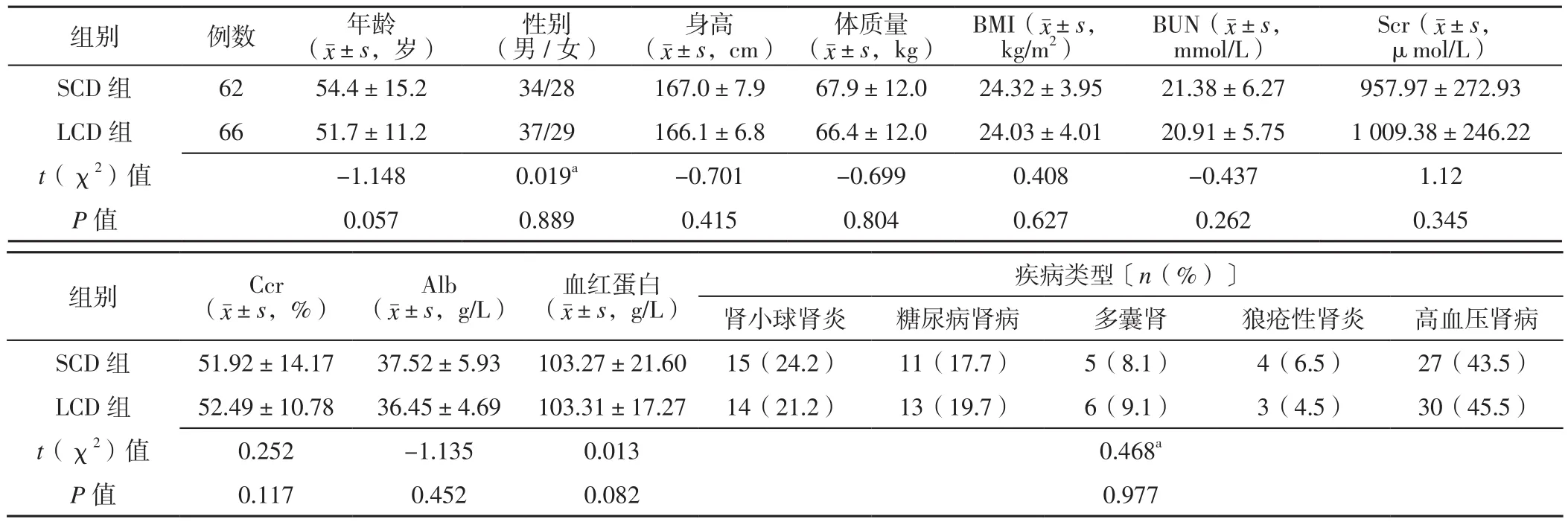
表1 两组患者一般资料比较Table 1 Comparison of general information between the two groups
1.4.2 并发症及预后 观察LCD组患者随访1年并发症发生情况及预后,并发症主要包括低钙血症、抽搐、低血压、肌肉疼痛,预后主要包括心血管事件、死亡等。
1.5 统计学方法 应用SPSS 20.0统计学软件进行数据分析,符合正态分布的计量资料以(x ±s)表示,组间比较采用两独立样本t检验;计数资料分析采用χ2检验;重复测量数据采用双因素重复测量方差分析。以P<0.05为差异有统计学意义。
2 结果
2.1 钙磷代谢指标 时间与方法在钙离子浓度、磷离子浓度、钙磷乘积上存在交互作用(P<0.05);时间在钙离子浓度、磷离子浓度、钙磷乘积上主效应显著(P<0.05),方法在钙离子浓度上主效应显著(P<0.05),方法在磷离子浓度、钙磷乘积上主效应不显著(P>0.05);LCD组患者透析12个月钙离子浓度、磷离子浓度低于SCD组,钙磷乘积小于SCD组,差异有统计学意义(P<0.05,见表2)。
2.2 血清iPTH水平及达标率 时间与方法在血清iPTH水平上无交互作用(P>0.05),时间、方法在血清iPTH水平上主效应不显著(P>0.05)。两组患者透析前及透析4周、12个月iPTH达标率比较,差异无统计学意义(P>0.05,见表3)。
2.3 并发症及预后 LCD组患者随访期间无一例出现低钙血症、抽搐、低血压、肌肉疼痛及心血管事件、死亡等。
3 讨论
矿物质和骨代谢异常(MBD)是CKD常见症状,低钙血症是终末期肾脏病患者的主要特征,既往PD患者透析液中钙离子浓度高于人体正常钙离子浓度,目的是有效纠正患者低钙状态,但近年研究发现,高钙透析液并不能降低PD患者MBD发生率,而长期应用高钙透析液反而会增加患者高钙血症及血管软组织转移性钙化发生风险[4]。
张炯等[5]研究发现,LCD可预防高钙血症发生,且不会增加低钙血症发生风险。YOUNG等[6]研究表明,高钙离子透析液与透析患者全因死亡率和心血管事件发生风险增加有关。2012年DOPPS研究显示,我国PD患者高磷血症患病率为47.4%,血磷离子达标率仅为38.5%[7-8]。长期高磷状态可导致CRF患者出现矿物质和骨代谢异常、继发性甲状腺功能亢进。相关研究发现,高磷血症是导致CRF患者心脏瓣膜、血管和软组织转移性钙化的始动因素,也是导致CAPD患者死亡的独立危险因素[9]。《KDIGO临床实践指南慢性肾脏病、矿物质和骨异常的诊断、评估、预防和治疗》[10]指出,血液透析或腹膜透析患者透析液钙离子浓度为1.25 mmol/L。
本研究结果显示,时间与方法在钙离子浓度、磷离子浓度、钙磷乘积上存在交互作用;时间在钙离子浓度、磷离子浓度、钙磷乘积上主效应显著,方法在钙离子浓度上主效应显著;LCD组患者透析12个月钙离子浓度低于SCD组,与WEINREICH等[11]研究结果一致,表明LCD可有效改善CRF患者钙离子代谢,分析其原因为钙离子转运主要取决于腹膜透析液的对流和分散,当机体血浆钙离子浓度>1.5 mmol/L时,LCD可促进钙离子进入透析液并从体内带出;当机体血浆钙离子浓度<1.0 mmol/L时,LCD除提供钙离子来源外,还可防止机体从透析液中吸收钙,进而保证患者血钙稳定。本研究结果显示,LCD组患者透析12个月磷离子浓度低于SCD组,与相关研究结果一致[12-13],分析其原因可能为部分SCD患者因高钙血症无法应用碳酸钙而更换用碳酸镧进行降磷治疗,但碳酸镧为非医保报销范围内药物,价格昂贵,患者多因沉重的经济负担而未规律服药。本研究结果还显示,LCD组患者钙磷乘积小于SCD组,表明LCD在改善CRF患者钙磷代谢紊乱方面优于SCD。
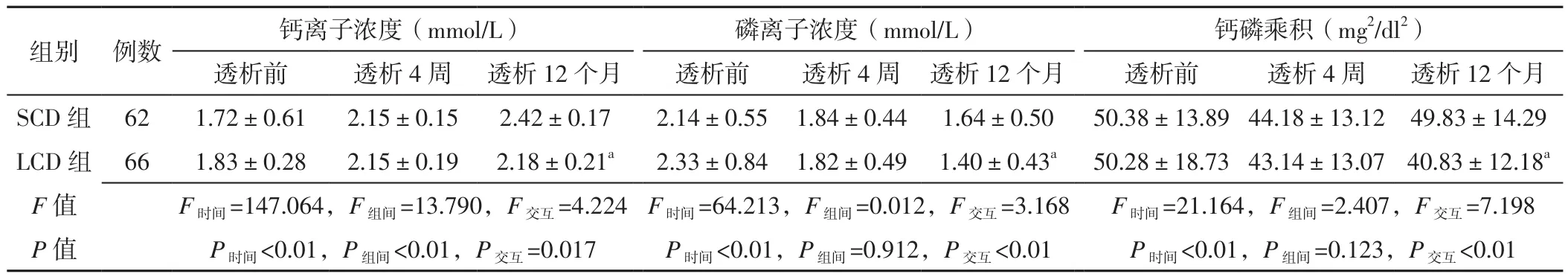
表2 两组患者透析前后钙磷代谢指标比较(x±s)Table 2 Comparison of indicators of calcium-phosphorus metabolism between the two groups before and after dialysis

表3 两组患者透析前后血清iPTH水平及达标率比较Table 3 Comparison of serum level and control rate of iPTH between the two groups before and after dialysis
目前,临床治疗高磷血症以减少磷摄入量、应用钙磷结合剂、增加透析液中磷清除率为主,但钙磷结合剂易导致血钙升高、血管及软组织钙化等,因此并不适用于合并高钙血症、高磷血症患者。既往研究报道,邯郸地区CAPD患者经LCD联合口服碳酸钙及骨化三醇治疗后钙磷代谢明显改善,低转运骨病发生率降低[14]。
继发性甲状旁腺功能亢进是CRF患者矿物质-骨代谢紊乱的重要表现,不仅对骨骼造成严重损伤,还会加重钙磷代谢异常。近年来,活性维生素D及钙磷结合剂在临床中应用广泛,导致高钙血症发生率升高,进而致使甲状旁腺功能受抑制,iPTH分泌减少。相关研究表明,iPTH水平<150 ng/L提示骨形成及转运能力降低,低转运骨病发生率升高,进而严重影响患者的生存质量[15]。本研究结果显示,时间与方法在血清iPTH水平上无交互作用,时间、方法在血清iPTH水平上主效应不显著,且两组患者透析前及透析4周、12个月iPTH达标率间无统计学差异,表明LCD有利于维持CRF患者血清iPTH水平及甲状旁腺功能稳定,进而维持患者正常骨钙质转运,与既往研究结果一致[16]。本研究结果还显示,LCD组患者随访期间无一例出现低钙血症、抽搐、低血压、肌肉疼痛及心血管事件、死亡等,提示LCD用于CRF患者的安全性较高。
综上所述,LCD可有效改善CRF患者钙磷代谢,有利于维持患者血清PTH水平及甲状旁腺功能稳定,且安全性较高;但本研究样本量较小、随访时间较短,因此不同钙离子浓度腹膜透析液对长期PD患者钙磷代谢的影响还需前瞻性、随机、双盲、对照、大样本临床研究进一步证实,以更好地指导临床制定个体化透析方案,提高PD患者存活率。
