阿奇霉素治疗小儿急性化脓性扁桃体炎的临床效果及并发症发生率影响评价
2019-12-11余蓉芳
余蓉芳
福建省福州市长乐区妇幼保健院 350200
急性化脓性扁桃体炎是儿科常见疾病,通常在感染溶血性链球菌、肺炎球菌等后引起,该病起病急,小儿因免疫力低下,易感。小儿急性化脓性扁桃体炎患儿可发生高热,有明显的咽痛,扁桃体出现肿大,腺样体肥大改变,在进食吞咽时感觉明显,因食物摩擦扁桃体引起疼痛,使得患儿进食后呕吐或直接拒食[1];体格检查中,咽部可见充血,在肿大的扁桃体上可发现脓点、脓苔,呈黄色,部分患儿颈部淋巴结可发生肿大[2]。急性化脓性扁桃体炎若未得到及时治疗或治疗不彻底,可形成慢性扁桃体炎,患儿因长期的慢性炎症刺激,引发如肾炎、风湿等诸多的并发症[3],为患儿健康、成长发育造成了不良影响,降低了患儿家庭的生活质量。临床上治疗急性化脓性扁桃体炎的方案较多,需遵循的治疗原则为积极抗感染,具体用药因患儿体质、主治医生诊治习惯而有所不同。阿奇霉素是儿科常用的大环内酯类抗生素,本文以我院急性化脓性扁桃体炎患儿为观察对象,进行阿奇霉素的用药可行性探讨,具体见下。
1 资料与方法
1.1 一般资料 在2017年8月—2018年7月来我院就诊的急性化脓性扁桃体炎患儿中选取200例纳为观察对象,分组方式为分段随机化原则。观察组中男60例,女40例,年龄2~13(6.30±1.41)岁。对照组中男55例,女45例,年龄1.5~14(6.35±1.55)岁。入选标准:(1)均符合疾病诊断;(2)均有发热、扁桃体肿大、扁桃体出现脓性分泌物等症状;(3)白细胞升高。排除标准:(1)对实验用药过敏者;(2)心肺、肝肾功能不全;(3)入组前接受抗生素治疗者;(4)中耳炎、鼻窦炎、肾小球肾炎、心肌炎既往史。2组患儿一般资料对比,差异无统计学意义(P>0.05),可作为实验进行对象。
1.2 方法 入组的所有患儿均给予对症处理,如退热、补液等,嘱患儿注意休息,多饮温开水,饮食改为流质,适当增加营养的摄入,保持大便的通畅[4]。对照组患儿给予青霉素治疗,皮试呈阴性后,取20~40IU/kg的青霉素与生理盐水配置后静脉滴注,频次为3次/d,用药时间为7d。观察组患儿给予阿奇霉素每日10mg/kg静脉用药,1次/d,连续用药4d。
1.3 观察指标 (1)依据国家颁布的抗生素临床使用原则进行疗效评价[5]:治愈:在用药后3d,体温恢复至正常,扁桃体无脓性渗出、充血消散,扁桃体表面恢复洁净;显效:用药3d后体温基本恢复正常,扁桃体表面脓性分泌物明显减少,充血明显缓解;有效:用药3d后体温降低但未恢复正常,扁桃体表面脓性分泌物稍减少,充血稍缓解;无效:3d后体温降低幅度不大,扁桃体表面仍有明显的脓点,红肿程度未见改善。(2)症状消失时间:记录患儿扁桃体脓点消失时间、退热用时及白细胞恢复正常用时。(3)在出院3个月后统计患儿并发症,包括中耳炎、肾小球肾炎、鼻窦炎、心肌炎。
1.4 统计学方法 应用SPSS22.0软件对数据进行分析,用(%)表示计数资料,进行χ2检验;计量资料用“均数±标准差”表达,用t检验。检验结果为P<0.05时表示差异有统计学意义。
2 结果
2.1 2组患儿治疗效果的比较 观察组患儿的治疗总有效率高于对照组,差异有统计学意义(P<0.05)。见表1。
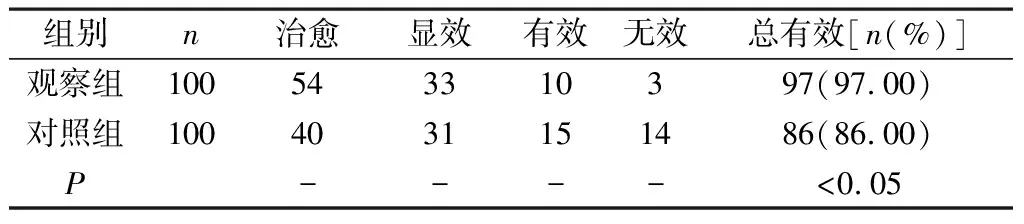
表1 2组治疗效果对比
2.2 2组患儿症状消失时间比较 观察组扁桃体脓点消失时间、退热用时、白细胞恢复正常用时均低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 2组症状消失时间及并发症发生情况对比
2.3 2组患儿并发症发生情况比较 在随访结束时,观察组患儿并发症发生率结果为1.00%,明显低于对照组的10.00%(P<0.05)。见表3。

表3 2组并发症发生情况对比
3 讨论
急性化脓性扁桃体炎在小儿呼吸道感染疾病当中可占10%~15%[6],患病率较高。急性化脓性扁桃体炎的治疗有一定的难度,有儿科专家[7]称,急性化脓性扁桃体炎越早接受治疗,效果会越好,能阻止急性病变向慢性发展。急性化脓性扁桃体炎未得到彻底治疗时,当出现诱发因素(如小儿免疫力下降等)影响,可反复发作进而成为慢性扁桃体炎;慢性扁桃体炎形成后,大量致病细菌储存于患儿扁桃体内,细菌不断分泌的毒素进入血液,细菌产生的炎性分泌物在被吞下后刺激胃肠道,引起患儿长期低热、食欲减退、消化不良等,影响生长发育[8];同时细菌、毒素刺激机体变态反应激活,引起风湿性关节炎、风湿性心脏病、肾炎等并发症,进一步加重了患儿的生命威胁。
在急性化脓性扁桃体炎的临床治疗中,既往较常使用青霉素类及其他类型β-内酰胺类的抗生素,青霉素因治疗周期长,患儿因年龄限制用药依从性较差,往往不能坚持全程治疗;其他类型β-内酰胺类药物在应用后,受同时定植在口咽部的其他种类微生物进行分解、灭活[9],降低了药物效果,阿奇霉素逐渐成为主流的替代抗生素,在儿科呼吸系统疾病中应用广泛,对于急性化脓性扁桃体炎的控制有良好的效果。
阿奇霉素是大环内酯类抗生素,作用机制为阿奇霉素与对此药敏感的微生物细胞上的50s核糖体亚单位进行结合,干扰微生物的蛋白质合成,阻碍细菌的转肽过程,但不影响细胞的核酸合成,从而得到抑制致病菌繁殖的目的,灭活致病菌。有报道[10]称,虽然红霉素同为大环内酯类抗生素,但是阿奇霉素对于淋球菌、流感嗜血杆菌等的抑制效果几乎是红霉素的4倍。此外阿奇霉素对金黄色葡萄球菌、肺炎链球菌、酿脓链球菌、溶血性链球菌、流感嗜血杆菌、卡他莫拉菌、沙眼支原体等均有良好的抑制、杀灭效果,抗菌谱较广。因在酸性环境内,阿奇霉素仍有极大的稳定性,所以即使是口服仍有较高的生物利用度;阿奇霉素能在体内进行广泛的分布,在各组织内的血药浓度达到同期血浓度的10~100倍[11],尤其在巨噬细胞内形成较高的药物浓度,并借巨噬细胞将阿奇霉素向炎症部位转运,使病变扁桃体处的致病菌被杀灭,控制疾病进展,加快疾病恢复,降低并发症形成风险[12]。
阿奇霉素较常规抗生素而言,在使用前无须进行皮试,用药频次少、单次用药剂量小,治疗疗程短,患儿的耐受性较好。随着儿科专家对婴幼儿用药安全的不断研究,逐渐形成的阿奇霉素的序贯治疗方案,在保证治疗周期的基础上,减少药物总剂量的摄入,减少用药不良反应,进一步提高阿奇霉素的用药安全性。笔者因诸多条件限制,并未进行阿奇霉素序贯用药研究,在以后的药物探讨中,可增加此项作为观察项目。
本文结果中,观察组患儿的治疗总有效率高于对照组患儿,观察组患儿各症状消失时间(扁桃体脓点消失时间、白细胞恢复正常用时、退热用时)及并发症发生率均较对照组有显著的优势。表明阿奇霉素在小儿急性化脓性扁桃体炎的治疗中有积极的作用,能更好地局限患儿症状,加快炎症消散,阻止并发症的发生。
综上,阿奇霉素治疗小儿急性化脓性扁桃体炎是有效的,不仅能提高治疗效果,缩短症状持续时间,还能降低相关并发症的发生。
