血常规参数在肺癌患者手术前后的变化和临床价值
2019-12-11薛辉吴凡谢磊周凌许英
薛 辉 吴 凡 谢 磊 周 凌 许 英
江苏省泰州市中医院 1 检验科 2 肿瘤科 225300
肺癌已发展为恶性肿瘤发病率和病死率之首的癌症,具有高发病率、高死亡率和高度恶性等特点,且发病率逐年增加[1]。目前,临床主要是通过手术方式来治疗,但由于肺癌手术创伤大、涉及器官多、术中出血和机体免疫力下降等因素,导致患者术后肺部感染和贫血等并发症的概率显著增加[2]。本文旨在探究血常规参数红细胞计数(RBC)、血红蛋白(Hb)、白细胞计数(WBC)、血小板与淋巴细胞比率(PLR)和中性粒细胞与淋巴细胞比值(NLR)在肺癌及肺癌手术前后的变化情况和相关性,对术后的治疗监测和预后判断进行探讨。
1 资料与方法
1.1 临床资料 回顾性收集我院2014年12月—2018年2月期间收治的经手术病理确诊的264例肺癌手术患者(手术期间均为输注红细胞悬液、血浆冷成淀及血小板成分),男167例,女97例;平均年龄(59±8)岁;腺癌189例,鳞癌70例,其他类型5例。健康组选取同期我院健康体检者109例(剔除肺部疾病及其他系统肿瘤人员)。两组研究对象在性别、生活习惯、体重、年龄之间的分布情况差异无统计学意义(P>0.05)。
1.2 仪器与试剂 SysmexXE-2100血细胞分析仪,检测试剂、校准品、质控品均为原装配套产品,并在有效期内使用。
1.3 血常规参数的测定 所有标本要求无溶血、脂血等。健康组及肺癌组均为早晨空腹血,其肺癌组在手术前后1周,并未接受任何放化疗。采血后2h内在SysmexXE-2100血细胞分析仪进行相关检测并记录数据。以上检测相关步骤均严格按照SOP及CAP管理文件执行。
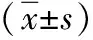
2 结果
2.1 肺癌组与健康组血常规各指标结果的比较 肺癌患者的WBC、PLR和NLR三项参数显著高于健康组,结果差异具有统计学意义(P<0.05),RBC和Hb参数与健康组相比,差异无统计学意义(P>0.05)。见表1。
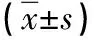
表1 肺癌组健康体检组血常规参数比较
2.2 男女肺癌患者血常规参数的比较 肺癌男性患者RBC、Hb、WBC和NLR四项参数结果均明显高于女性患者,结果差异具有统计学意义(P<0.05),PLR在男女之间无显著差异(P>0.05),见表2。
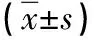
表2 男女肺癌患者血常规参数的比较
2.3 不同肺癌病理类型中术前血常规参数的比较 肺鳞癌组的PLR显著高于腺癌组, 结果差异具有统计学意义(P<0.05), 腺癌和鳞癌之间RBC、Hb、WBC和NLR结果比较,差异无统计学意义(P>0.05),见表3。
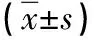
表3 手术前血常规参数在不同肺癌病理类型中的比较
2.4 不同肺癌临床分期血常规参数的比较 肺癌临床Ⅲ/Ⅳ期的PLR和NLR参数高于临床Ⅰ/Ⅱ期,结果差异具有统计学意义(P<0.05), RBC、Hb和WBC结果在各临床分期间差异无统计学意义(P>0.05),见表4。
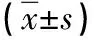
表4 不同临床分期中血常规参数的比较
2.5 肺癌TNM分级中血常规参数的比较 肺癌T4分期的RBC 和Hb含量小于T1和T2期, T3和T4期的WBC 、PLR和NLR结果均显著高于T1,T4期的PLR和NLR结果高于T2,T2期的PLR结果亦高于T1期(P<0.05),见表5。
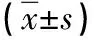
表5 肺癌TNM分级中不同T分期的血常规参数比较
注:*:与T1相比,P<0.05;#:与T2相比,P<0.05。
2.6 肺癌患者手术前、后血常规参数的比较 肺癌患者手术后的RBC和Hb结果显著小于手术前, PLR、WBC、和NLR各参数结果均显著高于手术前期,差异具有统计学意义(P<0.05),见表6。
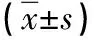
表6 肺癌患者手术前、后血常规参数的比较
3 讨论
有学者最新研究表明肺癌发病率和死亡率为恶性肿瘤之首,且逐年增加,严重威胁着人类健康[3]。目前,早期肺癌患者治疗方式首选外科手术切除其肿瘤病灶[4]。再加上手术后短期内患者肺部功能下降,肺内分泌物增多,容易并发肺部感染[5],这些因素可成为患者预后不佳的危险因素。作者通过对部分血细胞参数在肺癌患者与正常人,肺癌患者手术前后的变化情况,预测肺癌患者发生术后肺部感染和贫血等并发症的风险概率,为临床医生提前预防和精准治疗术后并发症提供更多的循证医学依据,减少抗生素利用和遏制多重耐药菌的出现。
贫血是恶性肿瘤常见的并发症,尤其是病情加重和术中出血等因素,更会加重患者贫血发生,从而影响患者机体恢复,延长术后恢复进程,严重影响生活质量[6]。本文研究发现,肺癌患者的RBC和Hb含量男性高于女性,但与健康组间没有明显差异,并没有出现明显的贫血症状,可能与肺癌早期的病情轻、消耗少以及机体造血正常等相关。随着病情的加重发展,肺癌T4晚期RBC和Hb含量显著的小于T1和T2期(P<0.05),其发生机制可能是肿瘤细胞不断地侵袭和转移,同时不断分泌代谢产物使骨髓生造红细胞受阻,加之长期咯血和免疫功能紊乱等并发症使得红细胞消耗增加[7]。此外,由于手术时间长,术中出血和肺部功能受损等因素,导致机体呼吸减慢,肺泡内氧气血液交换减弱,氧含量降低,出现术后患者RBC和Hb的水平明显低于术前,可能会出现贫血症状,加重病情发展和耐药,严重影响术后的恢复和生活质量。
已有研究发现恶性肿瘤的发生发展和预后与机体的炎症反应和免疫状态具有重要关系,血常规参数NLR、PLR和白细胞数可以充分显示机体的炎症反应和免疫状态, NLR升高表明淋巴细胞相对减少,机体抗肿瘤免疫反应减弱,可促进肿瘤细胞的发展和转移,同时中性粒细胞增加,提示机体发生感染的概率增加[8]。本研究发现术前肺癌患者相对健康组而言, WBC和NLR参数显著增高(P<0.05),并且男性高于女性,临床中晚期和TNM中晚期肺癌患者的WBC和NLR亦显著高于早期肺癌(P<0.05),说明WBC和NLR在肺癌患者中呈异常高表达,随着病情加重,表达增高,与临床分期和TNM分期具有一定正相关,对肺癌的早期诊断具有一定的临床价值。研究还发现,肺癌患者术后WBC和NLR参数结果均显著高于手术前(P<0.05),可能原因是术后长时间制动、肺部损伤、排痰能力下降以及免疫力下降所致,而且WBC和NLR参数越高,术后发生肺部感染的风险就越大,术后恢复越差[9]。因此,实时检测WBC和NLR参数,有助于临床监测肺癌患者术后预后情况,在日常治疗和护理中要做好精准化的预防措施。
血小板与肺癌的发生发展具有密切联系,肺癌患者的PLR参数显著高于健康组,鳞癌PLR显著高于腺癌组,随着病程加重发展,临床中晚期和TNM中晚期肺癌的PLR亦明显升高(P<0.05),与有关学者研究结果一致[10]。此外,手术后的PLR显著高于术前,说明血小板在肺癌患者中呈异常增高,尤其是中晚期肺癌和术后。由于血小板具有黏附、聚集和释放功能,可直接参与血栓形成,增高的血小板可增加肺癌患者血液的高凝状态,加速血栓形成,增加肺血栓栓塞症(PTE)和静脉血栓栓塞症(VTE)的风险,此外血小板还可释放一些因子促使肺癌细胞的增殖和血管外转移,与肺癌的转移具有明显的相关性[11]。因此,PLR在肺癌的早期诊断、病程监测和术后治疗中具有重要的临床参考价值。
综上所述,RBC、Hb、PLR、WBC和NLR在肺癌呈异常表达,与临床分期和病理分期具有一定相关性。相对术前而言,肺癌患者术后RBC和Hb参数明显降低, PLR、WBC和NLR参数显著增高。充分说明血常规参数在预测和防治肺癌患者发生术后贫血、血栓和感染等并发症方面具有重要的临床价值,为个体化治疗和病情监测提供依据,有助于提高患者术后生存率和生活质量。
