PDCA循环在肿瘤多学科诊疗模式管理中的临床效果评价
2019-12-06付辉王平张振勇
付辉 王平 张振勇
多学科诊疗模式(multiple disciplinary team,MDT)指的是由多个科室的临床医师共同组成一个工作团队,针对某一种疾病,通过定期的会议讨论,为病人制定个性化的、合理的综合诊疗方案[1]。多学科诊疗模式是国际公认的肿瘤诊疗模式,属于一种小组协作式决策模式,对于恶性肿瘤、疑难危重患者,应建立多科协作机制,实施多学科综合诊疗[2]。因此,多学科诊疗模式已逐渐替代传统的外科手术治疗模式,成为当前临床治疗肿瘤的主要模式[3]。PDCA 循环又被称为戴明环、质量环,是一个通用的管理学模型,可用于任何管理过程中,主要包括计划(plan,P)、实施(dispense,D)、检查(check,C)、处理(action,A)4 个阶段管理[4],但将PDCA 循环应用于肿瘤多学科诊疗模式管理的研究比较少。2016 年1 月—2017 年12 月,本研究对肿瘤多学科诊疗模式管理中施以PDCA 循环干预,取得不错的效果,现报告如下。
1 研究对象与方法
1.1 研究对象
选择2016 年1 月—2017 年12 月本院收治的经多学科诊疗模式管理的恶性肿瘤病例,主要涉及胃癌、肺癌、肝癌、结直肠癌、甲状腺癌、乳腺癌、子宫颈癌、淋巴瘤、卵巢癌、头颈部肿瘤等,以2016 年1 月—2016 年9 月为PDCA 循环干预前组,共纳入1 059 例肿瘤病例;以2017 年1 月至2017 年12 月为PDCA循环干预后组,共纳入1 246 肿瘤病例。
1.2 方法
1.2.1 计划(P)(1)找寻问题的根源。现有的肿瘤多学科诊疗模式缺少缺席替换、会议签到等相应制度,执行力度不足、可操作性不强等,各小组讨论几乎没有任何进展;且在讨论过程中未明确讨论地点、讨论时间、讨论对象等,讨论内容也仅仅集中在单纯的病理讨论上,导致讨论工作的随意性,无法满足患者的多样化诊疗需求。(2)明确目标。完善组织领导,明确职责,并制定可操作性的制度及规范。
1.2.2 实施(D)(1)组成多学科诊疗模式小组。小组领导成员主要由正高职称、从事临床肿瘤一线工作、工作满20 年、近3 年内所在科室工作量在院内排名前十位者的临床医师组成,其中包括6 名在院专家、4 名退休及返聘专家。小组成员主要包括药学、护理学、检验科室、内镜科室、麻醉科室、病理科室、影像科室、介入治疗科室、放射治疗科室、内科、外科等科室遴选的30 名副高及以上专家组成。(2)组织专家讨论。参考我国常见的肿瘤诊疗规范,制定符合本地区肿瘤疾病特征及医疗状况的肿瘤诊疗规范,同时在实施肿瘤诊疗规范过程中,及时优化、充实、修订不合时宜、不合理、不正确的内容。(3)严格规范考勤制度。由于特殊情况无法参与的小组成员,应向小组领导成员专家告假,而小组领导成员专家在出差时应委托团队专家主持讨论会,以保证讨论会能正常开展。(4)明确讨论对象。讨论对象主要包括新入院的需通过多学科专家讨论后方可确诊肿瘤分期及治疗方案的病例以及经外科手术后需制定后续治疗方案的病理。(5)定期开展学术活动。定期开展以读书报告、会议、学术讲座等形式的学术活动,提高多学科诊疗小组成员对国内外最新动态及进展的了解。
1.2.3 检查(C)(1)团队成员自我检查评价。建立多学科诊疗管理台账,主要包括原始记录本、院内多学科综合诊疗病例讨论记录、多学科综合诊疗病例讨论评价及改进措施建议表。由团队成员根据PDCA 循环程序对讨论情况进行评价及总结,记录讨论过程中存在的问题,并进行根源探索,提出整改措施,同时对上月的质控及改进措施落实情况进行评价及反馈。(2)医务部监管。由医务部对讨论组的活动进行监管,并将讨论的内容及整改措施及时反馈给各相关科室,并积极协调多学科诊疗过程中遇到的问题。(3)建立计算机病种质量监控系统,用于采集、处理多学科诊疗模式干预过程中的医疗信息,逐步建立起长效的监督机制。
1.2.4 处理(A)处理是PDCA 循环中的关键环节,通过计划环节、实施环节过程中发现本院肿瘤多学科诊疗模式管理过程中存在的问题主要有缺乏小组领导专家的奖金分配制度、质控制度、考核制度;如何进行绩效考核;缺乏对讨论病例的跟踪随访等,因此根据出现的问题,应进一步加强多学科团队的规范管理,以制度的形式规范课题配套经费及课题获奖奖励等激励政策,完善科研考核制度,并将年度科研考核指标作为科室的年终考评指标之一,并使这些问题进入下一循环并得到解决。
1.3 观察指标
比较PDCA 循环干预前后讨论病种数、讨论病例数、到会率、平均住院日、手术率、放疗率等。
1.4 统计学方法
本研究所有数据统计及处理均采用SPSS 16.0 进行统计,计数资料以(%)表示,组间比较采用χ2检验;计量资料以()表示,组间比较采用t检验,以P<0.05 表示差异具有统计学意义。
2 结果
PDCA 循环干预后的讨论病种数、讨论病例数均明显多于干预前,多学科诊疗会诊率高于干预前,平均住院日短于干预前,手术率高于干预前,放疗率高于干预前,均有P<0.05,详见表1。
3 讨论
多学科诊疗模式的成员一般包括介入科、病理科、影像科、放疗科、肿瘤外科、肿瘤内科、心理治疗科等多个学科的专家,多学科诊疗模式可充分发挥各学科的专业优势,同时以患者为中心,在最短时间内患者提供高质量的临床决策,对改善病人的预后具有十分重要的意义[5]。传统的分科体制对单病种的诊疗管理机构仍不是十分健全,且职责不明确,限制了多学科诊疗模式的实施[6]。即使成立了多学科诊疗模式讨论小组,仍缺乏药学科、护理学科、检验学科、麻醉学科、介入学科等学科专业人员的协调,且缺乏基于循证医学的指南,从而导致管理的紊乱[7]。此外,当前的肿瘤多学科诊疗模式主要以行政为主导,这种模式极易导致各科室参与的依从性及积极性降低[8]。本院中由2015 年开始逐步开展肿瘤多学科协作诊疗,先后成立胃癌、肺癌、宫颈癌、肝癌、结直肠癌、甲状腺癌、乳腺癌等多学科诊疗讨论小组,并定期开展肿瘤病例的讨论,同时制定各肿瘤疾病的诊疗规范等。PDCA 循环属于一个大环套小环、大环与小环相互促进的管理方式[9]。多学科诊疗模式可推进多学科的交叉发展,并能对医疗资源进行整合,为病人制定最佳的诊疗方案,从而有效提高治疗效果[10]。本研究结果显示,通过PDCA 循环干预后,肿瘤多学科诊疗模式管理水平明显高于PDCA 循环干预前。分析原因可能是由于在PDCA循环干预中,首先通过计划(P)找到问题的根源,并针对存在的问题,在实施(D)阶段通过组成多学科诊疗模式小组、组织专家讨论、严格规范考勤制度、明确讨论对象、定期开展学术活动等形式解决存在的问题[11];在检查阶段通过、团队成员自我检查评价、医务部监管、建立计算机病种质量监控系统等,形成了有效的监督机制,有利于肿瘤多学科诊疗模式的规范[12]。
笔者体会,要想通过PDCA 循环干预提高肿瘤多学科诊疗模式管理水平,首先应先明确工作目标,例如建立多学科协作体系,成立多学科协作团队,制定规范的肿瘤诊疗规范,为病人制定个性化的治疗方案等[13-14];其次,明确与相关职务的工作职责,建立监督小组,负责整合本院医疗资源;最后,通过存在的问题提出针对性的整改建议,并及时反馈给相关科室,有效解决了肿瘤多学科诊疗模式管理过程中存在的问题[15]。PDCA 循环是发现问题、解决问题的科学管理方法,在肿瘤多学科诊疗模式管理中应用PDCA 循环干预,能及时发现管理过程存在的问题,并制定针对性的实施计划,每个循环循序渐进,有效提高了肿瘤多学科诊疗模式的管理水平[16]。
综上所述,PDCA 循环干预可有效提高肿瘤多学科诊疗模式管理水平,对改善肿瘤病人的预后具有十分重要的意义。
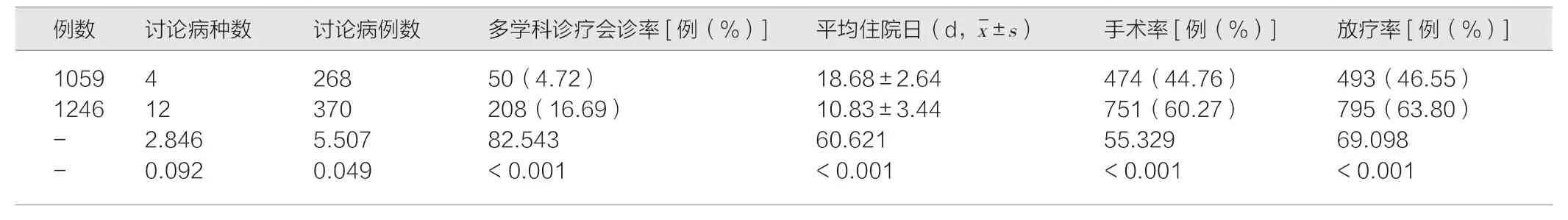
表1 PDCA 循环干预前后护理质量比较
