十二指肠球部隆起性病变的内镜与病理分析175例
2019-12-06贺云妹王巧欢
贺云妹 王巧欢
102200北京市昌平区中西医结合医院脾胃科1,北京
102200北京市昌平区中西医结合医院病理科2,北京
十二指肠球部隆起性病变形态多样,涉及疾病较多。2013年4月-2019年4月收治十二指肠球部隆起性病变患者175例,分析其内镜与病理学特点。现报告如下。
资料与方法
2013年4月-2019年4月胃镜检查11 170 例,发现十二指肠球部隆起性病变175 例,男106 例,女69 例;年龄25~89岁。
病理诊断:十二指肠球部活检标本常规HE 染色,两名病理医师共同诊断。病理诊断标准如下[1]:①十二指肠胃黏膜异位:异位黏膜为含壁细胞和主细胞的胃底胃体腺黏膜。②十二指肠慢性炎症:十二指肠腺水肿,淋巴细胞、浆细胞增多,绒毛萎缩,上皮内中性粒细胞浸润。③十二指肠胃上皮化生:胃小凹上皮细胞取代小肠吸收细胞和杯状细胞,小灶状或片状分布,常位于绒毛的顶端。④十二指肠布氏腺增生:十二指肠黏膜下层可见增生的布氏腺,上皮细胞无异型性。⑤腺瘤:布氏腺腺瘤在镜下可见大量分化成熟的布氏腺,间以平滑肌纤维,使腺瘤呈小叶状结构,伴腺上皮异型性。管状腺瘤在镜下由排列紧密的、背靠背的腺体构成,腺上皮有异型增生,固有腺很少。
结 果
内镜下病灶分布特点及形态特征:(1)病灶分布:前壁70例,小弯32例,后壁23 例,大弯19 例,球腔弥散分布19例,其余散在分布,共12 例。(2)病变数目:单发68 例,多发107 例。⑶病变形态:①息肉样改变:119例,山田Ⅰ型息肉、多发性息肉多见;②局部隆起样改变:37例,常紧邻幽门管,包括簇状结节样隆起31 例、不规则隆起6 例;③颗粒样改变:19 例,常散在分布。病变大小:直径0.1~0.5 cm 者155 例,直径0.6~0.9 cm者19例,仅1例较大,约1.6 cm×2.0 cm。
十二指肠球部病变内镜诊断与病理诊断的分析,见表1。
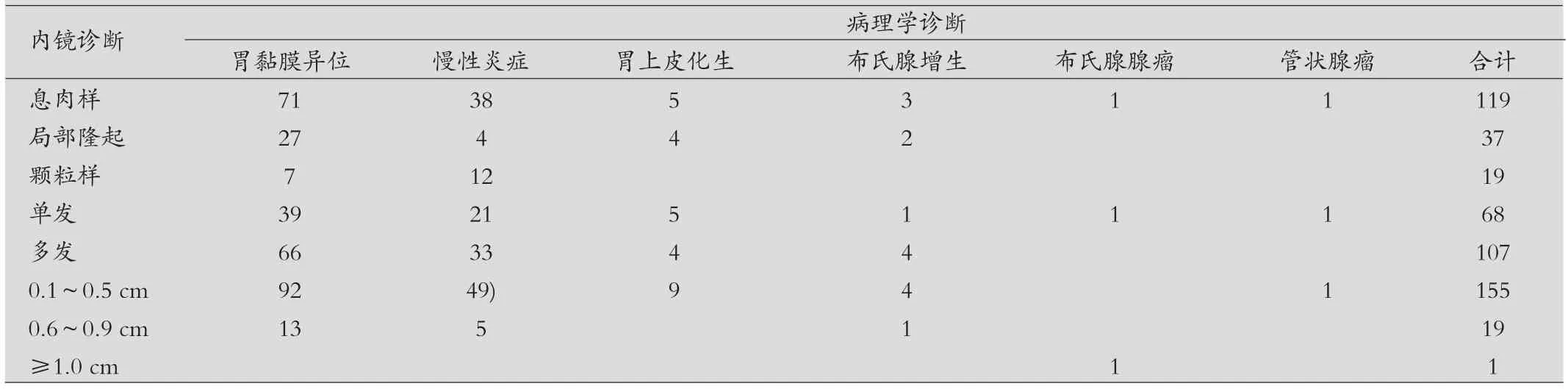
表1 175例十二指肠球部隆起性病变内镜诊断与病理诊断分析(n)
一般资料、内镜其他诊断与病理诊断的分析,见表2。
讨 论
十二指肠球部隆起性病变的内镜诊断及病理诊断:本研究中十二指肠球部隆起性病变的检出率为1.6%(175/11 170),老年人、男性居多。内镜下病变多分布于球部前壁,以息肉样改变者最多见。病理诊断以胃黏膜异位最多见。文献中报告十二指肠球部隆起性病变有息肉、恶性肿瘤、间质瘤、异位胰腺、囊肿、脂肪瘤、布氏腺增生等[2]。本组样本量偏少,所见均为良性病变。
十二指肠胃黏膜异位:病例诊断以胃黏膜异位最多见。胃黏膜异位可发生在消化道任何部位,球部胃黏膜异位相对少见。本组病例中十二指肠球部胃黏膜异位检出率0.9%(105/111 70),与国外文献0.5%~2%的总检出率相符[3],但低于辛小敏等2.9%的检出率[4]。本组有如下特点:局部隆起样病变与病理诊断符合度较高(73%),尤其是簇状结节样隆起,具有相对特异性,与文献相符[5]。本组病例占所有病变的60.0%(105/175),高于温艳惠等41%的报告[6]。十二指肠胃黏膜异位形态多样,也可表现为黏膜下病变[7],本组未见,可能因样本量偏少。此外仅在胃黏膜异位组中有1 例食管癌患者,张东海等在25例十二指肠球部胃黏膜异位中发现有3 例食管癌[8],二者是否有相关性需收集更多临床资料进一步研究。
其他病理诊断:①十二指肠胃上皮化生,为十二指肠黏膜慢性炎症的表现,组织学上类似于胃窦上皮细胞,常位于绒毛的顶端,与十二指肠溃疡发生有关[9]。②十二指肠慢性炎症及布氏腺增生可能与十二指肠对胃酸的适应性反应相关,但在内镜下无特异性表现。本研究中,酸相关疾病如反流性食管炎、十二指肠球炎、消化性溃疡共47 例,样本量偏少,取材少且相对表浅,故布氏腺增生较少见。③十二指肠腺瘤,多数学者认为布氏腺腺瘤来源于十二指肠腺增生,与高胃酸分泌引起的腺体保护性增生有关[10],是良性错构瘤,偶有恶变的报道;十二指肠管状腺瘤少见,但有恶变可能。腺瘤的治疗首选内镜下切除。
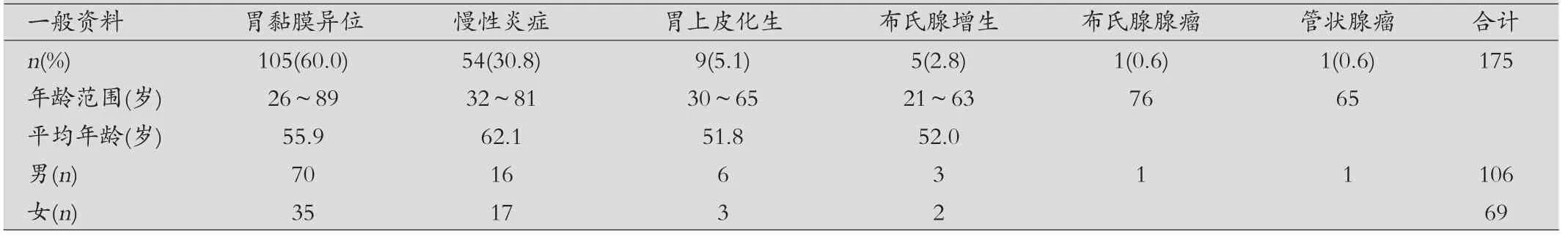
表2 十二指肠球部病变患者一般资料、内镜其他诊断与病理诊断分析
十二指肠球部隆起性病变检出率较低,内镜下多为息肉样改变,病理学诊断多样,如胃黏膜异位、慢性炎症、腺瘤等。本文对175 例十二指肠球部隆起性病变的内镜诊断、病理特点进行回顾性分析,以便内镜医生提高认识,在保障安全的前提下积极活检,减少误诊、漏诊。
