小儿肺炎和反应性血小板增多症之间的关系
2019-12-06洪淑君
洪淑君,芦 惠
(杭州市第一人民医院,浙江 杭州 310006)
小儿肺炎是小儿时期最常见的一种呼吸道感染性疾病,以发热、咳嗽、呕吐、呼吸急促为主要临床表现,严重者可导致患儿死亡[1]。研究发现肺炎支原体肺炎在小儿肺炎中的发病率较高[2-4],肺炎支原体肺炎是由肺炎支原体引起的间质性肺炎和支气管炎,可导致机体免疫功能紊乱,引发脑膜炎、心肌炎、肝功能损害、粒细胞减少等多种肺外并发症[5-6]。由于小儿缺乏健全的身体各项机能发育,因此肺炎及并发症发生率较高,在一定程度上威胁了小儿的生命安全[7-9]。因此,对支原体肺炎患儿,尽早诊断对治疗及预防病情发展极为重要。
肺炎支原体感染可引起血小板增多症,血小板增多症是指血小板数量超出正常范围时患者表现出的临床症状。血小板增多症分为原发性血小板增多症(essential thrombocytopenia,ET)和继发性血小板增多症(reactive thrombocytosis,RT),主要由急性感染、慢性炎症、缺铁性贫血、溶血性贫血等引起[10]。RT又称反应性血小板增多症,RT通常无明显特异性症状,易和其他病毒、细菌所致的呼吸道感染相混淆,因此常出现漏诊、误诊。本研究选取2016年3月至2018年6月期间本院就诊的200例肺炎支原体患儿,其中反应性血小板增多症患儿38例,非反应性血小板增多症患儿162例,通过观察血小板参数(platelet parameters,PLT)、白细胞计数(white blood cell count,WBC)变化,分析小儿肺炎和反应性血小板增多症之间的相互作用。
1资料与方法
1.1一般资料
选取2016年3月至2018年6月期间于杭州市第一人民医院儿科就诊的200例肺炎支原体肺炎患儿作为研究对象。纳入标准:①确诊为肺炎支原体肺炎,诊断标准参照第8版《诸福棠实用儿科学》及2015年版儿童肺炎支原体肺炎诊治专家共识[11-12];②血小板增多症,诊断标准为PLT>400×109/L;③非血小板增多症,诊断标准为PLT≤400×109/L;④取得患儿家属知情同意书。排除标准:①有严重心、肝、肾功能障碍;②有血液病或免疫系统疾病;③不符合以上纳入标准。对照组选取的是同时期在本院体检的健康小儿45例。
1.2方法
1.2.1临床资料分析
肺炎支原体肺炎症状重,无特异性体征,主要通过基本的临床体征、影像学检查及肺炎支原体抗体综合考虑。血小板增多症则通过测定血小板参数及白细胞计数水平进行分析。因此,回顾性分析所选研究对象的性别、年龄、临床体征(最高体温、发热、咳嗽、喘息、肺部啰音时间、肺外并发症等)、胸部影像学检查、住院时间资料。
1.2.2检查方法
肺炎支原体抗体检测方法:被动凝集法。该法将载体设定为明胶颗粒,其表面吸附支原体抗原,将动物红细胞取代掉,血清中肺炎支原体抗体和致敏明胶颗粒会有聚集反应发生[13]。避免了既往被动凝集试验以动物红细胞为载体的非特异性反应[14]。此法操作简便快捷,结果判定无需特殊仪器设备。所有患儿均取静脉血2mL,采用肺炎支原体抗体检测试剂盒(日本富士瑞必欧株式会社,S20040076)检测,在检测肺炎支原体抗原的同时检测IgG和IgM。滴度≥1∶60为阳性。
血小板参数分析:患儿于用药前均进行血液分析检查,仪器选用法国产ABX Pentra 60 全自动血细胞分析仪,进行PLT、血小板体积(mean platelet volume,MPV)、血小板分布宽度(platelet distribution width,PDW)及WBC水平测定。抗感染治疗2个疗程后对血常规进行复查。
1.3统计学方法
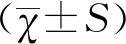
2结果
2.1各组基本资料比较
本研究共纳入200例肺炎患儿(分为RT组和非RT组)和45例正常小儿(对照组)。RT组患儿38例,其中男性20例,女性18例,年龄(4.3±1.5)岁。非RT患儿162例,其中男性91例,女性71例,年龄(4.6±1.7)岁。对照组小儿45例。其中男性27例,女性18例,年龄(4.3±1.8)岁。三组年龄、性别比较差异无统计学意义(P>0.05)。
2.2支原体肺炎患儿临床体征比较及相关性分析
RT组患儿的最高体温、发热时间、咳嗽时间、住院时间均高于非RT组(均P<0.05)。RT组肺外并发证发生率28.95%(11/38)明显高于非RT组14.20%(23/162),差异有统计学意义(2=33.657,P<0.01)。RT组与非RT组的啰音时间差异无统计学意义(P>0.05),肺部喘息发生率47.37%(18/38)、34.57%(56/162)差异也无统计学意义(P>0.05),见表1。



临床症状RT组(n=38)非RT组(n=162)t/χ2P最高体温(℃)38.47±0.6238.13±0.549.824<0.01发热时间(d)2.8±0.972.06±0.4211.365<0.01咳嗽时间(d)3.64±0.322.05±0.1644.133<0.01肺部喘息18(47.37)56(34.57)0.7560.261啰音时间(d)2.14±0.981.97±0.861.0230.095肺外并发症11(28.95)23(14.20)33.657<0.01住院时间(d)2.01±0.731.94±0.694.256<0.01
本研究中200例肺炎支原体肺炎患儿血小板计数与最高体温(r=0.169)、发热时间(r=0.147)、住院时间(r=0.238)呈正相关(均P<0.05)。
2.3肺外并发症发生率比较
肺炎支原体肺炎合并RT组肺外并发症11例(28.95%)发生率显著高于非RT组23例(14.20%),其中RT组并发粒细胞减少症2例(18.18%)、惊厥2例(18.18%)、肝功能损害3例(27.27%)、急性肠胃炎3例(27.27%)、皮疹1例(9.09%);非RT组粒细胞减少症5例(21.73%)、惊厥10例(43.47%)、肝功能损害3(13.04%)、急性肠胃炎2(8.70%)、皮疹2例(8.70%);RT组无消化道出血,非RT组1例(4.35%)消化道出血。RT组与非RT组肺外并发症发生率比较差异有统计学意义(2=4.745,P<0.05),见表2。
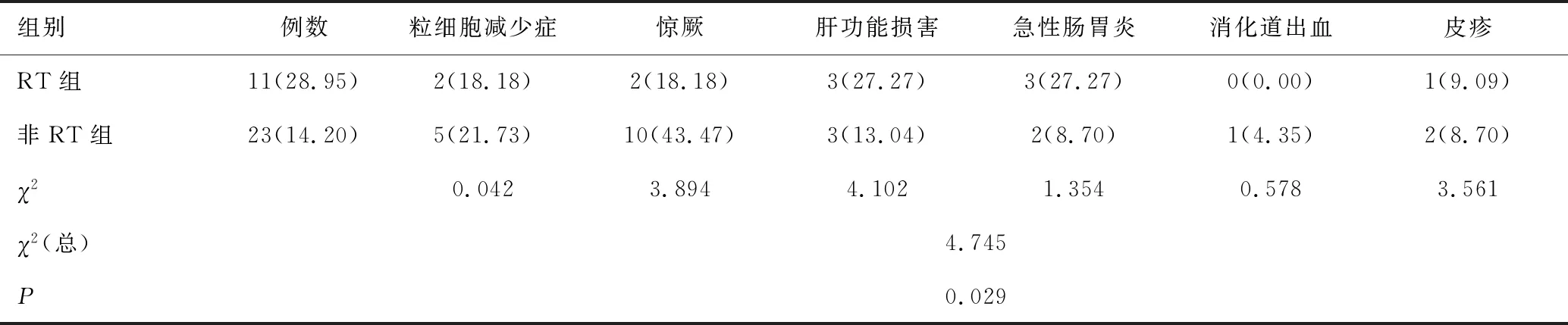
表2 RT组与非RT组肺外并发症发生率比较[n(%)]
2.4血小板参数、WBC比较
三组PLT、MPV、PDW及WBC比较差别均有统计学意义(F值分别为94.184、23.527、28.317、7.380,均P<0.01),经两两比较,RT组PLT值高于非RT组和对照组,RT组和非RT组的MPV、PDW、WBC均高于对照组,RT组MPV、PDW均低于非RT组,见表3。
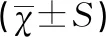
表3 RT组、非RT组和对照组血小板参数、WBC比较
注:a表示与RT组比较P<0.025;b表示与非RT组比较P<0.025。
2.5血小板增多症发生率比较
肺炎支原体肺炎患儿PLT范围为(80~894)×109/L,其中38例合并RT患儿(PLT>400×109/L),1例血小板减少症患儿(PLT≤100×109/L),分别占19.0%、0.5%。经红霉素或阿奇霉素、对症支持连续治疗3个疗程后对血常规进行复查,非RT组中PLT较入院时有所升高55例,占27.5%,其中入院时PLT正常(100~300)×109/L 30例,7天后PLT升至300×109/L以上。RT组复查30例,其中PLT仍高于正常值28例,占93.3%,PLT降至正常2例,占6.7%。住院期间及出院后随访观察2个月无出血或血栓表现,对照组PLT>400×109/L患儿2例,占4.4%,肺炎支原体肺炎血小板增多症发生率显著高于对照组(P<0.05)。
3讨论
3.1小儿肺炎支原体肺炎与血小板增多症之间的关系
肺炎支原体是引起小儿肺炎支原体感染的直接原因,呼吸道是主要的传播途径[15]。当肺炎支原体病毒向呼吸道吸入后,在黏膜表面结合神经氨酸受体(呼吸道黏膜上皮细胞膜),吸取营养,然后释放毒性物质,破坏黏膜上皮以及纤毛[16-17]。肺炎支原体感染会对骨髓增生造成刺激,促进原始骨髓巨核细胞释放血小板数量的增加。本研究拟通过各项指标的比较,分析小儿肺炎和反应性血小板增多症之间的相互影响。
目前已经发现细菌、真菌、支原体或病毒等,或其引发的全身炎症反应,均可导致血小板增多,但各种因素的所占比重暂无明确的证据[18]。血小板增多症又分为原发性和反应性,一般以血小板计数>400×109/L为界,无明显症状者无需处理,大多数患者可以自行下降。本研究结果显示肺炎支原体肺炎患儿合并RT患儿(9.0%)明显高于血小板减少症患儿(0.5%)。此后复查过程中,非RT组中有55例(27.5%)PLT较入院时有所升高,RT组复查30例,其中28例(93.3%)PLT仍高于正常值,由此可得,支原体肺炎感染引起血小板增多症的发生率高。有学说认为这与幼儿期的血小板基础值以及血小板生成素的生理基础代谢规律有关,血小板生成素的生理最高峰在幼儿期,随年龄增长逐渐下降至成年人水平[19]。也可能是婴幼儿期有较高的血小板增多易感性,骨髓中的前体细胞对疾病反应强烈。
3.2不同血小板计数在肺炎支原体肺炎患儿临床体征的差异
本研究结果显示肺炎支原体肺炎患儿合并RT组的最高体温更高,发热时间、住院时间更长。此外,有研究报道入院时血小板正常组、血小板增多组的支原体肺炎患儿分别有17.47%、49.25%的肺外并发症发生率[20]。此研究结果显示,RT组肺外并发症发生率(28.95%)明显高于非RT组(14.20%),其中RT组并发粒细胞减少症、惊厥均低于非RT组,而肝功能损害、急性肠胃炎、皮疹的发生率均高于非RT组。因此,反应性血小板增多症合并肺炎支原体肺炎可能会进一步严重伤害患者,而在发病早期,血小板就会明显增加,可提示血小板在小儿肺炎支原体肺炎进展中早期预测的价值。
3.3不同血小板计数在肺炎支原体肺炎患儿实验室指标的差异
有研究表明PLT能够反映血小板的生成与衰亡,MPV能够反映血小板生成及巨核细胞增生,PDW能够反映血小板的体积差异程度[21]。本研究结果表明,RT组PLT显著高于非RT组、对照组,RT组、非RT组MPV、PDW均显著高于对照组。MPV、PDW同时增高,与具有正常骨髓功能的机体中MPV、PDW的变化规律相符,说明肺炎支原体肺炎患儿具有活跃的血小板生成、骨髓巨核细胞增生的现象。本研究结果还表明,RT组、非RT组WBC均显著高于对照组,说明支原体肺炎感染时具有正常的骨髓功能,并未对其产生抑制。
综上所述,小儿肺炎支原体肺炎与反应性血小板增多症之间有相互影响,肺炎支原体肺炎患儿存在骨髓巨核细胞增生和血小板生成活跃的现象。
