乙型肝炎相关慢加急性肝衰竭患者血清碱性磷酸酶的变化及意义
2019-12-04顾静陈祖涛孙蔚甘建和
顾静 陈祖涛 孙蔚 甘建和
在我国,HBV是引起肝衰竭的主要原因,肝衰竭患者的病死率高达50%~60%[1]。ALP是一种膜结合的同型二聚体酶,广泛分布于人体肝脏、骨骼、肠道、肾脏、胎盘等组织器官中。目前研究发现,ALP与多种疾病的发生相关,包括胆汁淤积性肝病、肝脏恶性肿瘤、慢性肾脏病、肾性骨病、心血管疾病、急性脑梗死等[2-6]。本研究通过观察HBV-ACLF患者外周血ALP的动态变化及其与临床预后指标的相关性,探讨其对HBV-ACLF患者预后的判断价值。
资料与方法
一、研究对象
选择2015年1月至2018年12月在苏州大学附属第一医院感染病科住院的HBV-ACLF患者92例,男53例,女39例,平均年龄(50.2±9.3)岁;CHB患者45例,男30例,女15例,平均年龄(48.5±7.9)岁;健康对照者34名,男18名,女16名,平均年龄(38.7±6.2)岁。3组人群在年龄、性别方面均差异无统计学意义。HBV-ACLF诊断标准符合《肝衰竭诊治指南(2018年版)》[7],其中早期31例,中期40例,晚期21例。CHB诊断符合《慢性乙型肝炎防治指南(2015年版)》[8]。排除合并其他肝炎病毒感染、酒精性肝病、自身免疫性肝病、胆道梗阻、肝脏肿瘤等其他可以引起ALP升高的疾病。所有患者住院期间均接受类似的保肝、抗病毒治疗。本研究经过伦理委员会审批通过,伦理批号:(2019)伦研批第033号,所有患者签署入组知情同意书。
二、随访及分组
HBV-ACLF患者经过为期6个月的随访,根据预后分为存活组和死亡组。根据入院后ALP水平的升降将HBV-ACLF患者分为ALP上升组和ALP下降组。所有患者在入院当天留取血标本,住院期间每3 d留取1次血标本,病情变化(恶化或好转)时再次留取血标本。
三、仪器和试剂
胆红素、肌酐、PAB、ALP检测采用德国西门子ADVIA全自动生化分析仪,抽取空腹血2 mL放入黄色分离胶-促凝剂试管中,3 500 r/min离心10 min,上机检测。血凝常规检测采用SysmexCA1500(日本西森美康公司),抽取空腹血3 mL放入蓝色枸橼酸钠抗凝试管中,3 000 r/min离心15 min,上机检测。以上所有步骤均严格按照说明书进行操作。
四、MELD分值的计算
MELD分值=9.6In[肌酐(mg/dL)]+3.8In[总胆红素(mg/dL)]+11.2In(凝血酶原标准化比值)+6.4病因(病因:胆汁性或酒精性0,其他1)[7]。
五、统计学方法

结 果
一、HBV-ACLF患者存活组与死亡组基线指标比较
随访结束后,HBV-ACLF组存活51例,死亡41例。HBV-ACLF患者存活组与死亡组入院时各指标基线水平见表1。
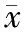
表1 HBV-ACLF患者存活组与死亡组各指标基线水平比较(±s)
注:TBil为总胆红素;ALP为碱性磷酸酶;PT为凝血酶原时间;INR为凝血酶原标准化比值;Cr为肌酐;PAB为前白蛋白
二、 3组ALP水平的比较
HBV-ACLF组、CHB组、健康对照组ALP水平分别为(421.37±136.35)、(116.14±38.62)和(104.23±35.19)U/L,3组间差异有统计学意义(F=77.193,P<0.05),HBV-ACLF组ALP水平较CHB组及健康对照组明显升高(q值分别为3.704、4.548,均P<0.05),CHB组与健康对照组相比差异无统计学意义(q=2.773,P>0.05)。
三、HBV-ACLF患者存活组和死亡组ALP比较
HBV-ACLF患者根据预后分为存活组和死亡组,对两组患者入院后1周ALP水平进行比较。结果发现存活组ALP为(86.17±19.36) U/L明显高于死亡组(29.46±8.21)U/L,差异有统计学意义(t=4.78,P<0.05)。
四、HBV-ACLF患者ALP上升组和ALP下降组存活率的比较
HBV-ACLF患者根据入院后ALP水平分为ALP上升组和ALP下降组,对两组患者的存活率进行比较。结果发现ALP上升组存活率为73.08%(38/52)高于ALP下降组32.5%(13/40),差异有统计学意义(χ2=33.48,P<0.05)。
五、ALP上升值与PAB和MELD评分的相关性
HBV-ACLF患者入院后1周MELD为(35.63±5.81)分,PAB为(73.57±32.69)g/L。结果提示ALP上升值与MELD评分呈负相关,与PAB呈正相关(r值分别为-0.725、0.763,均P<0.05)
讨 论
在生理情况下,ALP在肝细胞内与膜紧密结合,不易释放入血。当肝胆系统出现病变、胆汁淤积时,病变周围的肝细胞过度释放或者胆道梗阻导致其无法排入肠道而分泌入血,ALP水平明显升高[9]。所以,ALP可作为肝脏损伤的一个重要评估指标。长期以来,ALP的活性是胆汁淤积的间接标志,最近研究表明其可以作为判断预后的重要指标[2]。
本研究结果发现,HBV-ACLF组的ALP水平较CHB组和健康对照组明显上升,说明肝脏疾病时,受损的肝细胞大量释放或病变周围胆管梗阻引起ALP排泄障碍,血清中的ALP水平显著增加[10]。ALP主要分布于毛细胆管,HBV-ACLF存活组患者入院后1周ALP水平较入院时明显升高,提示预后良好的患者ALP持续上升可能存在短时间的毛细胆管再生和肝内胆汁淤积,而死亡组患者由于毛细胆管的再生无法启动,故ALP水平变化不明显[9,11]。ALP反映胆道梗阻和胆管细胞再生,而PAB反映肝脏的储备功能,是肝细胞再生的指标[12]。本研究结果还发现,ALP的上升与PAB呈正相关,说明ALP与PAB结合可协同反映毛细胆管和肝细胞的再生。MELD评分是目前应用最广泛的评估肝衰竭患者预后的评分系统,评分越高的患者预后越差[1]。为了进一步分析ALP对HBV-ACLF预后的影响,将HBV-ACLF患者入院后1周ALP的上升值与MELD评分进行相关性分析,结果提示ALP与MELD评分呈负相关。因此,临床工作中如果HBV-ACLF患者的ALP水平上升不明显或者大幅度下降,说明预后较差,应尽早采取积极的治疗手段,如肝移植术挽救患者生命。
ALP的检测方便快捷,长期以来人们主要关注其在胆汁淤积性肝病和原发性肝癌中的价值,却忽视了其在HBV-ACLF中的意义。本研究仅观察了血清ALP在HBV-ACLF患者中的动态变化及其与预后相关指标的相关性分析,并未通过动物实验、免疫组化等进一步验证,如进一步验证均支持本文观点,则ALP将在HBV-ACLF患者的预后评估以及临床决策方面发挥重要作用。
