活性维生素D治疗2型糖尿病肾病有效性与安全性Meta分析
2019-12-04张欣程刚
张欣,程刚
(1.沈阳药科大学生命科学与生物制药学院,辽宁 沈阳 110016;2.辽宁省健康产业集团抚矿总医院,辽宁 抚顺 113008;3.沈阳药科大学药学院,辽宁 沈阳 110016)
由国际糖尿病联盟(IDF)发布第八版全球糖尿病概览的数据显示,全球糖尿病患病人数高达4.25亿,每11位成年人中就有1位糖尿病患者,我国2017年糖尿病患者人数为1.144亿,位居全球第一。糖尿病对人体损伤主要集中在大小血管,造成血管增厚至闭塞。肾脏是人体血管最丰富的脏器,糖尿病患者最重要的并发症之一就是糖尿病肾病(diabetic nephropathy,DN)。糖尿病肾病存在复杂的代谢紊乱,若发展到终末期,将比其他肾脏疾病的治疗更加棘手。
糖尿病肾病以慢性高血糖、尿蛋白为临床表现,《糖尿病肾病防治专家共识》(2014年版)建议,尿白蛋白/肌酐比值(ACR)>30 mg·g-1,持续超过3个月,尿蛋白定量大于0.5 g/24 h即诊断为糖尿病肾病[1]。英国前瞻性糖尿病研究(UK prospective diabetes study,UKPDS)研究显示,控制糖尿病患者血压可显著减少糖尿病患者血管病变风险,血管紧张素转化酶抑制剂和血管紧张素Ⅱ受体抑制剂类药物可控制血压、减少尿蛋白,是目前临床数据最多的治疗糖尿病肾病的一线药物[2]。但此结论仍存在争议,有研究发现,40%服用血管紧张素转化酶抑制剂类药物或血管紧张素Ⅱ受体抑制剂类药物的患者,其血浆醛固酮水平并未下降,反而升高到了其治疗前的浓度水平,称之为“醛固酮逃避”现象,这可能与肾病进展过程有关,具体机制尚不明确[3]。
已有研究指出,维生素D的缺乏与糖尿病肾病患病率间有较强相关性。一项针对557名糖尿病患者血清样本的临床试验研究显示,1,25-OH维生素D水平在糖尿病肾病患者中较低,从而提示活性维生素D缺乏与糖尿病肾病患者微血管并发症可能有关[4]。本研究应用Meta分析方法,综合性分析活性维生素D治疗2型糖尿病肾病有效性和安全性,以期为临床药物治疗决策提供循证医学证据。
1 资料与方法
1.1 纳入与排除标准
1.1.1 纳入标准 研究对象:诊断为2型糖尿病肾病患者,诊断要求尿白蛋白/肌酐比值(ACR)>30 mg·g-1并持续超过3个月,尿蛋白定量大于0.5 g/24 h,同时应排除其他可能引起其增加的原因,如泌尿系感染、运动、原发性高血压、心衰及水负荷增加等。研究类型:研究注明为有关活性维生素D对糖尿病肾病患者的临床随机对照试验(RCT)。干预措施:治疗组干预措施为活性维生素D联合降糖药物治疗,对照组干预措施为降糖药物治疗。结局指标:①主要结局指标:24 h尿蛋白;糖化血红蛋白HbA1c;②次要结局指标:肾小球滤过受损不良事件;高血钙症不良事件。
1.1.2 排除标准 排除非RCT、综述性研究、重复性文献、无法获取有效数据的研究及其他非相关试验。
1.2 文献检索
1.2.1 检索数据库 本研究主要通过计算机检索Cochrane library、Pubmed、Embase数据库,检索时间为建库至2019年1月,另手动检索与纳入研究相关的参考文献。
1.2.2 资料提取 采取“双人独立提取法”提取资料信息,提取结果由两位研究者交叉核对,对存在分歧而难以确定的资料或数据可通过讨论或咨询第三位研究者协商解决。
1.3 统计分析 本研究采用RevMan5.2软件进行统计学分析。当异质性检验结果为P>0.10时,认为多个同类研究具有同质性,使用固定效应模型计算合并统计量。反之P≤0.10时,分析导致异质性的原因,采用亚组分析进行合并统计量的计算[5]。本研究分析的指标为二分类变量,选择比值比OR、相对危险度RR或危险差RD为合并统计量。当统计量概率(P)值≤0.05,可信区间不包含1,则认为多个研究的合并统计量有统计学意义,反之则无[6]。
2 结果
2.1 文献检索结果 本研究通过计算机检索Cochrane library、Pubmed、Embase数据库,初检111篇文献,全部为英文研究。由其他途径手动检索7篇文献,通过阅读文献标题、摘要和全文逐层筛选,最终纳入9项研究[7-15]。
2.2 纳入研究的基本情况 9项研究中共纳入3 340例受试者,其中以活性维生素D作为治疗试验组和对照组样本量分别为1 749例和1 591例,最大样本量为1 441例,最小样本量为38例。疗程为3~78个月。纳入研究的文献及患者基本特征,见表1。
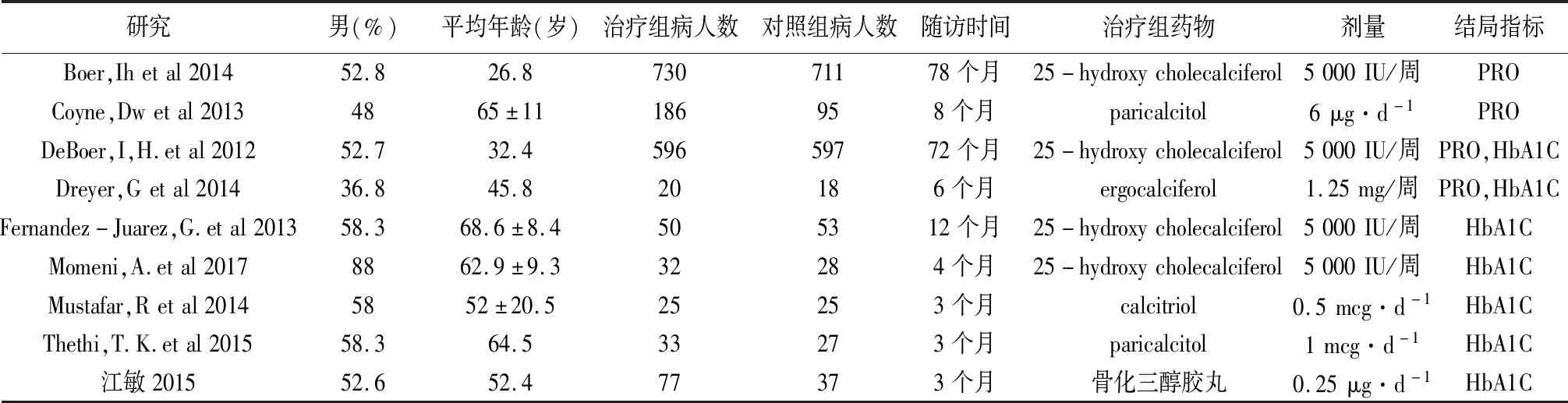
表1 纳入研究基本情况
2.3 纳入研究的质量评价 本研究由两位研究者使用Cochrane协作网的偏倚风险评价工具对纳入研究进行偏倚风险评价[16]。
2.4 Meta分析结果
2.4.1 活性维生素D对24 h尿蛋白的影响 纳入的9项研究中,有4项研究报告了活性维生素D对24 h尿蛋白的影响。经异质性检验(P=0.3>0.1,I2=18%),各研究结果无统计学异质性,选用固定效应模型进行分析。Meta分析结果表明,服用活性维生素D治疗组24 h尿蛋白降低率显著优于对照组[OR=0.28,95%CI(0.24,0.33),P<0.000 01],见图1。
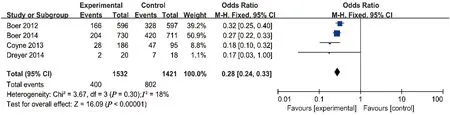
图1 活性维生素D对24 h尿蛋白影响森林图
2.4.2 活性维生素D对糖化血红蛋白的影响 7项研究报告了活性维生素D对糖化血红蛋白的影响。经异质性检验(P=0.9>0.1,I2=0%),各研究结果无统计学异质性,选用固定效应模型进行分析。Meta分析结果表明,活性维生素D治疗组对糖化血红蛋白控制正常的比率与对照组相比无显著性差异[OR=1.23,95%CI(0.98,1.53),P=0.07],见图2。

图2 活性维生素D对糖化血红蛋白影响森林图
2.4.3 肾小球滤过率受损不良事件 3项研究观察了肾小球滤过率受损不良事件。经异质性检验(P=0.62>0.1,I2=0%),各研究结果无统计学异质性,选用固定效应模型进行分析。Meta分析结果表明,活性维生素D治疗组与对照组相比,肾小球滤过率受损不良事件发生率差异不具有统计学意义[OR=1.25,95%CI(0.95,1.64),P=0.11],见图3。
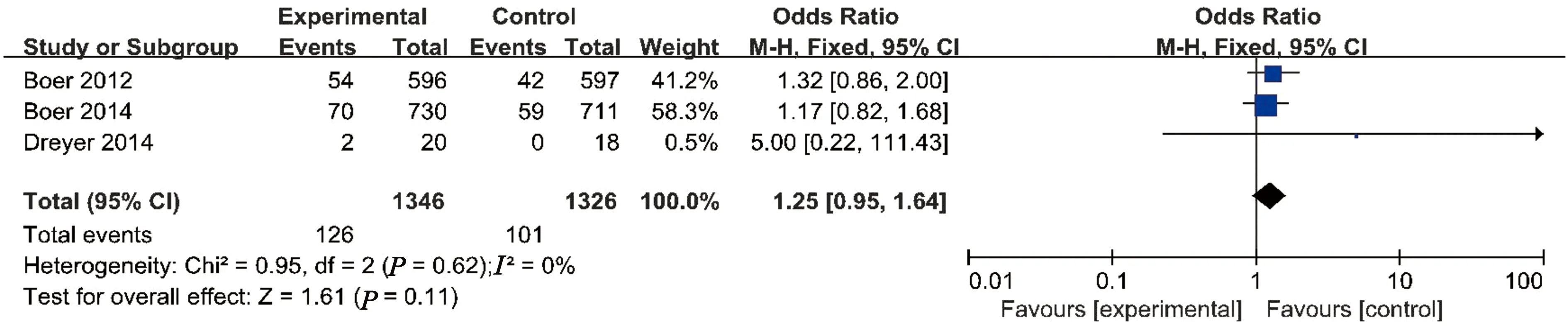
图3 肾小球滤过率受损不良事件分布森林图
2.4.4 高血钙不良事件 4项研究报告了高血钙不良事件。经异质性检验(P=0.90>0.1,I2=0%),各研究结果无统计学异质性,选用固定效应模型进行分析。Meta分析结果显示,活性维生素D治疗组与对照组高血钙不良事件发生率有显著性差异[OR=4.86,95%CI(1.09,21.56),P=0.04],见图4。
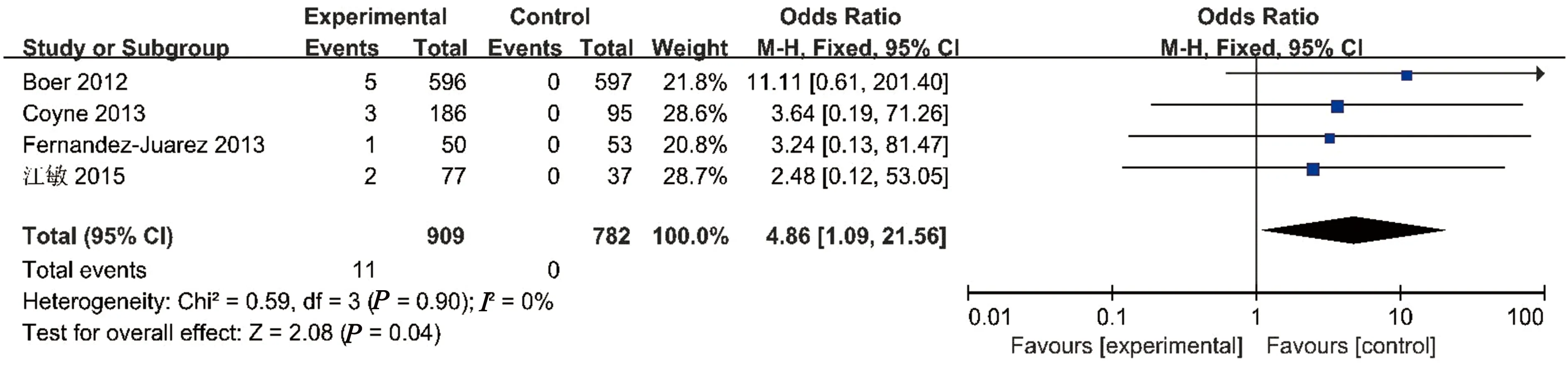
图4 高血钙不良事件分布森林图
3 讨论
临床研究证明,保护肾脏的重要举措是抑制全身和肾脏局部的肾素-血管紧张素系统[17],但血管紧张素转化酶抑制剂和血管紧张素Ⅱ受体抑制剂可代偿性地激活肾脏球旁器分泌素,从而导致高肾素通过非血管紧张素Ⅱ介导的途径直接损伤肾脏。因此,通过抑制肾素来控制肾素-血管紧张素系统的活化是慢性肾病患者治疗研究的重点。研究发现,活性1,25-羟基维生素D通过干扰环磷酸腺酐(cAMP)信号通路直接抑制肾素基因翻译[18]。有研究指出,高肾素血症的小鼠出现了维生素D及1α羟化酶基因缺陷,小鼠肾脏及其他组织中肾素及血管紧张素水平明显升高[19]。在正常小鼠中,维生素D缺乏可刺激肾素合成增加,予1,25(OH)2D3治疗得到显著纠正。
本系统评价针对应用活性维生素D治疗2型糖尿病肾病有效性分析结果显示,服用维生素D治疗组24 h尿蛋白降低率显著优于对照组[OR=0.28,95%CI(0.24,0.33),P<0.000 01],活性维生素D可显著降低患者24 h尿蛋白。Agarwal等[20]进行的220例患者随机双盲临床试验中,采用帕里骨化醇进行干预,以安慰剂作为对照,结果发现干预组有51%患者出现尿蛋白减少,而对照组仅25%。Zhang等[21]的荟萃分析结果[P<0.000 01,RR=-0.66,95% CI(-0.87,-0.45)],提示维生素D可有效降低患者24 h尿蛋白。总之,与以上几篇类似研究相比较,本研究与其结果大体相吻合,但本研究亦有一些优势:本研究纳入的文献单纯使用了活性维生素D作为治疗药物,没有采取ACEI和ARB药物联合治疗,从而排除了ACEI和ARB药物对肾素的影响,使分析结果更可靠。
本系统评价的局限性:①本研究检索到文献数量较少,纳入的文献研究多集中于欧美地区,缺乏基因检测试验,可能存在地区偏倚现象[22];②糖尿病肾病诊断标准中西方略有差异,可能影响分析结果[23];③纳入的各项研究随访时间差异略大,可能会对结果产生影响;④纳入的9项研究,活性维生素D治疗药物和给药途径不统一,可能会影响分析结果[24];⑤各个RCT中,针对2型糖尿病的常规治疗手段不同,无法分析和排除降糖药物对肾功能的影响因素。因此,对本研究结果的解释需谨慎。
综上所述,活性维生素D可显著降低2型糖尿病肾病患者24 h尿蛋白,但增加了2型糖尿病肾病患者发生高血钙不良事件的风险,仍需高质量的大型临床研究进一步证实。
