青春期前和后型睾丸畸胎瘤临床分析
2019-12-03翟天元罗彬杰贾占奎张正果刘博文杨锦建
翟天元,罗彬杰,贾占奎,张正果,李 翔,刘博文,孙 琰,杨锦建
1)郑州大学第一附属医院泌尿外科 郑州 450052 2)郑州大学第一附属医院病理科 郑州 450052
睾丸畸胎瘤占青春期前睾丸肿瘤的13%~60%[1]。根据与原位生殖细胞肿瘤(germ cell neoplasia in situ,GCNIS)的相关性,睾丸畸胎瘤分为与GCNIS无关的青春期前型(年龄≤14岁)和与GCNIS有关的青春期后型(年龄>14岁)[2],两者在病因、流行病学、病理、治疗、预后等方面均有很大区别[3]。本文对青春期前与后型睾丸畸胎瘤临床资料进行了总结及对比分析,旨在提高睾丸畸胎瘤的诊疗水平。
1 临床资料
1.1病例来源及特征收集2011年8月至2017年11月在郑州大学第一附属医院就诊并经术后病理证实为睾丸畸胎瘤的59例患者的病历资料。青春期前型睾丸畸胎瘤患者25例,发病年龄5个月~14岁;青春期后型患者34例,发病年龄15~51岁。
1.2治疗方法59例患者均行手术治疗,其中40.7%(24/59)行保留睾丸手术,59.3%(35/59)行睾丸根治性切除术,术后10.2%(6/59)行化疗,16.9%(10/59)行腹膜后淋巴结清扫术(RPLND)。
1.3观察指标收集患者的发病部位、肿瘤大小、就诊原因、病理类型、肿瘤性质、手术方式、术后治疗、手术切口以及术前血清甲胎蛋白和人绒毛膜促性腺激素水平、彩超、CT、MRI等影像学检查结果。
1.4随访以患者首次手术时间为观察起点,通过查阅电子病历、门诊随访、电话随访等方法获取患者预后信息。随访截止时间为2018年5月。
1.5统计学处理采用SPSS 20.0分析,青春期前型及青春期后型患者一般资料、血清甲胎蛋白和绒毛膜促性腺激素升高情况的比较采用两独立样本t检验、χ2检验或精确概率法。检验水准α=0.05。
2 结果
2.1两组患者一般资料比较见表1。
2.2两组患者血清甲胎蛋白和人绒毛膜促性腺激素检测结果50例患者行血清甲胎蛋白检测,其中青春期前型21例,3例水平升高;青春期后型29例,14例升高,两组升高比例差异有统计学意义(χ2=6.271,P=0.016);36例患者行人绒毛膜促性腺激素检测,其中青春期前型10例均正常;青春期后型26例,9例升高,两组升高比例差异有统计学意义(P=0.039)。
2.3影像学检查青春期前与后型睾丸畸胎瘤患者影像学表现相似。彩超表现:睾丸体积增大,内可及混合回声包块,包块边界清,以实性为主,回声不均匀,CDFI未见异常血流信号(图1A)。CT表现:睾丸体积增大,可见囊实性团块影,团块内可见混杂密度影(图1B)。MRI表现:睾丸体积增大,形态及信号失常,可见团块状长T1长T2信号影,其内可见斑点状短T1短T2信号(图1C、1D)。
2.4随访25例青春期前型睾丸畸胎瘤患者术后3例失访,余22例随访6~81个月,未见复发转移;34例青春期后型睾丸畸胎瘤患者4例失访,余30例随访6~81个月,1例随访17个月后发现腹膜后、盆腔、腹股沟多发转移,余未见复发转移。8名有生育需求的青春期前型患者均行保留睾丸手术,术后6个月行精液常规检查,各项指标均正常。
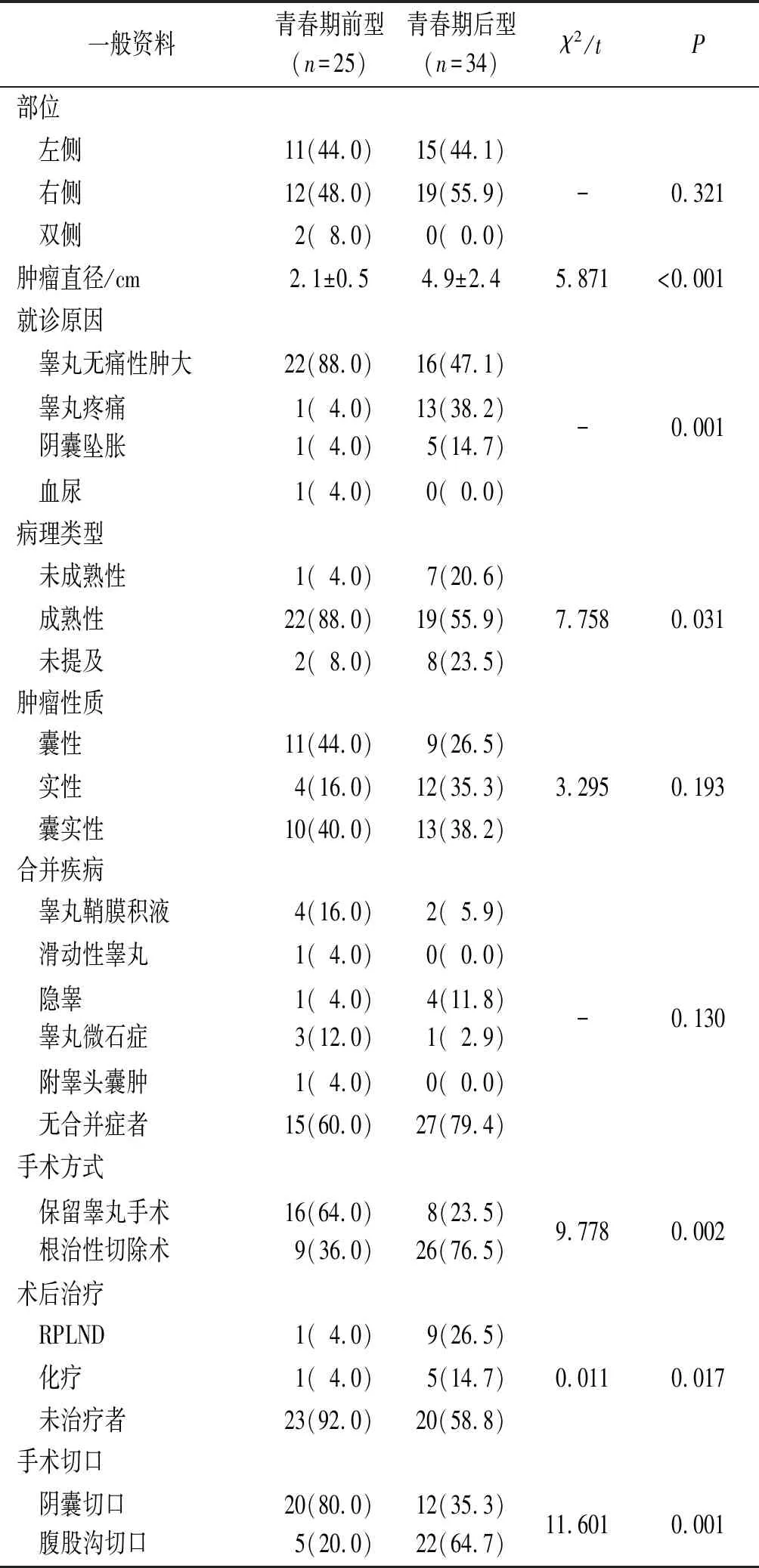
表1 青春期前与后型睾丸畸胎瘤患者一般资料比较 例(%)
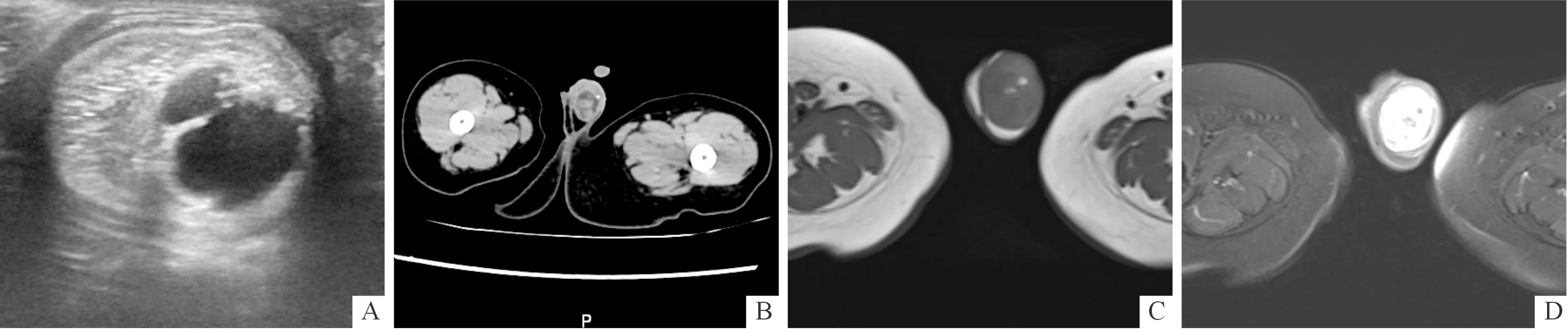
A:彩超;B:CT;C、D:MRI
3 讨论
青春期前型睾丸畸胎瘤是二倍体,与原位生殖细胞肿瘤无关,无细胞异型性,不伴12p基因扩增,常表现为良性的生物学行为[4]。青春期后型睾丸畸胎瘤多见于发育异常的睾丸,如隐睾、Klinefelter综合征等,可伴有睾丸实质改变,如曲细精管萎缩、生精功能障碍、小管内微结石、坏死等。
睾丸畸胎瘤最终确诊依赖于病理检查。成熟性畸胎瘤包含类似于正常出生后分化良好的组织,通常包括三个胚层的结构。未成熟性畸胎瘤镜下可见未成熟的神经上皮岛,类似于发育中的胚胎神经管结构,也可见不同分化程度的骨骼肌、软骨和细胞基质等。伴有体细胞恶性成分的睾丸畸胎瘤仅见于青春期后型,恶性肿瘤成分包括肉瘤、原始神经外胚叶肿瘤(primitive neuroectodermal tumor,PNET)、神经胶质和脑膜肿瘤、血液系统肿瘤和肾母细胞瘤样肿瘤等,体细胞型恶性成分是由于畸胎瘤的特定成分过度生长产生[5]。2004年和2016年的WHO分类系统均没有区分青春期后型睾丸成熟性畸胎瘤与未成熟性畸胎瘤,因为两者均来源于原位生殖细胞肿瘤,预后无明显差别,即使完全成熟也可能发生转移[6],本组1例转移病例即为成熟性畸胎瘤患者。文献[7]报道青春期前型睾丸畸胎瘤绝大多数为成熟性,即使合并不成熟成分也不影响其良性行为,不发生转移,预后较好。本组25例青春期前型患者中,只有1例为未成熟性,与文献描述较符合。
睾丸畸胎瘤无特异性的临床症状,进展缓慢,睾丸无痛性肿大为最常见的症状。睾丸畸胎瘤触诊表现为囊实性结节或包块,15%~20%并发睾丸鞘膜积液[8]。睾丸畸胎瘤无特异性的血清学标志物,部分患者血清甲胎蛋白和绒毛膜促性腺激素高于正常值,本组资料显示,与青春期前型相比,青春期后型患者血清甲胎蛋白和绒毛膜促性腺激素升高更为显著,可作为诊断依据和术后随访的指标。睾丸畸胎瘤影像学检查首选彩超,典型表现为混合性回声, 可出现囊性区域,肿块内有钙化,或可探及骨、毛发等成分。CT表现为密度不均匀的囊实性团块影,囊壁厚薄不等,可伴有弧形钙化。MRI表现为团块状长T1长T2信号影,其内可见斑点状短T1短T2信号。
青春期前型睾丸畸胎瘤为良性,首选保留睾丸手术[9],术中应送快速冰冻病理检查以明确诊断,避免睾丸不必要的切除[10],正常睾丸组织的保留对维持患者内分泌功能、生育能力等有重大意义。该研究中8名有生育需求的青春期前型患者均行保留睾丸手术,术后6个月行精液常规检查示各项指标正常。青春期后型睾丸畸胎瘤首选经腹股沟入路根治性睾丸切除术[1],部分双侧发病或睾酮水平正常且肿瘤体积小于睾丸体积30%的患者可行保留睾丸手术[11]。
青春期前型成熟性及未成熟性畸胎瘤预后均良好,无发生转移的相关报道,本组25例患者3例失访,余均未见复发转移。22%~37%的青春期后型患者伴发淋巴结转移[2],且具有转变为体细胞恶性肿瘤的风险,预后较差,本组青春期后型34例患者4例失访,1例随访17个月后发现腹膜后、盆腔、腹股沟多发转移,余未见复发转移,可能与样本量不足或随访时间较短有关。
