“三叶草”法超声引导下腰丛阻滞应用于髋关节镜术后镇痛的前瞻性随机对照研究
2019-11-28袁亮婧张晓光
袁亮婧 金 梅 张晓光
(北京积水潭医院麻醉科,北京 100035)
近年来,髋关节镜手术成为髋关节疾病早期诊断和治疗的金标准[1],手术量出现大幅增长[2]。相对于开放性髋部手术,髋关节镜手术具有切口小、对关节腔及周围软组织损伤小等特点[3],术后康复治疗对手术效果有重要作用,术后疼痛成为其发展限制[4],患者在恢复室(post anesthesia care unit,PACU)中常需要相当大剂量的阿片类药物[5,6],麻醉药品的使用增加术后恶心、呕吐等副作用[7]。外周神经阻滞(peripheral nerve block,PNB)可明显减少术后阿片类药物的使用[8~10]。对于髋关节镜术后的疼痛控制有几种不同的神经阻滞[11,12]。腰丛阻滞最近已被用于各种髋部手术,并已被证明可以减少术后疼痛和阿片类药物的使用[13]。由Lin等[14]描述的“三叶草”法超声引导腰丛阻滞,将超声探头放置于患者侧腹部扫描,能有效避开骨性结构声影的干扰,显像范围广,由腰大肌、腰方肌、竖脊肌和腰椎横突构成的“三叶草”图形识别度高,重要结构可视化清晰,可使阻滞成功率达100%,对缓解全髋关节置换术后疼痛效果明显,并可减少阿片类镇痛药用量,降低并发症发生率[15],但目前将其用于髋关节镜手术的相关报道较少[16]。我们采用前瞻性随机对照研究,以“三叶草”法超声引导腰丛阻滞与单纯全麻进行对照,探讨髋关节镜术后“三叶草”法超声引导腰丛阻滞的镇痛效果及安全性。
1 临床资料与方法
1.1 一般资料
本研究通过我院伦理委员会审批(积医科审第201805-19号),患者自愿参与本研究并签署知情同意书。病例选择标准:2018年3~8月因髋关节盂唇损伤行单侧髋关节镜盂唇损伤修复术,ASA分级Ⅰ~Ⅱ级,年龄18~60岁,无长期应用非甾体类消炎镇痛药史,无阿片类镇痛药成瘾史,患肢未见神经功能异常,无穿刺部位感染、解剖变异、凝血功能异常、体位不能配合等操作禁忌。入选80例,应用随机序列发生器,生成1~80的随机序列数,入组病人按手术先后顺序读取随机序列数,能被2整除者入术后神经阻滞组,否则入单纯全麻组,每组各40例。2组一般资料比较无统计学差异(P>0.05),有可比性,见表1。

表1 2组一般情况比较
1.2 方法
术前常规禁食禁水6 h,均未予术前药。入室后开放静脉通路,持续面罩吸氧(5 L/min),监测心电图、心率(HR)、无创血压(NiBP)和脉氧饱和度(SpO2)。全麻诱导依次静脉注射咪达唑仑0.01~0.04 mg/kg、芬太尼2~4 μg/kg、异丙酚1.5~2.5 mg/kg、罗库溴铵0.6~1.2 mg/kg,并根据体重置入相应型号的LMA Supreme喉罩(美国Teleflex公司,批文号:国械注进20162664866)。术中机械通气,静脉吸入复合麻醉维持,以2.5 mg·kg-1·h-1剂量持续泵注丙泊酚,间断予芬太尼1 μg·kg-1·次-1、罗库溴铵0.2 mg·kg-1·次-1,调节吸入七氟醚浓度0.6%~3.5%,使脑电双频指数(bispectral index,BIS)控制在40~60,平均动脉压和心率波动在基础值±25%。髋关节镜下盂唇损伤修复术毕即刻停止用药。由具有3年以上超声引导PNB经验的麻醉医生行“三叶草”法超声引导腰丛阻滞。膝胸侧卧位,麻醉侧在上(图1),使用M-Turbo超声波系统(美国SonoSite公司),神经成像模式,换能器连接C60x/5-2MHz凸阵探头。先将探头长轴垂直身体长轴置于腋中线髂前上棘头侧,识别腹壁肌肉,再持探头向背侧缓慢移动并向尾侧倾斜,扫描寻找由第4腰椎横突、腰大肌、竖脊肌和腰方肌构成的典型三叶草形图像,此时在腰大肌内后1/4象限高回声结构即为腰丛神经(图2),最后固定探头位置,定位第4腰椎棘突旁开4 cm为穿刺进针点,消毒铺巾,1%利多卡因3~5 ml局部浸润麻醉后,使用22G、120 mm神经刺激针Stimuplex D Plus(德国贝朗公司,批文号:国械注进20153153032)以平面内法将针尖引导至神经丛周围,在注射试验量药物扩散良好后,术后神经阻滞组累计给予0.4%罗哌卡因(瑞典AstraZeneca公司,批文号:进口药品注册证号H20140763)25 ml,单纯全麻组累计给予生理盐水25 ml。待患者呼之睁眼,呼吸规整,潮气量>6 ml/kg,频率<20 次/min,吸空气下SpO2维持在95%以上,咳嗽、吞咽反射恢复后拔除喉罩,改良Aldrete评分≥9分返回病房。
2组术后48 h内均采用电子镇痛泵(Auto Med 2000,韩国奥美)进行患者自控镇痛(patient controlled analgesia,PCA),药物配方为舒芬太尼(德国IDT Biologika GmbH公司,批文号:进口注册证号H20150125)200 μg与托烷司琼(齐鲁制药有限公司,批文号:国药准字H20050535)10 mg混合后用生理盐水稀释至200 ml,无负荷量和背景剂量,自控给药剂量1 ml/次,锁定时间15 min。

图1 “三叶草”阻滞患者体位 图2 超声引导下“三叶草”法影像(LM:腰大肌;QL:腰方肌;ES:竖脊肌;LP:腰丛)
1.3 观察指标
VAS评分法评估疼痛程度:0分,无疼痛;1~3分,轻度疼痛;4~6分,中度疼痛;7~10分,重度疼痛,嘱患者VAS>3分时使用PCA。由未参与腰丛阻滞的麻醉医生记录2组术后0~4 h、4~8 h、8~12 h、12~24 h、24~48 h内最大疼痛程度评分(VASmax),术后PCA首次使用时间,0~24 h和24~48 h内PCA使用次数、有效按压率(实际有效按压次数/总按压次数)及舒芬太尼用量,观察术后恶心呕吐、呼吸抑制、瘙痒、尿潴留、双侧阻滞、肾损伤及穿刺部位出血、血肿等并发症。
1.4 统计学处理
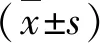
2 结果
2组“三叶草”阻滞操作时间、麻醉时间、主要麻醉药用量无差异(P>0.05),见表2。术后神经阻滞组术后0~4 h、4~8 h、8~12 h VASmax评分明显低于单纯全麻组(P=0.000),见表3。术后神经阻滞组术后PCA首次使用时间较单纯全麻组明显延长(P=0.000),术后0~24 h内PCA使用次数明显减少,有效按压率明显升高,舒芬太尼用量明显减少(P=0.000),术后24~48 h内2组PCA使用次数、有效按压率和舒芬太尼用量比较无统计学意义(P>0.05),见表4。单纯全麻组术后恶心呕吐9例(22.5%),瘙痒1例(2.5%),术后神经阻滞组无相关并发症。

表2 2组术中情况比较

表3 2组术后镇痛VASmax评分比较

表4 2组PCA使用情况比较
3 讨论
从生物力学角度看,髋关节在身体直立时承担一半体重的反作用力,在运动状态下应力可高达体重的5倍,因此,过重或肥胖患者更易出现髋关节损伤[1,3,4]。髋关节间隙狭窄,关节囊紧张,周围软组织和肌肉丰厚,且有髂股韧带、坐股韧带和耻股韧带等加强,增加了手术操作难度[3]。安全有效的下肢牵引是保证髋关节镜术顺利进行的关键[3,17],全身麻醉能提供满意的肌松效果,易于控制麻醉深度避免血压剧烈波动,并可在一定程度上控制性降压,使镜下术野更加清晰,利于手术操作,是目前临床普遍采用的麻醉方法。
髋关节镜手术属于微创手术,术后2~3 d内需使用固定支具减少关节活动,避免患肢完全负重,所以有观点认为其术后疼痛较为轻微[3],但髋关节镜术与其他开放性手术一样,术后疼痛亦不可忽视[17]。髋关节周围神经丰富且来源复杂,关节囊前方和外侧壁的神经来自于腰丛及其分支,关节囊后内侧则主要由坐骨神经及其分支支配,同时关节囊内的韧带、软骨等也有大量的痛觉感受器分布,所以手术操作造成的机械损伤和持续牵引造成的局部缺血均可导致术后疼痛[4,17]。此外,术中对抗牵引还可引起会阴、腹股沟区的不适[4]。因此,Malloy等[4]提出采取有效方法镇痛是髋关节镜手术后康复的基本内容之一,可直接影响手术效果和关节的远期功能。舒芬太尼镇痛活性强、作用时间持久、心血管系统功能稳定,是患者静脉自控镇痛首选药物,但存在呼吸抑制、镇静过度等潜在风险[18],与5-羟色胺受体结合还可诱发恶心呕吐、瘙痒等并发症。本研究舒芬太尼PCA单次剂量1 μg,总量在2~3 μg/kg之间,属安全有效范围[18],但因未设背景剂量,血药浓度有波动,因而单纯全麻组镇痛效果欠佳。
腰丛神经阻滞是完成多种下肢手术及镇痛单独或复合的方法,但由于解剖位置较深,选择合适的超声引导穿刺方法对成像效果、阻滞准确性、以及相关并发症都有决定性影响[19,20]。超声引导下的腰丛神经阻滞方法有多种,但这些方法多是将超声探头置于背部作横向或纵向切面位置扫描神经丛。超声引导下麻醉医师虽然可实时“直视”下神经阻滞,但仍有存在并发症的风险[21,22]。腰丛神经阻滞常见的并发症主要包括神经损伤、腹部脏器损伤(肾脏等)、腹膜后血肿及感染,局麻药向椎管内扩散或直接椎管内注射以及血管内注射等[23]。因为超声引导下的腰丛神经并不像股神经及臂丛神经能够获得非常清晰的超声图像[24],主要原因是腰丛神经位于皮下较深处,需要使用低频探头(5~8 MHz),而低频探头的致命缺点就是图像分辨率低,难以发现更深处的腹腔内脏。
由Lin等[14]描述的“三叶草”法超声引导腰丛阻滞,将超声探头放置于患者侧腹部扫描,能有效避开骨性结构声影的干扰,显像范围广,由腰大肌、腰方肌、竖脊肌和腰椎横突构成的“三叶草”图形识别度高,重要结构可视化清晰,可使阻滞成功率达100%,平面内法进针可实时监测穿刺针行进轨迹,确认针尖位置,避免出现硬膜外阻滞、误伤血管或肾脏等并发症。完整的髋关节镜术需要3个入路:前侧入路、前外侧入路和后外侧入路,其中前二者为常用入路,可满足绝大部分手术操作的需要[3]。本研究选择第4腰椎水平穿刺,局麻药易于沿潜在的腰大肌间隙扩散,腰丛主要分支如髂腹下神经、髂腹股沟神经、生殖股神经、股神经、闭孔神经和股外侧皮神经均可阻滞[16,19],因此,术后镇痛作用明显。后外侧入路需通过坐骨神经支配区域,术后神经阻滞组仅3例行此入路,术后镇痛效果不完善。
目前,术后疼痛指标除吗啡类等药物用量等客观指标,临床上主要使用VAS评分,该指标虽然患者主观因素较大,但在临床及科研中仍占有重要的地位。患者在术前、术后均可仔细了解该指标定义,并根据自身情况做出相应评分。本研究中术后患者各时间点VASmax评分均基本与客观指标相匹配,故可认为该指标可反应患者术后真实的疼痛情况。
综上所述,髋关节镜术后采用“三叶草”法超声引导腰丛阻滞镇痛效果明显,可明显减少术后24 h内舒芬太尼用量,且并发症少,值得临床推广。
