缺血性脑卒中后血管性痴呆的临床特点及MRI早期诊断价值
2019-11-19顾国强熊敏荣孙云峰
顾国强 熊敏荣 孙云峰
[摘要] 目的 探討缺血性脑卒中后血管性痴呆的临床特点及MRI早期诊断价值。 方法 选取2013年1月~2018年1月在我院住院并诊断为缺血性脑卒中患者共80例,按照卒中后认知功能评定及VaD诊断标准分为非VaD组(对照组)42例和VaD组(观察组)38例。两组患者选取合适的头部专用线圈,行MRI检查;记录患者一般资料及MRI结果,根据梗死病灶部位分为皮层组和皮层下组,根据梗死病灶大小分为大梗死、中梗死、小梗死和腔隙性梗死;观察MRI下脑组织形态学变化,评价是否存在皮质萎缩、脑沟增宽、海马内侧脑脊液池增宽及白质稀疏等改变;行MMSE、HIS及MoCA评分。 结果 两组患者MRI下梗死部位比较,观察组中额叶及颞叶皮层、额叶及颞叶和顶叶皮层下、半卵圆中心、侧脑室体旁白质、内囊和丘脑等部位的缺血性梗死灶发生率较对照组升高(P<0.05);观察组大梗死、中梗死人数较对照组升高(P<0.05);观察组MMSE 与MoCA 评分较对照组降低(P<0.05),HIS评分较对照升高(P<0.05);观察组患者中存在皮质萎缩、脑沟增宽、海马内侧脑脊液池增宽及白质稀疏等改变的人数较对照组升高(P<0.05)。 结论 缺血性脑卒中后VaD患者在MRI影像下可见皮质萎缩、脑沟增宽及不同部位的梗死病灶等临床特点,MRI可作为早期诊断血管性痴呆的有效手段,值得临床推广。
[关键词] 缺血性脑卒中;血管性痴呆;核磁共振;临床特点
[中图分类号] R743.33 [文献标识码] B [文章编号] 1673-9701(2019)25-0116-04
Clinical features of vascular dementia after ischemic stroke and early diagnostic value of MRI
GU Guoqiang XIONG Minrong SUN Yunfeng
Department of Radiology,the Third People's Hospital of Huzhou City in Zhejiang Province,Huzhou 313000,China
[Abstract] Objective To investigate the clinical features of vascular dementia after ischemic stroke and the value of early diagnosis of MRI. Methods A total of 80 patients admitted to our hospital from January 2013 to January 2018 who were diagnosed as ischemic stroke were enrolled. According to the post-stroke cognitive function assessment and VaD diagnostic criteria, 42 patients were divided into the non-VaD group (control group) and 38 patients were divided into the VaD group (observation group). Two groups of patients were selected for appropriate head-specific coils to carry out MRI examination; general data and MRI results were recorded. According to the infarct lesions,they were divided into cortical group and subcortical group. According to the size of infarct lesions, the lesions were divided into large infarction,middle infarction,small infarction,and lacunar infarction. Morphological changes of brain tissue under MRI were observed to evaluate whether there were cortical atrophy,sulcal widening,widening of cerebrospinal fluid pool in the hippocampus and sparse white matter; MMSE,HIS and MoCA scores were performed. Results The infarction sites of MRI were compared between the two groups. The ischemia of the frontal and temporal cortex. The incidence of ischemic infarction in the frontal and temporal cortex,frontal,temporal and parietal subcortex,semi-oval center,lateral ventricle white matter,internal capsule and thalamus in the observation group was higher than that in the control group (P<0.05); the number of patients with large infarction and middle infarction in the observation group was higher than that in the control group(P<0.05); the MMSE and MoCA scores in the observation group were lower than those in the control group(P<0.05),and the HIS score was higher than that in the control group(P<0.05); The number of patients with cortical atrophy, sulcal widening, hippocampal cerebrospinal fluid pooling widening and white matter sparse in the observation group was higher than that in the control group(P<0.05). Conclusion In patients with VaD after ischemic stroke, the clinical features of cortical atrophy, sulcal widening and infarct lesions in different parts can be seen under MRI. MRI can be used as an effective method for early diagnosis of vascular dementia, which is worthy of clinical promotion.
[Key words] Ischemic stroke; Vascular dementia; Nuclear magnetic resonance; Clinical features
血管性痴呆(vascular dementia,VaD)是指由多种脑血管病变(缺血性或出血性及急慢性缺氧性脑血管病变)导致脑组织损害引起以认知功能减退为主要特征的临床綜合征[1]。临床常表现为记忆力、解决日常问题的能力及反应能力等方面的障碍[2]。研究[3]显示,VaD属后天获得性疾病,其发病率与年龄增长密切相关,在我国65岁以上人群中VaD的发病率约1.5%,且VaD占全部痴呆类型的20%~30%。由于VaD的发病机制及病理基础相对特殊,所以大部分患者常伴有不同的脑血管基础性疾病,且以缺血性脑卒中最为常见[4]。在缺血性脑卒中后约25%的患者会出现VaD表现[5]。因此针对VaD的早期诊断和治疗至关重要。但由于VaD常与多种其他损害同时存在,给本病的早期诊断带来困难。随着影像学技术的发展,利用神经影像学检查出现显示异常是目前VaD诊断的主要手段,以电子计算机断层扫描(Computed tomography,CT)或核磁共振成像(Magnetic resonance imaging,MRI)的应用较为常见,尤其是MRI的应用更显示出明显优势[6]。本文对缺血性脑卒中后VaD的特点及应用MRI早期诊断的优势进行探讨,旨在为本病早期诊断和治疗提供参考。现报道如下。
1 资料与方法
1.1一般资料
选取2013年1月~2018年1月在我院住院并诊断为缺血性脑卒中患者共80例,按照卒中后认知功能评定结果及VaD诊断标准分为VaD组(观察组)38例和非VaD组(对照组)42例。其中观察组男20例,女18例,年龄40~81岁,平均(62.35±2.71)岁,病程(2.81±0.72)个月,平均(1.83±0.21)个月,受教育程度:大专及其以上6例,高中9例,初中及以下23例;对照组男23例,女19例,年龄41~80岁,平均(61.42±3.05)岁,病程(2.91±0.62)个月,平均(1.69±0.15)个月,受教育程度:大专及其以上5例,高中11例,初中及以下26例。两组患者基本资料比较,差异均无统计学意义(P>0.05),具有可比性。
诊断标准:缺血性脑卒中诊断参照中华医学会神经病学分会2010年发布的《中国急性缺血性脑卒中诊治指南2010》标准[7];血管性痴呆诊断参照中华医学会神经病学分会2002年发布的《血管性痴呆诊断标准草案》标准[8]。
VaD纳入标准:(1)符合缺血性脑卒中、血管性痴呆诊断标准;(2)本次卒中发生前无相关认知功能障碍;(3)年龄40~81岁;(4)头颅MRI示颅内有≥1个缺血性病灶;(5)简易智力状态检查量表(Mini-mental state examination,MMSE)评分≤24分[9];(6)缺血指数量表(Hachinski ischemic score,HIS)评分≥7分[10];(7)蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)评分<26分[11];(8)签署知情同意书;(9)经本院伦理委员会批准。对照组符合缺血性脑卒中诊断标准,但经MMSE、HIS及MoCA评分明确无认知功能障碍。
排除标准:(1)合并其他类型痴呆者;(2)无法正常进行认知功能评定者;(3)合并其他影响认知功能的疾病,如帕金森病、颅内肿瘤、脑外伤、脑炎等;(4)合并精神心理疾病者,如抑郁症、焦虑症、精神病等;(5)合并意识障碍者;
1.2 方法
两组患者选取合适的头部专用线圈,采用GE HDXT1.5T核磁共振成像系统进行MRI检查(矩阵320 mm×224 mm,视场24 cm,重复时间6~10 s,回波时间72 ms),检查序列包括快速自旋回波(TSE)、常规T1WI序列和T2WI序列,得到的影像资料由2位中级职称及以上的影像科医师进行分析。
1.3 观察指标
1.3.1 记录患者一般资料 包括姓名、性别、年龄、受教育程度、病程、既往病史、入院体征、头颅MRI结果等。其中,MRI包括病灶部位、数量、大小等,根据病灶部位分为皮层组和皮层下组,根据病灶大小[12]分为大梗死(病灶累计1个以上脑叶,直径>5.0 cm)、中梗死(病灶在1个脑叶以内,直径3.0~5.0 cm)、小梗死(病灶直径在1.5~2.9 cm)和腔隙性脑梗死(病灶直径<1.5 cm)。进行MMSE、HIS及MoCA评分:由两名主治及以上职称人员依据相关量表逐项对患者进行评分,并观察MRI下脑组织形态学变化,评价是否存在皮质萎缩、脑沟增宽、海马内侧脑脊液池增宽及白质稀疏等改变。
1.3.2 MMSE量表[9] 包括以下7个方面:时间定向力、地点定向力、即刻记忆、注意力及计算力、延迟记忆、语言、视空间。共30项题目,每项回答正确得1分,回答错误或答不知道评0分,量表总分范围为0~30分。
1.3.3 HIS评分[10] 满分18分。得分在4分以下者,属老年性痴呆;7分以上者,则属血管性痴呆。
1.3.4 MoCA量表[11] 包括注意与集中、执行功能、记忆、语言、视空间结构技能、抽象思维、计算和定向力等8个认知领域的11个检查项目。总分30分,≥26分正常。
1.4 统计学分析
采用SPSS19.0统计学软件进行数据分析,计量资料以均数±标准差(x±s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
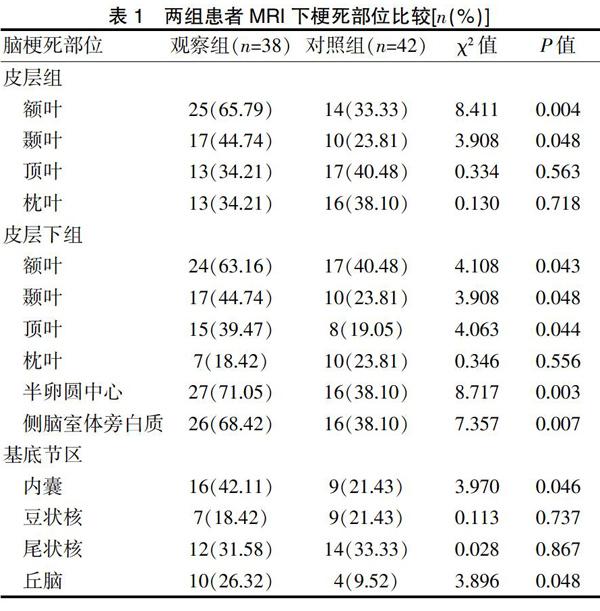
2.1 两组患者MRI下梗死部位比较
两组患者MRI下梗死部位比较,观察组中额叶及颞叶皮层、额叶及颞叶和顶叶皮层下、半卵圆中心、侧脑室体旁白质、内囊和丘脑等部位的缺血性梗死灶发生率较对照组升高(P<0.05)。见表1。
表1 两组患者MRI下梗死部位比较[n(%)]
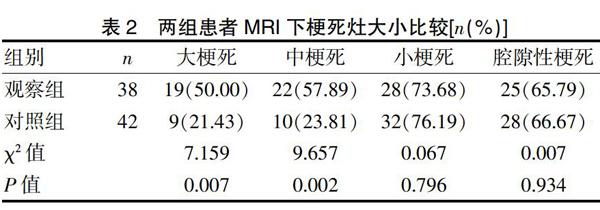
2.2 两组患者MRI下梗死灶大小比较
两组患者MRI下不同梗死灶大小比较显示,观察组大梗死、中梗死人数较对照组升高(P<0.05),两组小梗死和腔隙性梗死人数比较无显著性差异(P>0.05)。见表2。
表2 两组患者MRI下梗死灶大小比较[n(%)]
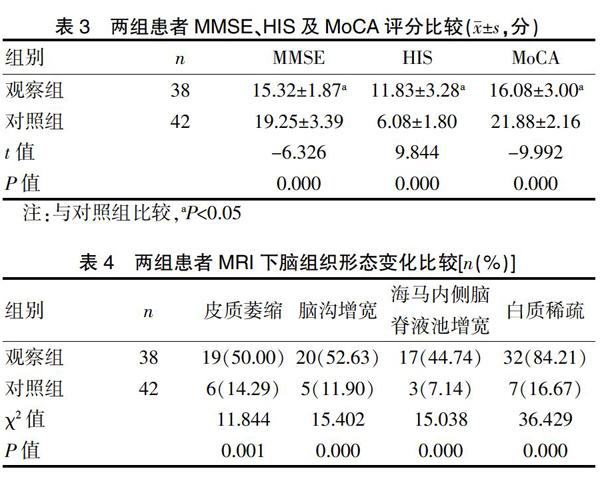
2.3 两组患者MMSE、HIS及MoCA评分比较
两组患者MMSE、HIS及MoCA评分比较结果显示,观察组MMSE 与MoCA 评分较对照组降低(P<0.05),HIS评分较对照升高(P<0.05)。见表3。
2.4 两组患者MRI下脑组织形态变化比较
两组患者MRI下脑组织形态变化比较显示,观察组患者中存在皮质萎缩、脑沟增宽、海马内侧脑脊液池增宽及白质稀疏等改变的人数较对照组升高(P<0.05)。见表4。
3 讨论
随着我国老龄化社会进程的不断加快,痴呆的患病率逐年增高,并成为危及人们健康的重大公共卫生问题。研究[13]显示,VaD是痴呆中排第二位的疾病,其患病率仅次于阿尔茨海默病(Alzheimer disease,AD)。关于VaD的病因目前仍不十分明确,且发病机制复杂,临床症状呈现多样性,早期无明显特异性表现,给本病早期诊断带来困难。此外,VaD常并发于多种脑血管疾病之后,是影响原发性疾病预后的重要因素[14],因此,探索VaD早期诊断的途径对其治疗至关重要。
随着影像学技术的发展,其在医学范围内的应用不断拓宽。与其他神经系统症状一样,认知障碍性疾病早期也可采用结构影像学方法进行评估。相关研究[15]已显示,以脑室增宽、血管损伤或皮质下核变性等为主要表现的客观形态学改变,常存在于认知障碍性疾病中,为早期诊断提供依据。越来越多研究表明,VaD并不是一种单一的疾病,而是包括多种疾病在内的总称。目前关于VaD的确切分类尚不完全统一,根据其病变特点可分为多发性梗死性痴呆、低灌注性痴呆、关键部位梗死性痴呆、出血性痴呆、特殊动脉疾病所致的痴呆和皮质下缺血性血管性痴呆6大类,其中以多发性梗死性痴呆最为常见[16]。不同类型的VaD其MRI下表现不尽相同,这也为VaD的诊断提供依据。
缺血性脑卒中后,梗死部位脑组织由于缺血缺氧性改变,可造成脑组织发生脱髓鞘样病变或发生多发性硬化改变、是导致卒中后痴呆的重要原因。有研究[17]利用神经影像学手段,观察缺血性卒中后患者脑组织,发现大多患者均存在脑皮质萎缩和白质疏松表现,而皮质萎缩后,不仅影响患者记忆、定向等功能,还可通过神经内分泌机制失调来影响认知功能,加速VaD发生进程。也有研究[18]显示,在CT和MRI下可发现VaD患者脑部存在腔隙性脑梗死、脑白质高信号、脑内微小出血灶及脑萎缩的改变,同时可有脑沟、脑裂增宽、脑内关键区域出现梗死性病灶等病理改变,为VaD诊断提供参考。本研究显示,存在VaD的缺血性卒中患者其在MRI检查可表现为皮质萎缩、脑沟增宽、海马内侧脑脊液池增宽及白质稀疏等临床特点,比例较对照组明显增高,与上述研究结果一致,海马内侧脑脊液池增宽,提示海马组织萎缩,而海马是脑内重要的主管记忆功能的区域,海马组织损伤则加重了认知功能损害,表明缺血性脑卒中后合并VaD患者不仅存在认知功能的改变,更重要的是提示认知功能改变可能是由脑组织改变所导致,值得进一步探讨。
本研究显示,VaD患者在MRI影像下可见额叶及颞叶皮层、额叶及颞叶和顶叶皮层下、半卵圆中心、侧脑室体旁白质、内囊和丘脑等部位出现更多的缺血性梗死灶,且以梗死灶大小比较,VaD患者中大梗死、中梗死人数较对照组增多,提示VaD患者出现认知功能障碍有着其结构的改变,而MRI可发挥早期诊断作用。侧脑室位于大脑半球内,内含透明脑脊液,具有明显的左右对称性,侧脑室脑脊液池正常与否直接反映了是否存在脑白质、脑叶萎缩及其程度。本研究中VaD患者在MRI影像下清晰可见侧脑室池增宽,提示缺血性脑卒中后VaD病变程度。MMSE量表能全面、准确、迅速地反映被试者智力状态及认知功能缺损程度,为临床心理学诊断、治疗提供科学依据[19],本研究显示VaD患者MMSE评分较对照组降低,提示其认知功能出现障碍。HIS是1975年由Hachinski制定的VaD简易检查量表,专门是用于VaD简易检查和鉴别,HIS评分在7分以上者即属于VaD[20],本研究中VaD患者的HIS评分明显高于7分,与上述研究结果一致。MoCA评分量表也是用来对认知功能障碍进行快速筛查的评定工具,包括注意与集中、执行功能、记忆、语言、视空间结构技能、抽象思维等,涵盖的认知领域较MMSE更广,其得分越低,认知功能障碍越严重,是临床中应用广泛的认知功能筛查量表[21],本研究中VaD患者的MoCA评分较对照组降低,也提示VaD患者出现认知功能障碍,与MRI影像学表现相符。
綜上所述,缺血性脑卒中后血管性痴呆患者在MRI影像下可见皮质萎缩、脑沟增宽及不同部位的梗死病灶等临床特点,故MRI可作为早期诊断血管性痴呆的有效手段,值得临床推广。
[参考文献]
[1] Mori E. How treatable is vascular dementia?[J]. Brain Nerve,2016,68(4):441-450.
[2] O'Brien JT,Thomas A. Vascular dementia[J]. Lancet,2015, 386(10004):1698-1706.
[3] Alvarez-Linera Prado J,Jiménez-Huete A. Neuroimaging in dementia[J]. Clinical-radiological correlation[J]. Radiologia,2018,8338(18):30156-30160.
[4] 赵霄潇,李慧生. 血管性痴呆相关危险因素研究进展[J].心血管病学进展,2018,39(3):328-331.
[5] 刘黔云,韩燕. 卒中后认知功能障碍的药物治疗[J]. 上海医药,2018,39(17):18-21.
[6] 战扬,崔文韬,韩璎. 多模态磁共振成像在血管性认知障碍诊断中的研究进展[J]. 中国卒中杂志,2018,13(7):701-705.
[7] 中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组. 中国急性缺血性脑卒中诊治指南2010[J]. 中华神经科杂志,2010,43(2):146-153.
[8] 中华医学会神经病学分会. 血管性痴呆诊断标准草案[J].中华神经科杂志,2002,35(4):246.
[9] Tombaugh TN,McIntyre NJ. The minimental state examination:A comprehensive review[J]. J Am Geriatr Soc,1992, 40(9):922-935.
[10] Di Nisio M,Prisciandaro M,Rutjes AW,et al. Dementia in patients with atrial fibrillation and the value of the H achinski ischemic score[J]. Geriatrics Gerontol Int,2015, 15(6):770-777.
[11] Ojeda N,Del RP,Ibarretxe-Bilbao N,et al. Montreal cognitive assessment test:Normalization and standardization for Spanish population[J]. Rev Neurologia,2016,63(11):488-496.
[12] 张江,麻春玲,王大力. 急性脑梗死TOAST分型、MRI分型与短期预后的关系[J]. 实用医学杂志,2015,31(1):72-75.
[13] 中国痴呆与认知障碍诊治指南写作组,中国医师协会神经内科医师分会认知障碍疾病专业委员会. 2018中国痴呆与认知障碍诊治指南(八):快速进展性痴呆的诊断[J]. 中华医学杂志,2018,98(21):1650-1652.
[14] 许志祥,吴云成. 卒中后认知功能障碍发病机制的研究进展[J]. 上海医药,2018,39(17):5-8,17.
[15] 李睿,刘扬,陈伟红. 神经结构影像学在认知障碍中的应用[J]. 医学研究生学报,2018,31(7):773-777.
[16] 陈赟,何志聪,范燕明,等. 简明精神状态量表联合蒙特利尔认知评估量表在血管性痴呆认知功能障碍中的初步应用[J]. 中国医学创新,2019,16(4):77-81.
[17] 罗燕. 血管性痴呆的诊断和治疗进展[J]. 国际神经病学神经外科学杂志,2017,44(5):550-554.
[18] 阮世旺. 血管性痴呆危险因素及影像学特征[J]. 中国实用神经疾病杂志,2017,20(7):47-50.
[19] 洪汉林,苏亚玲,苏嵘,等. MoCA和MMSE量表串联用于轻度认知障碍患者的筛查[J]. 中国老年学杂志,2018,38(19):4815-4817.
[20] 駱雄,唐牟尼,苏婵,等. 遗忘型与血管型轻度认知功能损害患者神经心理特征比较[J]. 中华老年医学杂志,2017,36(7):750-754.
[21] 郁芳芳,王兰,刘澄英,等. 蒙特利尔认知评估量表在筛查COPD患者轻度认知功能障碍的价值[J]. 临床肺科杂志,2018,23(11):2045-2047.
(收稿日期:2019-04-25)
