基于血液学指标及危急重症评分探讨其对急危重症患者预后评估作用的临床研究
2019-11-18常丰收肖丽萍成长青马志青崔玉萍
常丰收 肖丽萍 成长青 马志青 崔玉萍

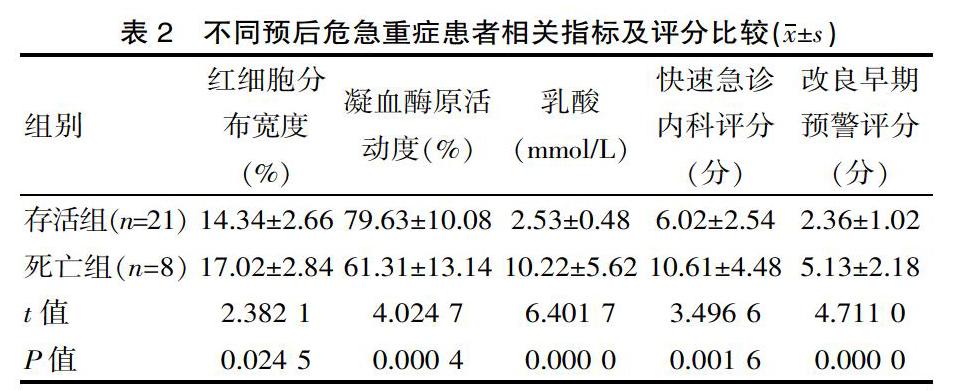
[摘要] 目的 研究急危重癥患者实施血液学指标及危急重症评分在危急重症患者的预后评估作用。 方法 方便选择2017年7月—2018年12月在该院住院治疗的急危重症患者29例患者为研究对象并设为实验组,其中实验组29例患者中死亡8例设为死亡组,存活21例设为存活组,同时选取同时期在该院住院治疗的普通住院患者29例设为参照组,对比实验组和参照组血液学指标及危重症评分及死亡组和存活组血液学指标及危重症评分。结果 实验组红细胞分布宽度、凝血酶原活动度、乳酸、快速急诊内科评分、改良早期预警评分为(15.76±2.66)%、(72.97±21.84)%、(5.93±3.24)mmol/L、(8.97±2.24)分、(3.27±1.05)分,参照组分别为(12.68±1.15)%、(83.82±14.96)%、(1.66±0.57)mmol/L、(6.61±1.08)分、(2.46±0.81)分(t=5.723 4、2.207 1、6.989 7、5.110 6、3.289 2,P=0.000 0、0.031 4、0.000 0、0.000 0、0.001 7)。实验组红细胞分布宽度、乳酸、快速急诊内科评分、改良早期预警评分明显高于参照组,差异有统计学意义(P<0.05);实验组凝血酶原活动度水平明显低于参照组,差异有统计学意义(P<0.05);存活组红细胞分布宽度、凝血酶原活动度、乳酸、快速急诊内科评分、改良早期预警评分为(14.34±2.66)%、(79.63±10.08)%、(2.53±0.48)mmol/L、(6.02±2.54)分、(2.36±1.02)分,死亡组分别为(17.02±2.84)%、(61.31±13.14)%、(10.22±5.62)mmol/L、(10.61±4.48)分、(5.13±2.18)分(t=2.382 1、4.024 7、6.401 7、3.496 6、4.711 0 P=0.024 5、0.000 4、0.000 0、0.001 6、0.000 0),存活组乳酸、快速急诊内科评分、改良早期预警评分明显低于参照组,差异有统计学意义(P<0.05);存活组凝血酶原活动度水平明显高于死亡组,差异有统计学意义(P<0.05)。 结论 急危重症患者与普通住院患者而言,其血液学指标与危急重症评分具有极大差异,通过对其指标与评分加以评估,可判断危重症患者实际情况,是其预后判断的重要指标,应予以临床推广。
[关键词] 急危重症;血液血指标;危急重症评分;预后评估
[中图分类号] R5 [文献标识码] A [文章编号] 1674-0742(2019)09(a)-0091-03
[Abstract] Objective To study the prognostic evaluation of hematologic and critically ill patients in critically ill patients in critically ill patients. Methods Convenient selected twenty-nine patients with critically ill patients hospitalized in this hospital from July 2017 to December 2018 were selected as the study group, and 8 cases of the 29 patients in the experimental group were sacrificed. 21 patients were enrolled in the survival group, and 29 patients who were hospitalized in our hospital at the same time were selected as the reference group. The hematological parameters and critical illness scores of the experimental group and the reference group were compared with the hematological indexes and critical illness score of the death group and the survival group. Results The red blood cell distribution width, prothrombin activity, lactic acid, rapid emergency medical score, and improved early warning score were (15.76±2.66)%, (72.97±21.84)%, (5.93±3.24) mmol/L,(8.97±2.24)points, (3.27±1.05) points, the reference group were (12.68±1.15)%, (83.82±14.96)%, (1.66±0.57)mmol/L, (6.61±1.08)points, (2.46± 0.81)points(t=5.723 4, 2.207 1, 6.989 7, 5.110 6, 3.289 2, P=0.000 0, 0.031 4, 0.000 0, 0.000 0, 0.001 7). The red blood cell distribution width, lactic acid, rapid emergency department score, and improved early warning score were significantly higher in the experimental group than in the reference group,and the difference was statistically significant(P<0.05). The prothrombin activity level in the experimental group was significantly lower than that in the reference group,and the difference was statistically significant(P<0.05). Distribution width, prothrombin activity, lactic acid, rapid emergency medical score, and improved early warning score were (14.34±2.66)%, (79.63±10.08)%, (2.53±0.48) mmol/L, (6.02±2.54)points (2.36±1.02)points, the death group were (17.02±2.84)%, (61.31±13.14)%, (10.22±5.62) mmol/L, (10.61±4.48) points, (5.13±2.18) points(t=2.382 1, 4.024 7, 6.401 7, 3.496 6, 4.711 0, P=0.024 5, 0.000 4, 0.000 0, 0.001 6, 0.000 0)and the lactic acid, rapid emergency department score, and improved early warning score were significantly lower in the survival group than in the reference group,and the difference was statistically significant(P<0.05). The prothrombin activity level in the survival group was significantly higher than that in the death group,and the difference was statistically significant(P<0.05). Conclusion Hegemonic and critically ill patients have significant differences in hematologic and critical inpatients. By assessing their indicators and scores, the actual situation of critically ill patients can be judged, which is an important indicator of prognosis, which should be clinically promoted.
[Key words] Critically ill; Blood blood index; Critical critical score; Prognosis assessment
急診中患者病情紧急,其病情发展速度极快,且部分患者存在多种疾病及创伤,对其实施快速诊断及预后评估十分重要,是抢救患者生命的重要方式[1]。红细胞体积不一是反应红细胞分布宽度(RDW)变异的重要指标,是诊断贫血的重要指标。随着科学技术的发展,红细胞分布宽度检测对不同患者疾病的病死风险评估的预后判断有重要的参考价值,可作为临床急诊以及ICU患者病死率的新型指标作为评判标准。该次研究回顾性分析,以2017年7月—2018年12月在该院住院治疗的急危重症患者29例患者为研究对象,给予急危重症患者实施血液学指标及危急重症评分,分析上述指标与患者预后的关系,现报道如下。
1 资料与方法
1.1 一般资料
方便选择该院急危重症患者29例为实验组,其中,男性急危重症患者16例,女性患者13例。最小年龄30周岁,最大年龄85周岁,中位年龄(53.69±14.22)周岁。另选取同期该院普通住院患者29例作为参照组,男性住院患者14例,女性患者15例。最小年龄29周岁,最大年龄88周岁,中位年龄(53.66±14.25)周岁。两组患者年龄、性别等基础资料进行统计分析,其结果差异无统计学意义(P>0.05),该研究分组方式经由可比性校准合格。
纳入标准:①急危重症患者均伴有不同程度的脏器功能衰竭、上消化道出血或多发伤害;②患者或家属了解该研究内容,自愿签署相关协议。
排除标准:①病案资料不全;②普通住院患者合并恶性肿瘤[2]。
1.2 方法
实验组与参照组患者均检验血液学指标、实施危重症评分,血液血指标方面,应用全自动血液分析仪器对患者红细胞分布情况予以评估,正常值范围为11.0%~16.0%;应用凝血功能分析仪器检验患者凝血酶原活动度,正常值范围为75.0%~100.0%;应用血气分析仪器检验其血乳酸指标,正常值范围为0.5~1.7 mmol/L[3]。危重症评分方面,快速急诊内科评分采用《快速急诊内科量表(REMS)》予以评价,包括血压、呼吸频率、心率等指标,满分16分,分数越高表明患者症状越危急。改良早期预警评分采用《改良早期预警量表(MEWS)》进行评估,包括血压、体温、意识、收缩压等指标,满分15分,分数越高说明患者病情越严重[4]。
1.3 统计方法
该研究58例住院患者相关数据录入SPSS 19.0统计学软件之中,实验组与参照组、存活组与死亡组红细胞分布宽度、凝血酶原活动度、乳酸、快速急诊内科评分、改良早期预警评分数据行t检验,采用(x±s)表示。P<0.05为差异有统计学意义。
2 结果
2.1 普通患者与危急重症患者相关指标及评分比较
对比普通患者与危急重症患者相关指标及评分数据,实验组红细胞分布宽度、乳酸、快速急诊内科评分、改良早期预警评分均高于参照组,与参照组相比,实验组凝血酶原活动度水平较低,两者差异有统计学意义(P<0.05)。见表1。
2.2 不同预后危急重症患者相关指标及评分比较
对比不同预后危急重症患者相关指标及评分数据,存活组红细胞分布宽度、乳酸、快速急诊内科评分、改良早期预警评分均低于死亡组,与死亡组相比,存活组凝血酶原活动度水平较高,两者差异有统计学意义(P<0.05),见表2。
3 讨论
急危重症患者入院后需立即予以抢救,因其病情发展速度极快,其抢救前评估方面需注重其效率,缩短评估时间,以便于为临床抢救节省宝贵时间[5]。血液学指标在临床检查中速度较快,可根据患者各项血液学指标变化情况评估患者病情,并根据其血压、心理及血氧饱和度情况进行综合分析,检查方式操作简单,因此可临床应用于急危重症预后及病情评估之中[6]。量表评估方式是对患者多种体征情况进行评估,是临床中多种指标、状态的评估方式,目前在临床中应用范围十分广泛。该研究针对急危重症患者与普通住院患者、不同预后的急危重症患者血液学指标与评分结果进行对比,其结果显示,实验组红细胞分布宽度、乳酸、快速急诊内科评分、改良早期预警评分均高于参照组,与参照组相比,实验组凝血酶原活动度水平较低,存活组红细胞分布宽度、乳酸、快速急诊内科评分、改良早期预警评分均低于死亡组,与死亡组相比,存活组凝血酶原活动度水平较高。上述结果表明,通过对患者血液血指标及危重症评分情况进行评估,可判断患者病情及预后情况,从而为临床诊断及治疗提供参考[7]。其中红细胞分布宽度检验主要体现出患者体内炎性反应及出血情况,如患者红细胞分布宽度水平升高,表明患者当前红细胞半衰期及细胞膜均存在诸多问题,其体内铁元素代谢异常。乳酸是人体中糖代谢产物,是患者体内缺氧情况的评估指标,患者乳酸水平过高表明其体内存在慢性或急性缺氧,为下一步抢救工作提供参考。凝血酶原活动度主要针对患者肝脏细胞活性予以评价,如果患者存在肝脏器质性损伤,则其凝血酶原活动度水平下降,是临床中凝血及出血判断数据之一[8]。针对上述血液学相关指标予以分析,结合快速急诊内科评分、改良早期预警评分结果,能够对患者预后情况予以全面判断。龙亚秋等人[8]选取18例死亡急危重症患者同34例存活患者进行对比分析,其中死亡患者快速急诊内科评分(11.3±4.3)分,高于存活患者的(6.3±2.4)分;死亡患者改良早期预警评分(5.4±2.0)分,高于存活患者的(2.5±1.3)分。上述结果与该研究具有一致性,该研究结果显示,存活组快速急诊内科评分、改良早期预警评分为(6.02±2.54)分、(2.36±1.02)分,死亡组为(10.61±4.48)分、(5.13±2.18)分,均表明急危重症死亡患者危急重症评分水平均高于存活患者。
综上所述,该研究针对急危重症患者实施血液学指标与危急重症评分评估,其数据表明通过对上述指标的判断,可了解患者病情,从而实施针对性的抢救和治疗,同时也为临床预后评估提供有效参考,因此,血液学指标及危急重症评分在危重症患者预后评估方面具有临床推广及应用的优势。
[参考文献]
[1] 汪颖,王迪芬,付江泉,等.SOFA、qSOFA评分和传统指标对脓毒症预后的判断价值[J].中华危重病急救医学,2017,29(8):700-704.
[2] 陈翠瑶,黄为民,钱新华,等.新生儿危重病例评分与新生儿急性生理学评分围产期补充Ⅱ的应用比较[J].中国当代儿科杂志,2017, 19(3):342-345.
[3] 成怡冰,周崇臣,宋春兰,等.危重型手足口病的影响因素分析及风险评分系统的建立研究[J].中国全科医学,2018,21,(13):69-75.
[4] 吕杰,安友仲,刘晓江,等.ICU谵妄患者临床脑功能监测指标的探索:一项前瞻性病例对照研究[J].中华危重病急救医学,2017,29(4):347-352.
[5] 田建华,张新枝,王洪,等.血清PCT和CRP及D-D水平与危重症感染患者IPS评分的关系[J].中华医院感染学杂志,2018,28(19):38-41.
[6] 应佳云,张铮铮,陆国平.儿童危重病例评分和第三代儿童死亡危险评分在危重患儿的应用情况[J].中国循证儿科杂志,2018,13(3):30-34.
[7] 龚晓波.APACHEⅡ评分与血乳酸清除率对危重症患者预后评估的比较[J].黑龙江医学,2015, 39(2):151-152.
[8] 阳剑,张云,白巨明,等.血液学相关指标对危重患者预后的评估价值[J].检验医学与临床,2016, 13(3):395-397.
[9] 龙亚秋,谢竟辉,骆文婷,等.危急重症评分及血液学指标对预后的临床作用[J].检验医学与临床,2016, 13(13):1838-1839.
(收稿日期:2019-06-08)
