胫骨高位截骨与单髁置换手术治疗内侧间室骨关节炎的疗效对比分析
2019-11-14李家豪师铂刘国彬
李家豪 师铂 刘国彬
随着老龄人口基数的增加,膝关节骨关节炎(knee osteoarthritis, KOA)发病率逐年上升。膝骨关节炎的发病机制至今尚未明晰,既往文献证实生物力学因素在骨关节炎的发生、发展中扮演着重要作用[1],由于各种原因导致内侧间室的应力集中和软骨变性是KOA的最终环节[2]。胫骨高位截骨术(high tibial osteotomy,HTO)是通过矫正下肢力线,使膝关节主要负重点转移至软骨相对完整的外侧间室,以缓解膝关节疼痛症状,推迟或避免行全膝关节置换术。单髁置换术(unicompartmental knee arthroplasty,UKA)是将内侧间室退变剥脱的软骨面以人工材料替换,不主动纠正下肢力线。两种术式在治疗膝关节骨关节炎中都取得了较好的临床疗效。但内侧间室骨关节炎的最佳手术方式仍存在争议。有研究结果显示,HTO的最佳适应证是年轻、活动量较大的患者;UKA更适合活动需求低的老年患者[3-5]。然而,对于某些中间段年龄的患者,很难判断哪种术式临床疗效较优。尽管这两种术式在治疗理念上存在差异[6],但都适用于此类人群。此外,手术方法和内植物的改进亦导致此两种手术适应证的扩大和重叠。为此,本研究对比分析具有相似人口学条件,行胫骨高位截骨术或单髁置换术治疗并获得短期完整随访患者的临床疗效及影像学指标,以期为骨科医生选择更合适的术式提供参考。
资料与方法
一、资料
1.纳入标准:(1)符合2007年中国骨关节炎诊治指南制定的诊断标准[7];(2)膝关节正侧位明确诊断的内侧间室骨关节炎;(3)年龄55~65岁;(4)K-L(Kellgren-Lawrence)分级为3~4级;(5)膝关节活动度>100°,屈曲挛缩<15°,内翻畸形<15°;(6)随访时间≥24个月。
2.排除标准:(1)膝关节不稳定者;(2)炎性关节及创伤性关节炎者;(3)膝关节前/后交叉韧带损伤及重建手术史者;(4)体质量指数(BMI)>35 kg/m2者。
3.病例选择与分组:2015年1月至2017年6月河北医科大学第一医院骨二科严格按照研究标准共计纳入符合条件患者38例,根据手术方式的不同分为两组:(1)HTO组:20例,其中男7例,女13例;年龄(59.4±3.1)岁;K-L 3级16例、4级4例。(2)UKA组:18例,其中男5例,女13例;年龄(60.8±2.9)岁;K-L 3级12例、4级6例。两组患者年龄、性别构成比及BMI等指标对比,差异均无统计学意义(均P>0.05),膝关节炎K-L分级情况对比差异亦无统计学意义,具有可比性(表1)。
二、方法
1.手术规划及步骤:(1)HTO组:由同一位高年资医生进行术前规划,根据Miniaci法计算术中纠正角度及撑开距离,使术后下肢力线通过胫骨平台外侧62.5%处的Fujisawa点[6],下肢力线术前规划示意图见图1。患者取平卧位,全身麻醉或椎管内麻醉起效后,消毒铺单。于患膝胫骨平台下方前内侧作长约7 cm手术切口。逐层切开皮肤、皮下及筋膜,分离显露内侧副韧带浅层,并将其切断,进而显露鹅足腱,将其分离保护。自胫骨结节内侧约2 cm纵行切开骨膜,向前剥离至髌韧带,向后剥离至胫骨后缘,显露截骨区。透视下钢板预置确定水平截骨平面,电刀标记截骨线,自胫骨结节内侧约1.5 cm斜行向上标记上斜截骨线,与胫骨结节前缘平行。自水平截骨线水平胫骨内侧钻入导针2枚到达外侧腓骨顶点水平,2枚导针平面与胫骨平台后倾保持一致,测量导针长度。保持足尖向上,进而以摆锯先沿上斜截骨线行自胫骨结节内侧向外侧完全截断,然后用摆锯沿导针方向向外侧截骨,保留1 cm合页不完全截断。术中确保胫骨后方皮质完全截断,叠层骨刀法逐渐撑开截骨断端,直至撑开间隙达到术前计算距离。以撑开器自截骨处撑开,连接力线杆。透视下调整下肢力线通过膝关节外侧胫骨髁间嵴水平,位置满意后置入钢板(Tomofix),钻孔量长,依次拧入长度适宜的螺钉。再次透视确保内固定物位置良好,截骨外侧皮质合页完整,下肢力线调整满意。庆大霉素盐水冲洗术区,留置深层负压引流管,逐层缝合。(2)UKA组:平卧位麻醉生效后,患肢常规消毒铺单。于髌骨内侧上缘至髌韧带内侧关节线下方约4 cm处,依次切开至关节囊滑膜腔,切除部分脂肪垫及胫骨平台前侧软组织。探及股骨内髁及胫骨内侧平台磨损病灶,及正常的外侧关节面和前交叉韧带。去除关节内骨赘。用专用测量勺测量股骨内侧髁大小,通过G型夹连接胫骨导向器,沿胫骨髁间嵴内侧、前交叉韧带内侧缘斜向后外侧做水平截骨。Z字拉钩保护内侧副韧带,沿截骨导向器行水平截骨,截除内侧平台骨块,对比试模确认胫骨假体大小。于髁间窝上方1 cm处钻孔,插入股骨髓内定位杆,连接股骨钻孔导向器并钻孔,去除钻孔导向器后连接后髁截骨导向器并截骨,切除内侧残留半月板。安装0号研磨栓,对股骨髁远端初次研磨,骨刀修整研磨后角边。安装股骨及胫骨假体试模,间隙测块于屈膝110°测量屈曲间隙,于屈膝20°测量伸直间隙。根据屈伸间隙差,再次安装相应研磨栓进行二次研磨。必要时重复上述测量,进行三次研磨,最终确保伸屈间隙相等并确定垫片厚度。安装胫骨测试模,于胫骨平台靠近髁间嵴处前后纵行开槽约1 cm深,再次安装股骨及胫骨试模。测量屈伸间隙平衡,于股骨侧钻孔,生理盐水冲洗关节腔,安装假体(Oxford)。屈膝45°待骨水泥固化,清除多余骨水泥,放置垫片(图2~4)。全面活动膝关节,确定关节稳定无撞击、下肢力线正常后,于关节腔周围注射甲磺酸罗哌卡因、甲强龙、氨甲环酸及利多卡因的混合液。止血冲洗,放置负压引流管并逐层缝合。
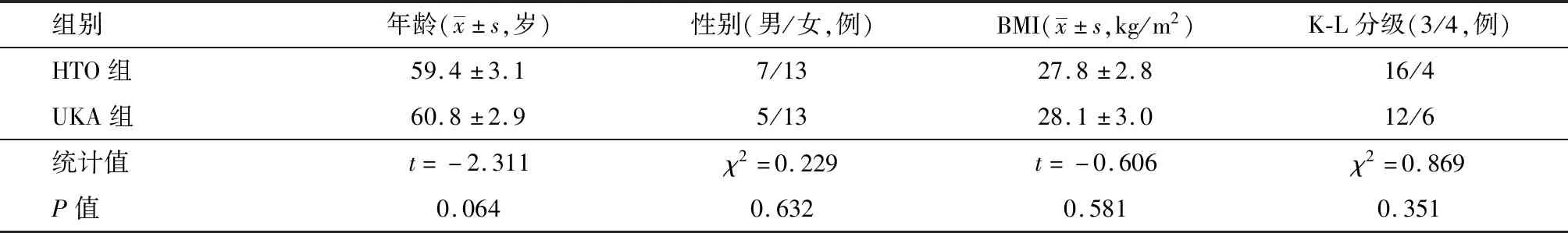
表1 两组患者人口学及关节炎分级对比情况
2.术后处理:术后第1天两组患者均进行股四头肌等长收缩训练,活动下肢诸关节。术后48 h拔除引流管,视伤口情况及患者耐受程度逐渐开始膝关节持续被动活动(continuous passive motion,CPM)训练。及时复查血常规、红细胞沉降率及C-反应蛋白等,预防术后贫血及感染。HTO组术后1周于助行器辅助下部分负重行走,结合X线片显示骨折愈合情况。一般术后4~6周可完全负重行走。UKA组术后麻醉清醒即刻便可完全负重下地行走。
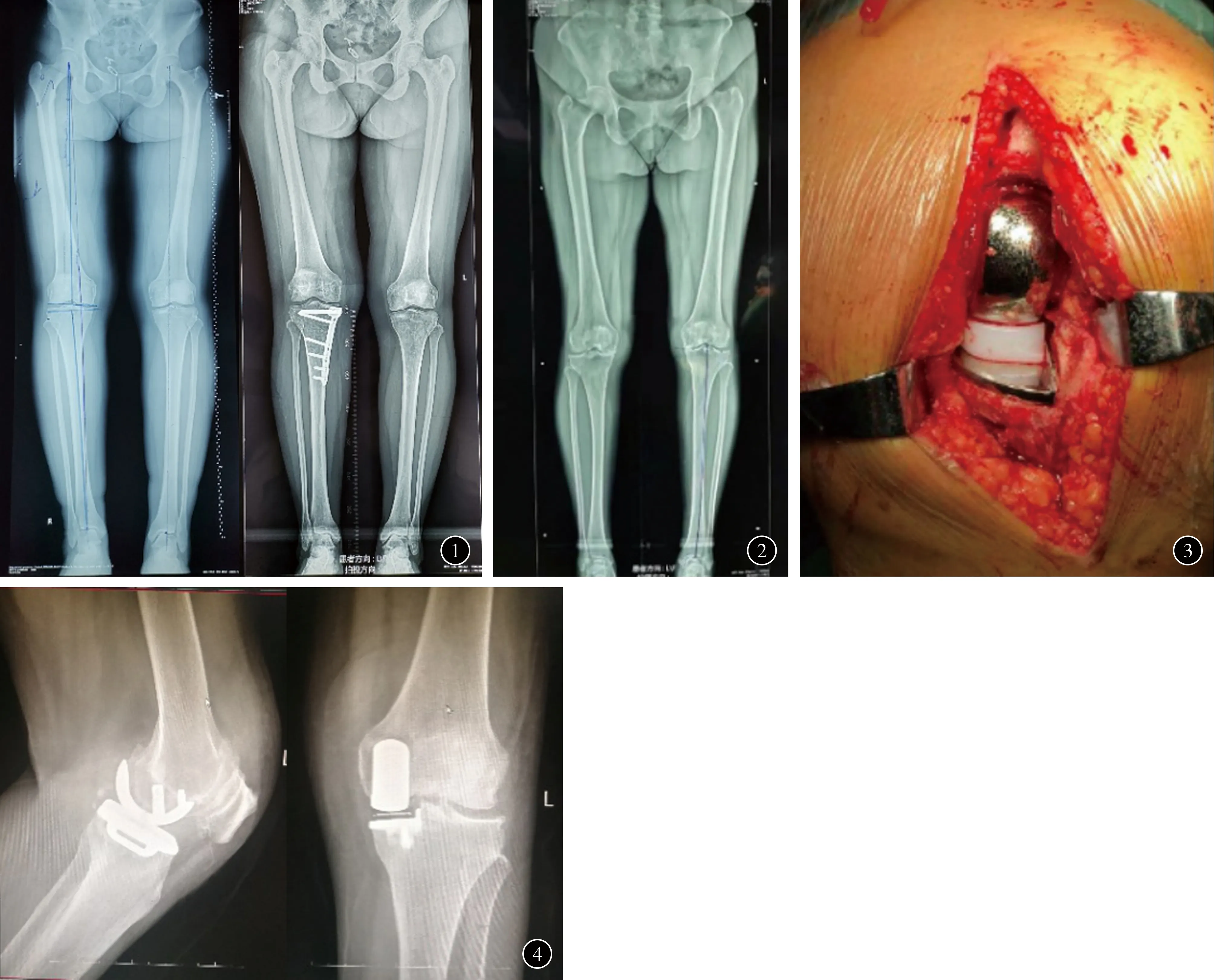
图1HTO患者术前规划示意图及术后下肢全长X线片图2UKA患者术前下肢全长X线片图3UKA术中假体安放图4UKA患者术后膝关节正、侧位X线片
3.观察指标:记录两组患者手术时间、术中出血量等指标。入院及术后随访时查体,评估膝关节活动度,采用膝关节疼痛视觉模拟评分(visual analogue score,VAS),膝关节学会评分(knee socirty score,KSS)评分、西安大略和麦克马斯特大学关节炎指数(Western Ontario and McMaster Universities arthritis index,WOMAC)评价患者膝关节功能状态[8-9]。
4.统计学处理:应用SPSS 19.0统计学软件进行数据处理,首先使用Shapiro-Wilk检验判断膝关节KSS评分、WOMAC指数等计量资料数据是否为正态分布,正态分布的计量资料采用独立样本的t检验,计数资料的比较采用χ2检验或Fisher精确检验,P<0.05为差异有统计学意义。
结 果
HTO组20例及UKA组18例患者均获得随访。HTO组随访时间(32±6.7)(24~49)个月;UKA组随访时间(28±4.4)(24~38)个月。
1.手术相关指标的比较:HTO组手术时间为(122.5±13.2)min,UKA组手术时间为(128.1±20.7)min,两组患者手术时间相近,组间差异无统计学意义(t=0.525,P=0.616)。术中出血量相比,HTO组为(355.4±112.5)ml,较UKA组的(283.7±90.2) ml平均增加71.7 ml,组间差异有统计学意义(t=2.975,P=0.016)(表2)。
2.膝关节功能情况及术后并发症对比:(1)组内对比:HTO患者末次随访时VAS评分、膝关节KSS评分、WOMAC评分分别为(2.6±0.3)、(87.5±4.1)及(11.2±2.7)分,均较术前显著改善(P<0.05);UKA组患者末次随访时VAS评分、膝关节KSS评分、WOMAC评分分别为(1.8±0.4)、(95.5±2.2)及(9.3±1.8)分,与术前对比,各项评分亦改善明显,统计结果见表3。(2)组间比较:HTO组及UKA组患者术前VAS评分(t=0.517,P=0.162)、膝关节KSS评分(t=18.311,P=0.094)以及WOMAC评分(t=12.155,P=0.747)差异均无统计学意义;同样,末次随访各指标对比,差异无统计学意义(表3)。
HTO组患者1例发生手术部位浅感染,经换药、静脉输注敏感抗生素治疗后,愈合良好;1例延迟愈合。UKA组未发现不良反应。
讨 论
胫骨HTO是一项成功且被广泛应用于治疗膝关节畸形以及膝关节骨关节炎的成熟术式。同样,UKA也是一种治疗单间室膝骨关节炎的有效方法,近年来越来越受欢迎[10-11]。HTO与UKA是膝关节骨关节炎保膝治疗中的重要部分,是关节炎阶梯治疗中的重点。尽管两种术式手术步骤迥异,治疗理念不同,但一些情况下,它们具有相同的手术适应证。因此,很多学者将HTO与UKA视为互补的备选方案;但也有学者认为此两种术式适用于不同患者人群,其适应证不该有任何重叠[7]。
胫骨HTO的理想适应证是:年龄<60岁的患者;日常活动量及活动需求较大;膝关节疼痛伴5°~15°的轻至中度膝关节内翻;Ahlback分级<Ⅲ级的内侧间室关节炎;外侧间室及髌股关节未受累;膝关节活动度较好,屈曲>120°;无膝关节不稳表现[12-16]。近年随着内固定物改善及截骨技术的进步,HTO的适应证已进一步扩大,包括前交叉韧带功能部分丢失、膝关节韧带松弛等[17]。UKA的理想适应证为:单侧间室骨关节炎或股骨髁缺血性坏死;外侧及髌骨间室完整性较好;年龄>60岁;活动量及需求较小;无肥胖;膝关节较严重的静息痛;膝关节活动度>90°,屈曲畸形<5°;内翻畸形<10°,可被动矫正至正常或接近正常[18-20]。国外高质量的大样本研究中,突破HTO及UKA手术适应证的安全区后,长期随访结果显示较多患者仍可获得满意的临床疗效,膝关节活动功能、日常活动度均能显著提高。

表2 两组患者手术时间及术中出血量比较

表3 两组患者术前及术后VAS、KSS及WOMAC评分比较分)
临床实践中,对于临界状态的膝骨关节炎患者,当外侧间室关节软骨、叉韧带功能较好行保膝治疗时,HTO及UKA两种术式如何选择,仍然困惑着骨科临床医生。本研究结果显示:内侧开放楔形截骨及单髁置换术均可显著提高膝关节患者膝关节活动度,并且改善膝关节疼痛不适的症状;HTO与UKA相比,两者手术时间差异无统计学意义,但行UKA的患者术中出血量较HTO患者减少明显;经至少2年的临床随访,两种术式下患膝KSS评分及WOMAC评分均较术前显著提高,但末次随访组间相比两项评分差异无统计学意义。以上数据说明,适应证选择合适的情况下HTO或UKA两种治疗方法对于改善患者膝关节功能均有积极作用,此结果也与国内外研究现状相符[21-23]。需手术治疗的膝关节骨关节炎患者年龄均较大,合并基础疾病概率较高。UKA术中出血量较HTO少,但其切口长度、软组织剥离范围及程度亦较HTO大。因此,具有两种手术适应证的患者,具体选择哪一种术式需综合考虑患者术后膝关节功能期望值、身体基础条件、住院费用等因素,并在告知患者两种术式利弊的情况下,结合临床及患者意愿做出决定。
本研究的局限性:(1)本研究为回顾性分析,不可避免的具有选择偏倚;(2) 样本量较小,随访时间较短,结果可靠性受影响,同时未能显示两种术式并发症发生率的不同以及假体生存率等指标间的差异。
综上所述,适应证合适的情况下,胫骨HTO及UKA均可显著提高关节炎患者膝关节功能,UKA术中出血量较HTO少,两种术式的选择需综合考虑临床及患者等多方面因素。
