髋/膝关节置换术患者关节功能状况及其影响因素的研究
2019-11-08李江圳蔡甜甜邓波张美芬
李江圳 蔡甜甜 邓波 张美芬
中山大学护理学院,广州 510080
人工关节置换术(The joint replacement)是指采用金属、高分子聚乙烯、陶瓷等材料,根据人体关节的形态、构造及功能制成人工关节假体,通过外科技术植入人体内,代替患病关节[1]。关节置换术是人体矫形术中较大的重建术,其目的是解除患者疼痛和畸形,恢复关节功能,提高患者的生存质量,是关节疾病晚期最重要的治疗方式,目前发展最快、开展最广的两种手术方式是髋关节置换术和膝关节置换术[2-3]。研究表明,髋膝关节置换术后患者需要至少3~6个月康复时间,术后短期内患者关节功能存在不同程度受限,给患者造成疼痛、行走不便等困扰[4]。为此本研究拟调查术后2年内髋/膝置换术后出院后的关节功能恢复情况,并探讨影响患者关节功能恢复的因素,以期为该类患者的康复训练和护理措施等的提出与改进提供理论依据。
1 对象与方法
1.1 研究对象
采用方便抽样方法,选取2016年6月至2018年3月在广东省2家三甲医院随访的髋/膝关节置换术后患者作为研究对象。纳入标准:1)初次行髋膝关节置换术,且术后1个月至2年内的患者;2)患者能理解问卷内容;3)知情同意。排除标准:1)既往有精神病史者;2)伴有严重心、肺、肾等重大疾病而影响其身体功能者;3)因其他疾病影响不能下床活动者;4)髋膝关节翻修术后的患者。
本次调查共发放问卷236份,回收230份,回收率98.2%,有效问卷224份,有效率94.9%。患者年龄平均63±13.10岁,其中,男性76例,女性148例,男女比例约为1:2;髋关节置换术后患者164例(73.2%),膝关节置换术后患者60例(26.8%)。
1.2 研究方法
采用问卷调查法,使用关节功能评分问卷。
一般资料:主要包括社会人口学资料、疾病基本状况与康复情况,主要包括性别、年龄、文化程度、术后离床时间、院外有无肌力训练等。
髋关节功能评分:Harris髋关节功能评分是由美国Harris医生在1969年提出,是国内外最为常用的评定标准[5]。内容涉及疼痛程度、日常活动功能、步态、行走辅助器、行走距离、畸形、活动范围 7个方面。总分 100 分,其中90-100 分为优,80-89 分为良,70-79 分为中,<70分为差。各部分内容及其分值为疼痛44 分、行走能力33 分、生活能力14 分、关节活动度和畸形9 分。该标准对髋的功能进行了较详尽的分析,能体现疼痛的缓解与髋关节功能的关系,适用各种髋关节疾病的评价。
膝关节功能评分:HSS膝关节评分系统是1976年美国特种外科医院提出的临床评分工具[6]。评价内容共7 项,其中6项为得分项目,包括疼痛30分、功能22分、关节活动度18分、肌力10分、屈膝畸形和关节稳定性10分;另有一项为扣分项目,内容涉及是否需要支具、内外翻畸型和伸直滞缺程度。总分100分,得分越高表明膝关节功能越好。这一评分体系将临床疗效分为四级,≥85分膝关节功能是优,70~84分是良,60~69分是中,<60分为差。该评分标准的评测指标包括了膝关节局部功能和机体的整体功能,全面反映了患者的功能,对评价手术前后的关节功能具有良好的信度、效度和灵敏度,己经成为国内外膝关节功能评价的金标准[7-8]。
1.3 资料收集方法
采用方便抽样,对符合纳入排除标准的患者进行问卷调查。所有问卷均由研究者统一发放和收回。首先向患者解释本研究的目的、意义与参与的自愿性,并说明结果的无害性和保密性,取得患者的同意后后发放问卷,采用统一指导语解释问卷填写要求,患者充分理解后填写。客观测量指标(即关节活动度)由调查者测量并如实记录。
1.4 统计方法
采用SPSS20.0统计软件对所有资料进行统计分析,统计方法包括描述性统计分析、t检验、方差分析、多重线性回归分析。
2 结果
2.1 髋/膝关节置换术患者的社会人口学资料
本组研究对象年龄最小17岁,最大89岁,平均63±13.10岁。男性患者76例,男女比例约为1:2。198例(83.9%)已婚,32例(14.3%)丧偶。文化程度主要是初中及以下。具体资料见表1。

表1 髋/膝关节置换术后患者的一般资料(n=224)
2.2 髋/膝关节置换术后患者的疾病与康复情况
本组患者术前诊断疾病多为骨性关节炎、骨折、类风湿、股骨头坏死;多数为单侧患病。术前疼痛评分为5.37±1.05,多数伴有其他合并症(154例,68.8%)。术后离床时间2~8天,平均3.29±0.82天。康复期间进行持续进行肌力训练患者为76例(33.9%)。具体资料见表2。
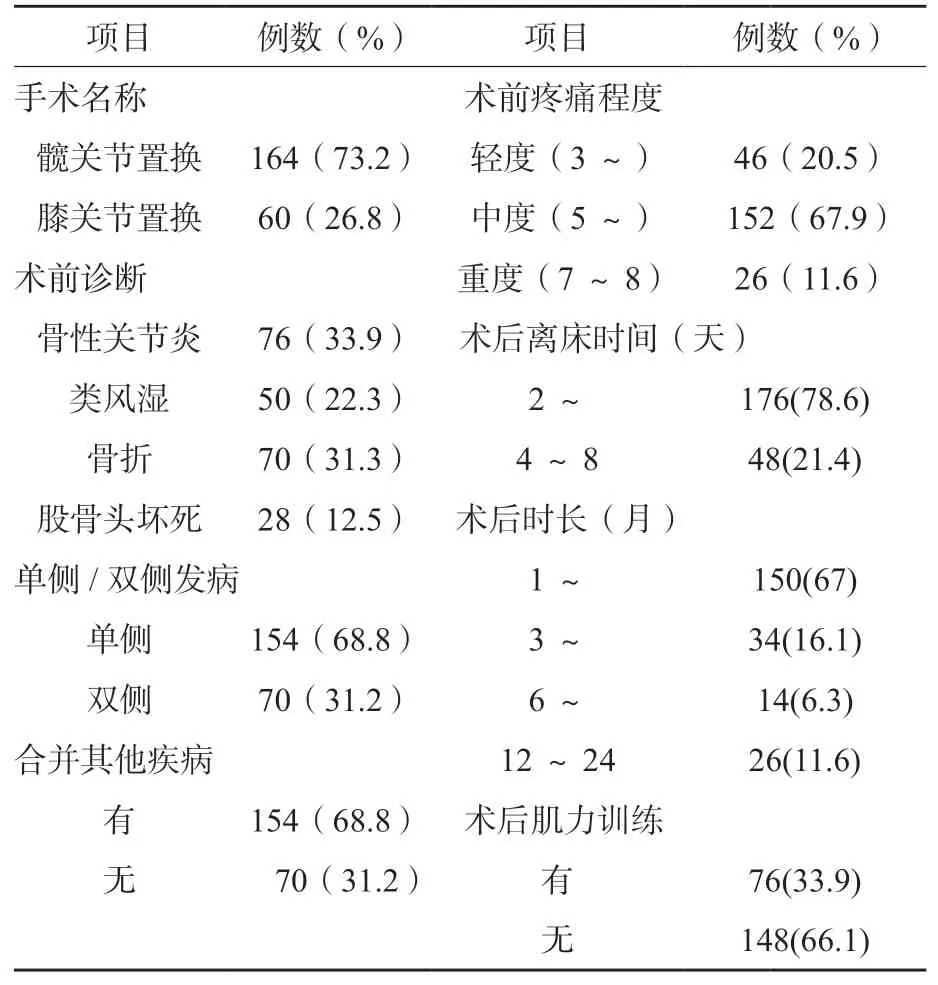
表2 髋/膝关节置换术后患者疾病与术后康复资料(n=224)
2.3 髋/膝关节置换术后患者的关节功能
髋关节置换术后患者的关节功能平均得分为77.00±11.51,膝关节置换术后患者的平均得分为63.58±14.17,均属于中等功能水平;其优良率分别为41.5%与40%(表3)。
分别使用Harris髋关节量表与HSS膝关节量表对关节活动度进行测量,结果显示,术后短期内患者关节功能均存在不同程度受限,近2/3患者术后存在疼痛,并存在日常活动功能障碍(上下楼梯、行走、穿鞋袜等)、行走能力下降(包括行走距离较短、需借助辅助工具、跛行状态等)。(表4、表5)。
2.4 关节功能的影响因素
采用两独立样本t检验、单因素方差分析,以患者疾病基本情况与康复情况自变量,以Harris和HSS得分为因变量进行单因素分析,结果见表6。将单因素方差分析中有统计学意义的变量引入以Harris和HSS得分为因变量的多重线性回归方程,总的相关系数分别为0.59和0.87,决定系数分别为0.35和0.76,P<0.01。术后时长、是否进行肌力训练进入患者髋关节置换术后髋关节功能的多重线性回归方程,能解释髋关节置换术后患者关节功能变异的33%;术前疼痛程度、术后离床时间、术后时长、是否肌力训练等因素进入患者膝关节置换术后膝关节功能的多重线性回归方程,能解释膝关节置换术后患者关节功能变异的71%(表7-8)。
3 讨论
3.1 髋/膝关节置换术后患者的关节功能恢复现状
髋关节是人体最大、最稳定的关节之一,属于典型的球臼关节,其主要功能是负重及维持相当大的活动度,并具有吸收震荡的能力,是人体重量传达至下肢的枢纽[9]。膝关节是人体关节中功能和结构最复杂的关节,属于不严格类型的铰链式关节,主要活动为屈伸,也可进行一定旋转运动,主要功能是负重[10]。关节置换术后,患者的关节功能需逐渐恢复。
本研究结果显示,髋/膝关节置换术后患者总体关节功能均属于中等,优良率分别为41.5%和40%,提示髋/膝关节置换术后患者的关节恢复状况有一定改善,但整体水平均为中等,部分患者的关节功能恢复状况并不理想。同时,患者功能和疼痛状况在术后三个月内改善最为明显;髋关节活动度随着术后时间的延长而增加,但仍未达到康复要求,患者多数能够完成上楼梯、进入交通工具、坐、穿鞋袜、行走等活动,但存在不同程度的障碍。膝关节置换术后患者的疼痛程度较重,仅30%的患者行走、休息时均无痛。膝关节置换术后患者都能完成行走、上楼梯活动,但行走距离受限,且43.3%患者仍需要支具。既往研究指出,髋膝关节置换术后康复是一个长期的过程。研究表明需要5~10年时间才能达到最终理想状态,术后5年约90%的患者关节功能恢复良好或极好,关节疼痛较术前缓解95%,关节稳定性增加90%[11-12]。这提示临床工作中不仅注重院内护理与宣教,院外延续追踪对病人的康复亦至关重要,同时关注患者的心理精神状况,增强患者康复信心。

表3 人工关节置换术后患者髋关节和膝关节功能水平及分级(n=224)
表4 Harris髋关节功能评分各维度得分情况(n=164,±s)

表4 Harris髋关节功能评分各维度得分情况(n=164,±s)
表5 HHS膝关节功能评分各维度得分情况(n=60,±s)

表5 HHS膝关节功能评分各维度得分情况(n=60,±s)

表6 疾病与康复状况对髋/膝关节置换术后关节功能的影响
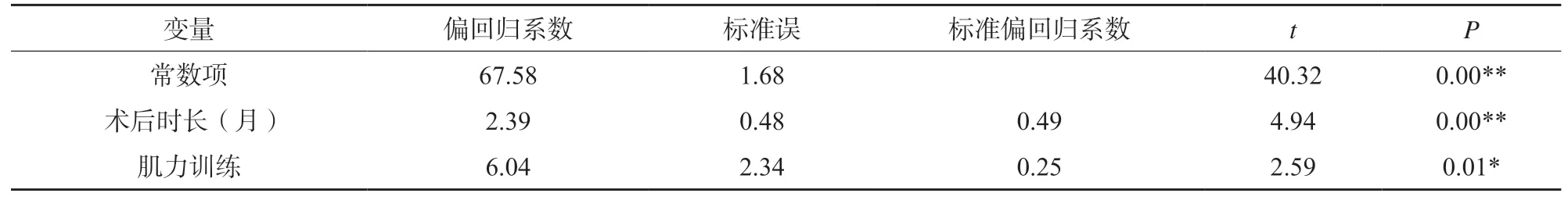
表7 髋关节置换术后患者髋关节功能的多重线性回归分析(n=164)

表8 膝关节置换术后患者膝关节功能的多重线性回归分析(n=60)
3.2 人工关节置换术后患者关节功能的影响因素
3.2.1 术前疼痛程度 研究显示,所有患者术前均有不同程度的疼痛状况,多数处于中度疼痛水平。通过单因素分析显示对于膝关节置换人群,术前疼痛程度是患者术后身体功能的重要影响因素,患者疼痛程度越重,术后身体功能越差。Nilsdotter等[13]的研究也显示,患者术前疼痛程度、术前功能状况对术后2~3年内患者的功能恢复有一定预测性,即术前患侧关节疼痛剧烈和功能状况差的患者,术后患侧关节的疼痛程度严重、功能较差。术前患者长期受关节严重疼痛的折磨,术前关节活动度和活动自主性降低,易致患者关节肌肉僵硬,影响术后康复[14];另外,患者的疼痛感受让患者产生恐惧心理,更加担心手术对疼痛缓解的功效,担心功能锻炼时疼痛与引起不良后果,不敢进行功能锻炼,影响术后关节康复。
3.2.2 术后早期离床 本组研究结果显示,术后离床时间是关节置换术后患者功能恢复的重要影响因素,即早期(术后2~3天)离床活动的患者的关节功能恢复较离床时间晚(术后4~8天)的好。术后早期下床的目的是增加肌肉力量,恢复下肢力量,提高日常生活质量[15]。多位研究学者表示,术后尽早离床尤为重要,术后1~2天便应进行肌肉等长收缩、临近关节抗阻运动[15]。亦有研究者指出,早期离床可在麻醉清醒后24h内进行,且其术后康复状况优于术后48~72h离床运动的患者[18]。一方面,术后尽早离床可促进血液循环,预防下肢静脉血栓形成,增加关节活动范围与肌肉力量。另一方面,术后早期离床能够增强患者的康复信心,进而影响患者的康复训练依从性,促进功能恢复。
3.2.3 术后时长 本研究结果发现,随着术后时间延长,髋膝关节置换术后患者的功能状况不断提高,在术后3~6个月时达到高峰,与既往研究相似[19]。提示术后时长与术后关节功能恢复具有一定的相关性。根据损伤愈合周期,术后9~12周及以后为康复中晚期。术后早期,由于术前疾病和手术创伤的影响,患者整体较为虚弱,疼痛程度重,肌肉力量较弱,康复效果不理想,关节功能较差。术后中晚期,手术伤口基本愈合,炎性反应消失,疼痛与肿胀情况较前改善,锻炼较前频繁,关节功能逐渐恢复[20]。这启示医护人员要根据术后时长给予患者针对性的健康指导,在康复早期尤其注重患者关节功能的提高,同时鼓励患者长期坚持康复锻炼。
3.2.4 肌力训练 本研究显示,关节置换术后患者康复过程中进行肌力训练的比例分别为34.1%(髋)与33.1%(膝),均不足50%,比例偏低。而由于原发疾病以及手术创伤的影响,关节置换术后患者的肌力显著降低。肌力降低导致患侧关节屈曲度丧失,摔倒的危险性增加,严重者甚至不能正常行走[21]。有研究证明,肌力是关节稳定性的保障,是关节功能活动恢复的前提,关节周围肌力恢复越快,其关节功能越好[22]。因此,肌力训练是影响关节功能恢复的重要因素之一,增强肌力,促进关节稳定性恢复,是术后关节康复的重要内容。
4 结论
人工髋/膝关节置换术后患者的术后关节功能为中等水平,其疼痛程度、日常活动功能、关节活动度及肌力状况有待改善。影响患者关节功能的主要因素有术前疼痛程度、术后离床时间长短、术后时间以及有无进行肌力训练。提示医护人员应鼓励患者早期离床,坚持进行康复训练,促进肌力恢复,对于改善患者术后关节功能十分重要。
