腹主动脉球囊阻断术在凶险性前置胎盘剖宫产术中的应用评价
2019-10-31王艳丽杨亚培宋欢欢
王艳丽 杨亚培 宋欢欢
凶险性前置胎盘(pernicious placenta previa)是指既往有剖宫产史或子宫肌瘤剔除术史,此次妊娠为前置胎盘,胎盘附着于原手术瘢痕部位者,发生胎盘粘连、植入和致命性大出血的风险高[1]。分娩时易发生难以控制的大出血,严重危及母儿生命。本研究将凶险性前置胎盘患者的分娩结局进行了比较,针对部分患者术前实施腹主动脉球囊阻断术,旨在有效提高发病患者的临床治疗效果。现报道如下。
1 材料与方法
1.1 一般资料 回顾性分析2016年1月~2018年 12月在我院定期产检的60 例凶险性前置胎盘患者,所有患者术前均由超声或MRI 诊断为凶险性前置胎盘,术中明确诊断,术后病理得到证实,均为择期手术。其中存在1 次剖宫产史33 例,2 次及以上剖宫产史27 例。研究组38 例,在腹主动脉球囊预置术后行剖宫产术;对照组22 例,直接行剖宫产术,术前未行腹主动脉球囊预置术。两组患者年龄、孕周、孕产次比较,差异无统计学意义(P>0.05),见表1。两组患者胎盘植入情况比较差异无统计学意义(P>0.05),见表2。
表1 两组患者一般资料比较(±s)

表1 两组患者一般资料比较(±s)
组别 例数年龄(岁) 孕周(周) 孕次(次) 产次研究组 38 30.9±4.5 36.0±2.0 4.1±1.5 1.4±0.5对照组 22 31.6±4.6 34.2±4.2 3.4±1.0 1.2±0.5 t-0.446 1.659 1.672 0.900 P 0.658 0.105 0.103 0.374

表2 两组患者胎盘植入情况比较(例)
1.2 方法
1.2.1 术前准备 两组患者术前充分告知病情及术中处理方案,均常规备血并锁骨下静脉导管置入。
1.2.2 手术方法 ①对照组:患者术中胎儿娩出后选用缩宫素20U 静滴、卡前列素氨丁三醇250μg 注射于子宫肌层,徒手剥离胎盘,胎盘剥离面局部渗血部位迅速缝扎止血,子宫下段或剥离面弥漫性出血则立即行宫腔填塞(纱条或止血球囊)压迫止血或行双侧子宫动脉结扎,对于胎盘大面积植入无法剥离者,则行子宫切除术。②研究组:剖宫产术前给予腹主动脉球囊预置术:患者取仰卧位,腹股沟部消毒铺巾,右侧腹股沟部以2%利多卡因局部浸润麻醉,穿刺右侧股动脉后引入5F 导管鞘,交换引入7F 导管鞘,经鞘管引入5F 猪尾导管至腹主动脉,在碘克沙醇造影剂指导下引入18mm×40mm 球囊导管于腹主动脉腰2~3 水平,并做好导管鞘管外固定。患者腰硬联合麻醉后行剖宫产术,取出胎儿后暂缓胎盘娩出,介入科医生以生理盐水充盈球囊,促使股动脉维持于20~40mmHg,由产科医生进行胎盘剥离,介入科医生逐步释放球囊,观察胎盘剥离面及子宫出血情况,再次充盈球囊,积极止血,止血措施同对照组,术中可间断释放球囊(每隔5min 释放球囊1 次,释放时间1min),反复观察止血效果。术毕介入科医生取出腹主动脉球囊导管,仍暂保留外鞘管,穿刺部位局部加压包扎,并严密观察是否出现阴道出血,若阴道出血不多,术后24 小时去除导管鞘,术后24 小时后给予低分子肝素钠针4 100U 皮下注射预防下肢血栓形成。
1.3 观察指标 记录两组患者的术中出血量、术后24 小时的出血量、输血量(术中出血>800ml 者给予输血治疗)、胎盘植入情况、是否行子宫切除、新生儿Apgar 评分。研究组产后1 周、6 周时随访记录有无栓塞相关并发症发生。
1.4 统计学方法 采用SPSS 19.0 统计学软件分析,计量资料采用t检验,均数采用±s表示,计数资料采用卡方检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者治疗效果比较 研究组患者38 例,剖宫产术在球囊阻断腹主动脉后均顺利进行。其中合并胎盘粘连20 例,穿透性胎盘植入18 例,术中出血量为(1 150±797)ml,产后24 小时出血量 (1 453±770)ml,输血13 例,输血量(760±814)ml,14 例胎盘植入子宫前壁肌层,分离膀胱后行子宫胎盘植入部位切除术+子宫肌壁重建术,4 例胎盘植入膀胱,分离过程中膀胱破裂并行膀胱修补术,其中2 例因胎盘大面积植入而行子宫切除术。对照组患者22 例,其中合并胎盘粘连9 例,胎盘植入13 例,剖宫产术中出血量为(2 117±1 417)ml,产后24 小时出血量(2 654±1 910)ml。输血18 例,输血量 (1 515±1 363)ml,7 例患者合并胎盘大面积植入,因术中出血较多(>5 000ml)而行子宫切除术。两组均无产妇死亡。经比较,两组产妇在术中出血量、术后24 小时出血量、输血量及子宫切除率方面,研究组明显低于对照组,差异均有统计学意义(P<0.05),见表3。
2.2 腹主动脉球囊阻断术后并发症情况 研究组患者剖宫产术中球囊阻断时间为(19.6±6.2)min,术后2 例发生下肢动脉血栓形成,无其它介入并发症发生。产后1 周、6 周时随访研究组患者未发现有下肢运动、感觉异常。两组新生儿Apgar 评分差异无统计学意义(P>0.05),见表3。
表3 两组患者分娩结局比较(±s)
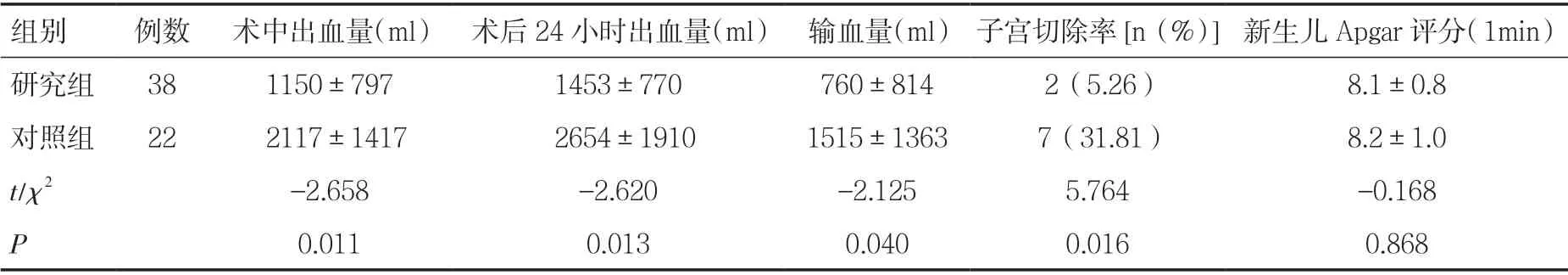
表3 两组患者分娩结局比较(±s)
组别 例数 术中出血量(ml) 术后24 小时出血量(ml) 输血量(ml) 子宫切除率[n(%)] 新生儿Apgar 评分(1min)研究组 38 1150±797 1453±770 760±814 2(5.26) 8.1±0.8对照组 22 2117±1417 2654±1910 1515±1363 7(31.81) 8.2±1.0 t/χ2 -2.658 -2.620 -2.125 5.764 -0.168 P 0.011 0.013 0.040 0.016 0.868
3 讨论
我国剖宫产率居高不下,随着二胎政策的开放,凶险性前置胎盘的发生率亦显著增加[2]。凶险性前置胎盘可导致患者发生大出血性休克,甚至死亡。目前已经成为产科出血及围产期孕妇死亡的主要原因[3]。传统的治疗方法常常因为术中大出血而不得以切除子宫。据文献统计,凶险性前置胎盘伴有胎盘植入者剖宫产术中平均出血量高达 3 000ml,10%的患者甚至高达10 000ml 以上[4]。
前置胎盘剖宫产术中,胎盘娩出后,胎盘附着处往往出现子宫下段收缩不良,尤其合并前次剖宫产史,由于瘢痕处缺少正常子宫肌纤维,子宫瘢痕处收缩差,促宫缩药及按摩子宫治疗效果欠佳,常常发生难以控制的出血,使得患者输血、产后感染、子宫切除等几率增加,增加生理、心理及经济上的压力。常规的凶险性前置胎盘剖宫产术中出血治疗方法是先予促宫缩药物(如缩宫素、米索前列醇及卡前列素氨丁三醇等)及按摩子宫止血,治疗无效则行手术治疗,包括宫腔填塞(包括纱布、球囊等)、子宫血管结扎及子宫切除术。
处理凶险性前置胎盘的有效方法是子宫切除术,这种根治性的手术,虽然减少了并发症,却使患者丧失了生育能力。介入医学的发展,在产科止血中的应用逐渐成熟,控制产时、产后大出血采用髂内动脉或子宫动脉栓塞术,但都是出现大出血后的补救措施,中位出血量均在2 000ml 以上。有文 献报道,使用双侧髂内动脉球囊封堵术可控制凶险性前置胎盘剖宫产术中出血[5]。但妊娠子宫血供丰富,有大量的侧枝循环,即使栓塞了子宫动脉,仍有来自于新生的静脉丛、髂外动脉及股动脉的血供,故单纯阻断或栓塞子宫动脉很难达到止血的目的,蒋艳敏等[6]研究报道髂内动脉球囊封堵术可减少患者的术中出血量、输血量,但并未降低凶险性前置胎盘合并胎盘植入患者的子宫切除率。腹主动脉球囊阻断术是近年发展起来的介入手术,与之前的髂内动脉或子宫动脉栓塞术相比,其操作过程简单易行,在外科领域已多有应用。Panici 等[7]的研究中,对15 例胎盘植入患者使用了腹主动脉球囊阻断术,仅有2 例行子宫切除术,平均出血量950ml(790~1 100ml),输血量为0(0~1U),并且无并发症的发生。本研究中,与对照组相比,腹主动脉球囊阻断术可有效减少患者出血量、输血量,并降低子宫切除率。术中发现腹主动脉球囊阻断术基本上阻断了大部分盆腔血液供应,止血迅速,并可保持术野清晰,减少出血同时为保留子宫提供机会。
大量文献表明,腹主动脉球囊阻断时间在40~ 60min 内是安全的,不会造成下肢缺血坏死,鉴于孕产妇特殊机理,术中球囊阻断时间应尽可能缩短,本研究中研究组患者剖宫产术中球囊阻断时间为(19.6±6.2)min,术后2 例发生下肢动脉血栓形成,无肾功能损害、脊髓及周围神经损害等介入术后并发症发生。产后1 周、6 周时随访所有研究组患者未发现有下肢运动、感觉异常。
本研究表明,凶险性前置胎盘剖宫产术中联合腹主动脉球囊阻断血流能够显著减少术中出血量,降低子宫切除率,是一项具有实用价值的临床技术。
