非肥胖型与肥胖型非酒精性脂肪肝临床特点比较分析
2019-10-26朱德斌吴金明董金玲
朱德斌 吴金明 董金玲
非酒精性脂肪性肝病(NAFLD)是一种与胰岛素抵抗(IR)及遗传易感密切相关的代谢应激性肝损伤,其自然转归包括非酒精性脂肪肝、脂肪性肝炎、肝硬化和肝细胞癌[1,2]。其在正常人群中的发生率为20%~30%,在肥胖症患者中,NAFLD发生率高达60%~90%。我国非肥胖NAFLD发生率为4.20%~19.33%,占NAFLD患者的15%~56%[3]。Dela Cruz曾报道了1000多例非肥胖 NAFLD 患者(BMI<25kg/m2)的临床特征和长期预后,发现非肥胖型NAFLD患者累积生存率明显缩短,病死率高达28%,而超重或肥胖的NAFLD患者仅为14%。此后,越来越多的研究者也逐渐关注到非肥胖型NAFLD[4~7]。本研究主要明确非肥胖型NAFLD的临床特点。
对象与方法
1.研究对象:选取2018年1~12月在笔者医院体检中心、门诊及病房确诊为NAFLD的患者以及对照组患者(或健康人)共312例,其中非肥胖型NAFLD患者为97例,肥胖NAFLD患者为135例,并随机选取在笔者医院体检或住院经检查证实无肝脏疾病,且BMI<25kg/m2的患者(或健康人)80例。纳入标准:①不饮酒或偶尔饮酒,成年男性饮酒量<140克/周,成年女性饮酒量<70克/周;②超声检查提示脂肪肝。排除标准:①在将影像学或病理学脂肪肝归结于NAFLD之前,需除外酒精性肝病(ALD)、慢性丙型肝炎、自身免疫性肝病、肝豆状核变性等可导致脂肪肝的特定肝病,包括药物(他莫昔芬、乙胺碘呋酮、丙戊酸钠、甲氨蝶呤、糖皮质激素等)、全胃肠外营养、炎症性肠病、甲状腺功能减退症、库欣综台征、β脂蛋白缺乏血症以及一些与IR相关的综合征(脂质萎缩性糖尿病、Mauriac综台征)等可导致脂肪肝的特殊情况;②合并重大器质性疾病或因本身疾病需药物治疗从而影响本研究结果。
2.研究方法:将研究对象分为3组,NAFLD患者以BMI(以25kg/m2为界)为标准,BMI<25kg/m2的患者为非肥胖组,25kg/m2≤BMI<30kg/m2的患者为肥胖组,收集80例研究对象设立对照组[8]。比较3组研究对象在基本情况、激素水平、实验室检查、病理方面的区别。
3.观察指标:(1)一般情况:年龄、性别、身高、体重、职业、文化程度、吸烟量、运动情况、腰围、前臂屈侧周径。(2)实验室指标:γ-谷氨酰氨基转移酶(γ-GT)、丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)、白蛋白(ALB)、总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、空腹血糖(FBG)、尿酸(UA)、血小板计数(PLT)等。(3)对NAFLD相关激素水平进行比较分析,包括肾上腺素、去甲肾上腺素、促甲状腺素、胰岛素。(4)应用APRI公式、FIB-4公式、NAFLD 纤维化评分公式、BARD评分及Fibroscan评估NAFLD患者肝脏病理情况[9~13]。采用内脏脂肪指数(VAI)评估研究对象内脏脂肪含量情况。男性:VAI=腰围/[39.68+(1.88×BMI)]×(TG/1.03)×(1.31/HDL);女性: VAI=腰围/[36.58+(1.89×BMI)]×(TG/0.81)×(1.52/HDL)。采用HOMA-IR=空腹胰岛素(μU/ml)×空腹血浆葡萄糖(mmol/L)/22.5评估胰岛素抵抗情况。

结 果
1.基本资料:本研究共收集232例NAFLD患者,其中非肥胖组97例,患者平均年龄51岁,男性占59%,合并高血压者58例,合并糖尿病者19例,高脂血症59例,代谢综合征65例;肥胖组共135例,患者平均年龄50岁,男性占58%,合并高血压者80例,糖尿病37例,高脂血症90例,代谢综合征102例,两组比较差异无统计学意义。非肥胖组文化程度高于肥胖组,而在吸烟、运动时间上两组比较差异无统计学意义。肥胖组在腰围及前臂屈侧周径上明显大于非肥胖组及对照组,而比较非肥胖组及对照组时发现,两组在腰围及VAI值上比较,差异有统计学意义(表1)。
2. 实验室检查:非肥胖组胰岛素抵抗、TG、FBG低于肥胖组,ALT、AST、ALB、TC、LDL-C、HDL-C、PLT水平比较差异无统计学意义。通过非肥胖组NAFLD患者与对照组比较发现,非肥胖组患者FBG、TG、ALT水平高于对照组,HDL-C水平低于对照组,而在AST、ALB、TC、LDL-C、PLT水平比较差异无统计学意义(表2)。
3.激素水平:两组NAFLD患者激素水平结果显示,非肥胖组NAFLD肾上腺素水平高于肥胖组,空腹胰岛素水平低于肥胖组患者,差异有统计学意义(表3)。
4.病理检查:肝脏活检是评估肝脏病理的金标准,但由于肝穿刺是有创操作,且绝大部分NAFLD患者都无穿刺指征,因此,本研究采用Fibroscan及4个临床预测公式评估非酒精性脂肪肝患者肝脏病理情况。通过比较发现,两组NAFLD患者肝脏病理情况无明显区别,Fibroscan提示NAFLD患者在肝脏脂肪变以及纤维化程度方面较对照组差异有统计学意义(表4)。
5.NAFLD程度比较:将NAFLD患者基于脂肪肝程度分为轻度、中度、重度共3组,比较3组患者一般情况、实验室检查、激素、病理情况的差别,3组患者在BMI、运动时间、高血压、糖尿病、高脂血症、腰围、VAI、ALT、TG、HOMA-IR、脂肪变方面差异有统计学意义,且与脂肪肝严重程度呈正相关(表5)。
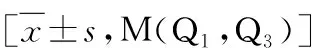
表1 3组患者一般情况比较
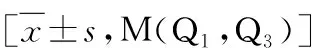
表2 3组研究对象实验室检查比较
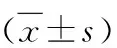
表3 激素水平比较
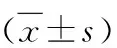
表4 3组NAFLD患者肝脏病理情况比较
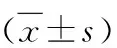
表5 基于脂肪肝严重程度比较
讨 论
在全球范围内非酒精性脂肪肝是慢性肝病的主要原因,近年来,非肥胖型NAFLD的发生率增长较前明显上升[4,14,15]。本研究发现,非肥胖型NAFLD患者虽然BMI值正常,但存在腹型肥胖,脂肪多沉积在腹部及内脏,易造成糖及脂肪代谢紊乱,从而导致胰岛素抵抗。因此,亚洲人群非肥胖型NAFLD发生率较高[16]。
脂质代谢过程中,脂解激素与抗脂解激素起着重要作用。本研究发现,非肥胖组脂解激素高于肥胖组,抗脂解激素则相反。在脂肪动员过程中,激素敏感性甘油三酯脂酶作为关键酶起着决定性作用[17]。当体内脂解激素增加时促进脂肪动员,导致储存在脂肪细胞中的甘油三酯被脂酶逐步水解为游离脂肪酸和甘油并释放入血,而过多的游离脂肪酸进入肝脏,使肝脏合成甘油三酯增多,从而导致甘油三酯在肝脏沉积,增加胰岛素抵抗[18]。因此在非肥胖型NAFLD发病过程中,除外IR的机制,激素的改变也起着重要作用。
本研究发现非肥胖组患者仍存在胰岛素抵抗,与非肥胖患者内脏脂肪含量较多密切相关[19]。非肥胖组胰岛素抵抗主要表现为肝脏胰岛素抵抗,而肥胖组由于内脏及外周脂肪组织多,则表现为肝脏胰岛素抵抗及外周胰岛素抵抗,因此非肥胖型NAFLD患者胰岛素抵抗低于肥胖组,故空腹血糖及甘油三酯水平较肥胖组低[20,21]。
本研究应用多个病理公式评估多组研究对象的病理情况,结果比较差异无统计学意义。但仍需大样本量的病理结果作为金标准而比较NAFLD的病理情况。NAFLD是代谢综合征在肝脏的表现,其危害不仅局限于肝脏,还与糖尿病、心脑血管疾病以及代谢综合征相关疾病密切相关。因此,有必要常规评估和动态监测脂肪肝患者的肝脏损伤、代谢紊乱及其相关并发症情况。而没有肥胖这一危险因素的非肥胖型NAFLD患者,其缺少特异性临床表现及检查指标,易被人们忽视。因此对非肥胖型NAFLD的进一步认识有助于提供特异性的预防、治疗非肥胖型NAFLD。
