微创清除脑血肿的得与失
2019-10-24张和
张和
脑出血一般指脑小血管破裂,血液进入脑实质,形成“外军入侵”的占位性效应。严重时脑组织受压,脑室闭塞,中线结构移位。脑出血造成的原发性脑损伤、占位效应加上血液“毒性”,可导致继发性脑损伤。原发和继发性脑损伤造成脑出血后的脑水肿和高颅压,而脑水肿和高颅压是脑出血致死致残的主要病因。
历史上大概从认识到脑出血这种病理状态,人们就开始探讨如何清除血肿,降低占位效应。
开颅手术清除脑血肿虽然可减少占位效应和血液毒性,但是开颅手术同时会带来第二次脑损伤,对老年和病情严重的患者更是雪上加霜。“出师未捷身先死”,时常得不偿失。
在颅骨上钻个小孔的微创血肿清除术,理论上应该是理想的脑血肿清除方法,可以减少开颅手术造成的脑损伤——“垂死成功亦未晚,安知无人叹微管”。
微创血肿清除术的难题是脑出血晚期血肿液化,钻孔用穿刺针抽吸血液容易,但对临床改善不大;脑出血早期清除血肿有益于预后,但是早期血液凝固,抽吸艰难。因此在1975年之前,临床上仍以开颅手术清除血肿为主。
“欲破曹兵,宜用火攻;万事俱备,只欠东风”。脑出血微创手术清除脑血肿,宜早不宜晚,急需“东风”。
1970年后,CT和立体定位技术已经进入临床实践,因此,微创手术清除脑血肿的“东风”把凝胶样的血块如同从瓶中用针吸取出稀饭一样吸取出来。
三国演义中的借东风是吴蜀抗曹,时值隆冬,独缺东风,难将火势引向曹营。诸葛亮料定甲子日东风必降,在南屏山搭筑坛台,登台作法,“借得”东风。
“七星坛上卧龙登,一夜东风江水腾。不是孔明施妙计,周郎安得逞才能?”。
第一个“借到东风”,发明使用立体定位“螺旋泵”微创清除脑血肿的是瑞典卡罗林斯卡医院神经外科医师Erik-Olof Backlund(图1左)和Hans von Holst(图1右),他们1978年在Surgical Neurology上发表了文章“Controlled Subtotal Evacuation of Intracerebral Haematomas by Stereotactic Technique”,开创了历史的先河。

图1 瑞典卡罗林斯卡医院神经外科医师Erik-Olof Backlund(左)和Hans von Holst(右)
在文中Backlund和Holst展示了一种立体定向清除脑血肿的新仪器,称为“螺旋泵/刀-吸引技术”,可以切碎吸出已经凝固的血块。
Backlund和Holst仪器的概念来自古希腊科学家阿基米德(公元前287-212)的“阿基米德螺旋泵(Archimedes Screw)”(图2),很像中国的水车,可以把水从低处推动到高处。Backlund和Holst设计了一个20 cm长的螺旋泵,像是现在用的钻头刀,外面是直径4 mm密封的金属套,上端有孔,连接着一根抽吸管。虽然外套是密封的,里面的螺旋泵-钻头刀是可以转动的,所以可以在抽吸压力下推动液体和固体螺旋上升。
用立体定位仪把螺旋泵头插入到脑血肿中心,在螺旋泵上端吸压,然后转动螺旋泵,脑血肿被“削碎”后螺旋上升吸出。同时血肿向中央的螺旋泵塌陷,更多血块进入螺旋泵,吸出后流入一个玻璃瓶来计算容量。
第1例用“螺旋泵/刀-吸引技术”来清理脑血肿的患者是位55岁的工程师,患有高血压,1974年9月突发半昏迷,左侧偏瘫,CT显示脑内有100多毫升血肿。患者被实施上述脑血肿清除术后吸出70 mL部分凝固的血块,症状迅速好转,手术10个月后重返工作岗位。随访CT显示患者脑组织部分复原,无脑室扩大。
在CT和立体定位仪的基础上,螺旋泵解决了凝固血肿的吸出难题,借到了东风,可用于脑出血后早期清除血肿,早期脑血肿微创手术清除成功了。
“我料定了甲子日东风必降,南屏山设坛台足踏魁罡”。
Backlund和Holst认为部分清除脑血肿既解决了占位的危害又可防止诱发再出血,有效又安全。不知道为什么他们4年后才发表这个病例报告。这篇文章像是一颗炸弹,震撼了全世界的神经外科。

图2 阿基米德螺旋泵
2年后,1980年美国北卡州杜克大学神经外科医师Alfred Higgins和Blaine Nashold改良了Back lu nd和Holst的发明,他们在Neurosurgery上报道了改进后的螺旋泵。在螺旋泵外套上加了一根细管,与螺旋泵并行相通,使抽吸压力可以直接下达到泵头,既可以输入液体冲洗防止堵塞,同时可以测压和造影,又可以检查血肿清除的效果。1982年Alfred Higgins和Blaine Nashold再次改良了螺旋泵,使其对固体血块吸取效果更好。Alfred Higgins和Blaine Nashold的改良进一步提高了脑出血后早期清除血肿的能力。
神经外科医师的初心本质是工匠精神,用手和仪器修复患者的颅脑。因此,他们热爱发明创造来改善工具和环境,这种工匠精神保持至今。
1982年西班牙巴伦西亚的3位神经外科医师使用Backlund和Holst设计的仪器,在Applied Neurophysiology上报道了16例患者脑血肿清除的结果(Stereotactic Evacuation of Intracerebral Hematomas)。其中1例失败,2例效果不好,13例几乎彻底清除了血肿,解除了占位效应,但是患者死亡率高达81%,死亡率与入院时意识障碍有关,与开颅手术清除脑血肿死亡率(83%)相近。
任何发明创造一开始都是3种临床结果,一是改善,二是无效,三是恶化,Backlund和Holst的新仪器也是如此。
削碎血块创意虽佳,然而螺旋泵的理念尚未普及就被另一种思路——溶解血块取代了。
“堪叹万般皆有定,算来由命不由人”。
除了欧美神经外科医师之外,日本的神经外科医师也对脑血肿微创手术做出重大贡献。可惜多数文章发表在日语杂志上,不易评论。日本学者对微创手术清除脑血肿的最大贡献是另辟新径,没有使用螺旋泵,而是用尿激酶溶解血块,更安全更有效。
首先在脑出血患者中使用尿激酶来帮助清除血肿的文章是“Stereotaxic Operation for Hypertensive Intracerebral Hemorrhage”。1984年日本德岛大学神经外科医师Keizo Matsumoto和Hideki Hondo在J Neurosurg(此文1983年先发表在日本神经外科杂志No Shinkei Geka)杂志上报道了微创手术清除脑血肿(CT-guided stereotaxic evacuation of hyptertensive intracerebral hematomas),他们将内径2.1 mm的硅胶管插入血肿,然后直接用针管抽吸。51例脑出血患者,平均抽出29~46 mL血块。血肿清除术后再灌入6000 U的尿激酶,夹闭6~12 h,然后再吸出残余血肿。这项研究发现,用硅胶软管在急性、亚急性和慢性脑血肿患者抽吸出的陈旧血液量为35.7%、43.3%和50.8%,以慢性血肿效果为好。注入尿激酶后再抽吸,基本可以完全清除CT影像上的血肿。与94例开颅清除血肿手术患者相比,Matsumoto和Hondo微创清除血肿手术似乎有减少死亡率和致残率的趋势(样本量太小)。
有人报道在脑出血40~60 d后再清除血肿没有获得明显的临床改善,因此,Matsumoto和Hondo提议在脑出血28 d后应该“早点”清除血肿。
如果说发明螺旋泵是“借东风”,使用尿激酶则如同“草船借箭”,借尿激酶之箭,最终射中微创手术清除脑血肿的靶心,一举改变了脑血肿的治疗历史。日本学者溶解血块后抽吸微创手术思想主导了随后的国际临床试验研究。
中国神经外科医师微创手术清除脑血肿的临床实践在20世纪80年代已经站在了世界前沿的起跑线上。
一篇早期的中文报道应该是中国医科大学第一附属医院神经外科医师郎国林、陈久荣和沈阳第一人民医院神经科医师韩世福和曹国祥1986年在《中华神经外科杂志》发表的,题目是《CT定位脑内血肿的锥孔抽血治疗》。研究者从1984-1985年用尿激酶溶解抽取急性到慢性脑血肿20例,其中18例好转,出院时13例可以行走,1例无效,1例合并出血。大概是因为使用针吸,早期血液凝固不易抽出,因此作者推荐脑出血一周后穿刺抽吸血块。这篇文章的参考文献全部来源于日本学术杂志。
1988年,赵兰海在《中风与神经疾病杂志》上报道了《CT定位钻孔血肿抽吸尿激酶注入治疗脑出血的初步观察》一文。1989年,3位护士李秀兰、姜美新和文经伦在《吉林医学》报道了24例血肿内注射尿激酶并引流治疗高血压脑出血的护理论著,不知道吉林的医师为什么没有对他们的治疗方法进行报道。
可以说中国学者早期主要是参考了日本的经验,跟进在“尿激酶之路”上。但是与日本学者相比,中国学者更为患者所急,把手术时间大幅度提前了,强调早期清除血肿,与现在脑出血的手术理念一致。
1990年,第四军医大学神经内科和急诊科的郝登荣和粟秀初在《中国神经精神疾病杂志》报道了3例经皮枕骨钻孔穿刺抽吸治疗自发性小脑出血性血肿,都是急性期手术治疗。第一例患者第6天用穿刺针抽出血块12 mL,注入尿激酶6000 U,6 h后又抽出40 mL血块。术后患者头痛减轻,3个月后功能恢复。第二例患者第4天时抽出8 mL血块,注入尿激酶6000 U,6 h后又抽出12 mL血块,3个月后恢复。第三例患者第4天时抽出19 mL血块,两次注入尿激酶后又抽出14 mL,术后第8天因肺炎死亡。作者认为微创手术联合尿激酶治疗简单安全,推荐使用。
同年,齐齐哈尔医学院附属第二医院神经科徐景林、王文举、周杰信和赵俭在《齐齐哈尔医学院学报》上发表了用14号脑穿针钻颅血肿抽吸疗法与药物疗法各30例的比较分析。两组都是急性期手术,初次抽取血块后注入10 000 U尿激酶,然后再抽取血肿。手术组好转率为86%,药物组为60%;手术组死亡率为13%,药物组为40%,皆有显著差异。作者认为微创手术联合尿激酶治疗创伤小、简单、安全、有效,因此积极推荐。
兵来将挡,水来土掩。清除血肿,复原空间。“叹只叹东风起火烧战船,曹营的兵将无处躲藏。这也是大数到难逃罗网,我诸葛在坛台祝告上苍”。
中国脑出血微创手术治疗的早期英语文章大概是中国海军总医院神经外科医师刘宗惠、田增民、康桂泉、李士月、陈小菡、崔月汉和蔡厚珍等7位医师1991年在《中华医学杂志》上发表的,该研究描述了1986-1989年38例CT指导下的立体定位脑血肿微创清除手术。其中18例患者在脑出血后24 h内进行了微创血肿清除手术,14例在脑出血后2~3 d手术,6例在脑出血后4~7 d手术。
1991年刘宗惠等又在《中华外科杂志》再次用中文报道了《CT指导下的高血压脑出血立体定位血肿微创清除术》。文章列举了50例脑出血患者,使用穿刺针或Backlund螺旋泵/排空器进行微创血肿清除术。9例患者血肿液化,完全抽出,28例血肿凝固,80%被破碎抽出,13例破碎抽出60%~80%的血块。其中预后良好14例(28%),轻度神经功能障碍16例(32%),重度残疾15例(30%),死亡5例(10%)。
“似这等巧机关世间少有,学轩辕造指南大破蚩尤”。
美国密西西比州立大学神经外科的Donny Tyler和George Mandybur(图3)1999年在Stereotact Funct Neurosurg上报道了10例术中MRI指导下的急性/亚急性脑血肿立体定位手术。该研究使用术中MRI,脑出血1~34 d,手术时间控制在2 h之内,平均血肿31 mL,平均血肿清除率为70%~90%,其中2例使用了阿替普酶,血肿清除率略高,为80%~90%。4例(其中3例为脑室出血)患者需要术后脑室引流;所有患者都无并发症和再出血,不需要永久性脑室分流手术;所有患者都出现不同程度的改善,包括血压控制、语言和认知功能好转。作者认为术中MRI指导下的急性/亚急性脑血肿立体定位手术安全有效。
1997-2002年作者任职密西西比州立大学神经外科科研副主任,每周与Mandybur一起进行深部脑刺激功能神经外科手术。Tyler是住院医师,在作者的实验室里工作过。
微创脑血肿清除术也从临床研究逆向转化到基础研究。在Backlund和Holst创意螺旋泵微创手术20年之后,美国的实验脑出血研究专家Kennith Wagner团队在Stroke和J Neurosurg杂志上陆续报道了几项阿替普酶溶解及抽吸清除猪脑出血模型脑血肿研究,结果显示该方案可以降低猪脑出血模型的颅内压和脑水肿。
1998年,加拿大的病理医师、脑出血研究专家Marc Del Bigio团队在Stroke上报道了在大鼠胶原酶脑出血模型上超早期血肿清除的长期影响研究。其中一组脑出血大鼠在4 h后血肿区被注入链激酶,1 h后用注射器抽吸出血肿平均20~100 μL,观察28 d,检测大鼠行为和组织学。神经功能检查发现在28 d内清除血肿对大鼠几乎无帮助,只是在第1~2天和第28天时比不清除血肿组有轻微改善(图4)。组织学检查发现抽吸血肿组脑室扩大和脑萎缩显著减少,但是对脑水肿无益。研究者认为脑出血的原发脑损伤是无法挽救的,脑血肿占位性影响可能减少血肿周围的脑血流,出现类似脑缺血时的半暗带,所以抽出血肿减压,保护了血肿周围的脑细胞。

图3 2000年美国密西西比州立大学神经外科George Mandybur(左1)和本文作者张和教授(左3)在西安

图4 大鼠脑出血模型注入链激酶清除血肿术与不清除血肿的比较
至此的研究提示,动物模型对脑血肿微创手术的帮助不大。
回顾历史,古希腊的西医之父—希波克拉底(Hippocrates)(公元前460-370)对卒中的最初描述主要来自脑出血患者:患者像是被闪电打倒,几天内死去。古罗马的Claudius Galen(129-200)认为卒中是因为脑室中有痰或黑胆汁,阻滞了神经传递,而出现肢体瘫痪。法国的Jean Fernel(1497-1558,图5)在尸检时按照希波克拉底和Galen的理论仔细探索,发现卒中患者脑室中并没有痰或黑胆汁,脑室内却有血块。Fernel在1544年发表的《医学全书》(Universa Medicina)中描述了这一发现。但是Fernel过度相信希波克拉底和Galen的错误理论,没有着重强调脑出血的意义,所以错过了首次报道卒中是脑出血的千载之机。
历史上第一个把卒中定性为脑出血和脑血管病的,是瑞士的Johann Jacob Wepfer(1620-1695,图6)。1658年,Wepfer在《卒中患者的尸检观察》一书中报道了4例在尸检中发现卒中患者脑室中有血块,因此卒中从那时起就成了脑出血的代名词。
苏格兰的Alexander Monro Secundus(1733-1817)和他的学生George Kellie(1770-1829)认识到脑组织和血液是颅内的二种固定成分,当其中一种容量增加时,另一种容量必须下降以求新的平衡,否则颅内压将上升。这种关系被称为Monro-Kellie法则。脑出血后血液进入脑实质,占据额外空间,打破平衡,造成颅内压上升。
英国神经外科先驱William Macewen(1848-1924,图7左)1883年在历史上第一次成功进行了脑出血后血肿清除术以降低颅内压。随后多人重复改良了血肿清除术但临床效果仍然不佳,人们逐渐放弃了研究脑出血。

图5 法国Jean Fernel

图6 瑞士Johann Jacob Wepfer
2003年美国脑出血研究大师Julian Hoff(1936-2007,图7右)团队在Neurosurg Focus上发表文章指出,在2003年之前已经有315项脑缺血治疗的临床试验,78项蛛网膜下腔出血治疗的临床试验,但只有8项小样本脑出血治疗的临床试验,其中4项是手术清除血肿,4项是内科治疗,而且都是阴性结果。
人们对脑出血研究的兴趣可见一斑。
脑出血内科治疗主要是重症监护,继发癫痫、血压和颅内压管理。脑出血外科治疗则进退两难。小血肿患者不需要手术,大血肿昏迷患者手术效果不佳,所以脑血肿手术是针对GCS 6~12分而且病情继续恶化的患者群体(图8)。
2003年以前,脑血肿清除术的临床试验都是漏洞百出,千疮百孔,无法确定其结论。
理论上神经外科医师都认为清除血肿可能减少血液毒性,降低脑水肿和缺氧,预防血肿扩大,应该能减少患者的死亡率并改善神经功能。因此,美国每年做了大约7000例血肿清除术,但是临床试验不能证明手术有效。
理论很丰满,现实很骨感。
外科手术的原则是微创或“无创”,对脑出血患者,无创性清除血肿尤其重要。
最早开颅手术清除脑血肿的临床试验是英国的Wylie McKissock,Alan Richardson,Julien Taylor 1961年在Lancet上报道的(Primary Intracerebral Hemorrhage:a controlled trial of surgical and conservative treatment in unselected cases)。当时还没有CT,180例患者被分两组,比较内科治疗和手术效果,6个月后手术组死亡和残疾率80%,高于内科治疗组的66%。
第二项临床试验发表于30年后的1989年,只有52例患者,无明确结果。同年第三项临床试验纳入100例患者,立体定位内窥镜手术比较内科治疗,手术组好转率高,但差异无统计学意义。
一年后又一项小样本试验只纳入了17例患者,也无明确结论。1990年有一项小样本研究,纳入了127例患者,还是无可靠的结论。
美国的Mario Zuccarello(图9)1999年在Stroke上报道了20例患者,比较了内科治疗、开颅手术和立体定位微创手术三组患者,脑出血8.5 h内手术。因为样本小,也没有结果。
同时第七项试验发表于1998年,有34例患者,2001年又一项试验有11例患者(被中途叫停),2003年有一项71例患者的研究比较了内科和立体定位微创手术加阿替普酶,6个月后两组患者的死亡致残率都无差异。
光阴似箭,日月如梭。

图7 脑出血研究专家英国William Macewen(左)和美国Julian Hoff(右)
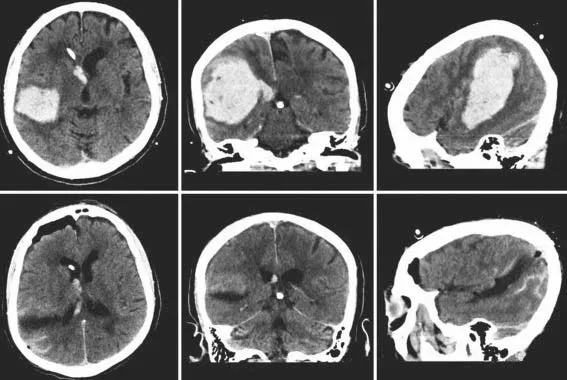
图8 常见适合脑血肿手术的患者影像学表现
2019年,美国夏威夷迎来了微创手术清除脑血肿的“最后”报告。美国的重症医学医师Daniel Hanley(图10)在国际卒中会议上公布了历时多年的研究——影像指导下的微创脑血肿清除手术——微创手术加阿替普酶清除脑血肿Ⅲ期临床试验(Minimally Invasive Surgery Plus rt-PA for ICH Evacuation Phase Ⅲ,MISTIE Ⅲ)结果(图11),研究显示微创手术对脑出血患者的预后并无改善。

图9 美国Mario Zuccarello
MISTIE Ⅲ试验包括78个中心,纳入了506例幕上脑出血患者,出血量30 mL以上,12~72 h内血肿中心插管然后注入阿替普酶,微创手术清除血肿,目标是减少血肿在15 mL以下。250例患者被分在MISTIE组,249例在内科治疗组。虽然手术减少了69%的血肿,但是只有50%多的患者血肿降到15 mL以下。一年后手术组与内科治疗组mRS<3分(好转)是45%vs41%,差异无统计学意义;7 d死亡率是1%vs4%,MISTIE组的死亡率显著较低。但是,如果手术把血肿量降低至15 mL以下时,患者的死亡率下降,功能显著改善(P<0.03)(非原始设计,只供参考)。血肿清除越多,患者情况越好。15 mL残血是阀值吗?MISTIE试验的结论是不推荐使用MISTIE微创手术。
至此,脑出血开颅手术试验(Surgical Trial in Lobar Intracerebral Haemorrhage,STICH)和MISTIE临床试验全部失败。
脑出血手术清除血肿的反复失败,像是三国演义的《长坂坡》:
“寒风透体夜已深,满天星斗起浮云;
英雄至此无限恨,不是愁人也断魂”。
千年万卷卒中史,三言两语茶后诗。
10年基础和临床试验,包括2013年4月完成的MISTIE Ⅱ试验,后续的MISTIE Ⅲ试验,最终还是失败了。Hanley的文章发表在2019年3月的Lancet杂志上,题目是“Efficacy and Safety of Minimally Invasive Surgery with Thrombolysis in Intracerebral Hemorrhage Evacuation(MISTIE):a Randomized,Controlled,Open-label,Blinded Endpoint Phase 3 Trial”。

图10 Daniel Hanley

图11 2019年2月Hanley在夏威夷国际卒中大会宣布MISTIE Ⅲ结果
历史常有巧合,2013年也是2月,也是卒中会议,也在夏威夷,也是Hanley报告了MISTIE Ⅱ的试验结果,结论是MISTIE操作安全,可能有效。2013年也见证了MISTIE Ⅲ的失败。
有意思的是,在MISTIE Ⅲ失败消息公布的几个月前,美国神经外科医师Christopher Kellner团队2018年8月在Stroke发表了一篇脑出血微创手术的Meta分析“Minimally Invasive Surgery for Intracerebral Hemorrhage:An Updated Meta-Analysis of Randomized Controlled Trials”,从15项临床试验共2152例患者中得出结论,微创手术相比内科治疗和开颅手术都更有效果,减少了死亡率和致残率。
历史在发展,技术在完善,理论上微创手术清除脑血肿应该有效,MISTIE Ⅲ降低血肿量在15 mL以下时提示有效。
“一霎时白茫茫满江雾露,顷刻间观不出在岸在舟”。
“革命尚未成功,同志仍需努力”。
MISTIE虽败犹荣。
从1883年英国神经外科先驱William Macewen在历史上第一次成功进行了脑出血后血肿清除术,到1978年瑞典神经外科医师Erik-Olof Backlund和Hans von Holst成功创立立体定位螺旋泵微创清除脑血肿的手术,到2000年后的MISTIE临床试验,历史前进了3个台阶,我们仍然坚信清除脑血肿可能会改善患者预后(图12)。
值得一提的是,Erik-Olof Backlund和Hans von Holst发明螺旋泵的文章发表的Surgical Neurology杂志,十几年来影响因子一直在1左右。日本神经外科医师Doi等人创造性使用尿激酶溶解血块帮助抽吸血肿的文章发表在Neurol Med Chir的增刊上,没有影响因子。
有谁敢说这两项原创研究没有真正的影响?
随后的清除脑血肿临床试验主要发表在NEJM和Lancet,试图验证这两项原创技术,当然结果与大多数临床试验一样是阴晴不定,昨是今非。
宋人苏轼在《书王定国所藏烟江叠嶂图》一诗中提到:“江山清空我尘土,虽有去路寻无缘”。
《三国志.魏志·司马朗传》也提到:“清除群秽,广举贤士”。
《诗经·小雅·北山》云:“溥天之下,莫非王土;率土之滨,莫非王臣;大夫不均,我从事独贤”。
先人的哲学告诉我们,清除脑血肿需要有缘分;清除脑血肿才能恢复颅内空间,保命防残;为清除脑血肿我们需要广举贤士,从事独贤。

图12 脑血肿微创清除术示意图
重庆医科大学第三附属医院神经科主任张云东教授(图13)认同脑出血历史的曲折发展观。“脑出血是一个上千年的话题”,张教授说:“近代医学表明,脑出血对生命的主要危害在于占位效应形成对局部和远隔部位的压迫,以及血液物质对脑组织的继发性毒性损害”。
因此,历史上脑出血主要的治疗思想始终围绕这两个方向进行。
张教授指出,医学干预的目标在于用最小附加损害使患者获得最大的收益。所以,当科技进步使得脑出血的微创治疗成为可能时,这一技术迅速应用于世界各地,成为当仁不让的首选。
微创手术,即清除血肿占位,又减少血液毒性,一箭双雕。
“能将一箭落双雕,万里胡尘当日销”。
但是,经过反复个例验证的微创手术在进行正规的脑出血临床试验后却失败了,真是令人诧异。
张教授认为,我们需要深思熟虑,微创手术这一选择对吗?个例成功之处在哪里?多中心试验存在哪些限制性条件?今后临床试验改进的方向又在何方?
广州中山医科大学第三附属医院神经内科主任陆正齐教授(图14)强调清除脑血肿,减低占位效应,可能会改善血肿周围的脑组织缺血带,一种与缺血性脑血管病类似的缺血半暗带。
陆教授说:“如果减少占位效应可以保护脑出血后血肿周围的半暗带,微创手术则属于神经保护性手术,应该改善患者的预后”。
陆教授团队近两年来对10例脑基底节区出血量>30 mL的患者开展微创手术血肿清除加血肿腔内注入阿替普酶24 h后,双管引流术(血肿腔加上对侧脑室置管)治疗。3个月mRS评分<2分的有7例,获得了显著疗效。
陆教授认为,脑出血后的炎症反应也影响预后,在微创手术时如果兼顾内科治疗,加用吡格列酮或罗格列酮减轻炎症反应,可能会有益于患者的恢复。
陆教授深悟脑出血治疗道路的艰辛和曲折,他认为虽然MISTIE试验不是阳性结果,但只要坚持,路就在脚下。
哈尔滨医科大学第一附属医院神经外科史怀璋教授(图15)认为,脑出血的规范治疗目前仍处于探索阶段,无论是手术还是内科治疗均存在争议。
史教授坚信手术清除血肿是治疗危重脑出血患者的有效手段。传统开颅清除血肿去骨瓣减压的方式尽管能够有效缓解脑组织肿胀问题,但手术时间长,患者损伤大。钻孔引流手术作为脑出血的一种治疗方式在临床取得了一定效果,但仍面临一些问题:对于临床出血时间短、血量多,有脑疝的患者,微创手术不能够有效地确切止血,同时也无法解决由于机械损伤及炎症因子刺激的脑组织肿胀问题。

图13 张云东教授

图14 陆正齐教授

图15 史怀璋教授
史教授期待内镜技术的兴起或许能够解决止血困难的问题,结合内减压清除血肿及坏死脑组织或许是将来的发展方向?
美国加州大学尔湾分校综合卒中和脑血管中心主任喻文贵教授认为,Dan Hanley有组织能力与毅力,但设想步骤太复杂,不适合现在的临床对照试验。脑出血是一种临床表现和预后相对难以预测的疾病。MISTIE Ⅲ试验中虽名为微创手术,但手术操作步骤多,放置引流导管后,每8 h注入阿替普酶,数据收集任务繁重。喻教授指出,在78个中心做双盲对照实验,质量控制非常困难。原设计是9个剂量阿替普酶或残余血量15 mL以下停药,但实际结果是平均治疗组患者得到4(2~6)个剂量阿替普酶,仅59%治疗组患者达到目标残余血量15 mL以下,因此最后得出阴性结果不足为奇。实际上,美国的神经外科住院医师非常辛苦,每8个小时按严格要求花1个多小时给患者输注阿替普酶难度其实很大。神经外科医师很难按美国国立卫生研究院(National Institutes of Health,NIH)课题设计的低工资去亲自做这类实验。
“东边日出西边雨,道是无晴却有晴”。
喻教授说,如能坚守质量,只选择神经外科与神经重症中心,风投资本赞助的一次性精简微创手术试验如脑出血早期微创清除(Early Minimally-invasive Removal of Intracerebral Hemorrhage,ENRICH)研究、Artemis对脑出血清除作用(Artemis in the Removal of Intracerebral Hemorrhage,MIND)研究或Apollo/Artemis微创内镜手术在脑出血患者中的应用(Minimally Invasive Endoscopic Surgical Treatment With Apollo/Artemis in Patients With Brain Hemorrhage,INVEST)研究更有希望成功。
这里顺便提一下,2019年4月上海市徐汇区中心医院神经外科孙树杰和南京大学金陵医院神经外科王汉东团队在World Neurosurg上报道了13例60岁以上恶性大脑中动脉脑梗死患者采用方体定向钻孔穿剌抽吸坏死脑组织的内减压手术,与微创手术清除脑血肿在理论和操作上异曲同工。研究中患者平均脑梗死体积在150 mL以上,发病72 h内抽吸,1个月内2例死亡(15%),6个月mRS<3分的有6例(53%)。2014年发表在NEJM上的恶性大脑中动脉脑梗死去骨瓣手术治疗(DEcompressive Surgery for the Treatment of malignant INfarction of the middle cerebral arterY Ⅱ,DESTINY Ⅱ)试验结果显示,60岁以上患者死亡率高达33%,6个月只有7%的患者预后好(mRS评分≤3分)。
将来的神经外科的脑出血治疗是否只会剩下两根管子,一个是血管内介入无创手术,一个是颅外插管微创手术?
俗话说,失败是成功之母。
Christopher Kellner认为现在尚有ENRICH(Sponsored by NICO公司),MIND(Sponsored by Penumbra公司)和INVEST(Sponsored by Penumbra)三项正在进行的临床试验,如果这些方法比MISTIE清除血肿更有效,我们仍有希望。
“春蚕到死丝方尽,蜡炬成灰泪始干”。
“预见”曙光,心有希望。
送给努力研究脑出血的各位学者们一首辛弃疾的《南乡子·登京口北固亭有怀》:
“何处望神州?满眼风光北固楼。
千古兴亡多少事?悠悠。不尽长江滚滚流。
年少万兜鍪,坐断东南战未休。
天下英雄谁敌手?曹刘。生子当如孙仲谋”。
