英国听力协会(The British Society of Audiology,BSA)使用探管传声器测试验证助听器的指南(2018)*/
2019-10-23冀飞编译
冀飞 编译
英国听力协会(The British Society of Audiology,BSA)成立于1967年,是目前欧洲最大的学习型听力学协会,2018年5月,BSA颁布了《使用探管传声器测试验证助听器的指南》。本指南是BSA和英国听力学会(British Academy of Audiology,BAA)2007年联合指南《利用真耳分析验证数字信号处理助听器的选配》的修订版,内容主要涉及通过探管传声器测试验证助听器的选配,强调听力师需将这些最佳验证策略融入到专业验配的决策中。
本指南的几个特色之处在于:①推荐使用“探管传声器测试”这一术语代替之前的“真耳分析”;②强调了通用处方公式的重要性;③提出了针对开放耳选配的测试和校准特点;④对助听器移频功能的验证;⑤提到了听言语可懂度指数。现将该指南编译如下,为国内同行提供参考。
1 探管传声器测试介绍
探管传声器测试用于验证助听设备的频响和其他性能,以确保助听设备设置得当,从而给患者提供最佳的增益和输出。在助听器验证(verification)软件中,听力师可以选择不同的处方公式,包括:NAL-NL2(国家声学实验室-非线性2)、DSL m(i/o)(理想感觉级多阶段输入/输出)和CAMEQ(剑桥响度均衡方法)。证据显示,尽可能按照处方公式目标值验配可提高佩戴者的舒适度,并显著提升其言语可懂度。此外,对于儿童来说,与目标良好匹配的验配确实可为其带来持续的可听度,这是保证患儿长远听力康复效果的重要因素;因此,验证助听器在个体患耳是否与目标放大匹配很重要。探管传声器测试用于验证助听设备在调整前和调整后与处方公式的匹配度,还可用于验证指向性、噪音抑制和移频技术等数字特性,是一种可靠且准确的方法。本指南推荐将探管传声器测试作为助听设备选配的起点,对探管传声器测试在成人和儿童验配中的应用进行介绍。
2 背景信息
2.1助听器验配的处方公式 处方公式可以分为两大类:通用公式(如NAL、DSL和CAMEQ等)和由不同助听设备厂家各自研发的专利公式。有研究显示厂家专利公式所提供的增益与通用公式差别较大,例如:NAL,此外,通用验证软件的目标值不包含厂家专利公式。考虑到循证医学,本指南推荐使用通用的处方公式,即:NAL-NL2或DSL v5.0、验证不同厂家的助听设备,若没有合理的临床原因,应避免改变有经验佩戴者的已有处方公式,因为改变现有声学特性可能会降低其言语识别能力。对于儿童,特别是重度和极重度听力损失患儿,英国聋儿协会(NDCS)2013年发布的指南建议待听力损失儿童转到成人服务机构时,再更改小龄患儿的处方公式,但这样的改变仍需更多证据支持。有些现代助听器的高级特性,例如:移频技术、降噪技术、指向性技术和无线传输技术等,同样可以利用探管传声器测试验证。
2.2探管传声器测试的允许误差 助听器真耳响应曲线应尽可能调至处方公式曲线的±5 dB内,另外,250 Hz至6 000 Hz范围内,实际曲线的斜率与目标曲线之差也应在±5 dB/倍频程内;若整体输出曲线形状或患者反馈与此明显相悖,听力师应判断是否保持增益在允许误差范围之外,并在报告单中注明其原因。
2.3探管麦克风测试信号的选择 现代的探管传声器测试可选用多种测试信号,不同的助听设备厂家也各自推荐不同类型的信号进行验证。本指南推荐使用预先录制的经过校准的调制言语信号,例如:国际言语测试声信号(ISTS)(BS EN 60118-15,GB/T 25102.15)或国际康复听力学管理委员会(ICRA)稳态噪声用于验证;目前最佳的信号是ISTS,因为可用于验证启动自适应特性的助听器效果。ISTS由欧洲听力仪器厂家协会开发并拥有版权,由阿拉伯语、英语、法语、德语、汉语普通话和西班牙语的女性发音人录制,录音被分成短片段并随机重新组合,具有100 Hz至16 kHz的带宽,与国际女性长时平均言语谱(ILTASS)偏差小于1 dB。本指南推荐的测试信号为最短持续时间10秒的ISTS信号;如果使用非言语信号(例如扫频音或复合噪声-调制言语噪声/言语加权噪声)作为测试信号,数字信号处理助听设备测得的增益可与基于实际言语的信号如ISTS差别较大。
2.4增益或响应 在探管传声器术语中,字母“G”特指增益(gain),“R”特指响应(response)。增益指某一测试中助听器输出声级减去输入声级(测试信号)的差值,单位为dB;响应指某一测试的整体输出声级,单位为dB SPL。REAR(真耳助听响应)是助听设备开启状态下在耳道中实际测得的绝对频率响应。REIG(真耳插入增益)是助听增益(REAG)减去耳道共振(真耳未助听增益,REUG),即:REIG=REAG-REUG。本指南主要讨论了REAR,此测试推荐用于成人和儿童的真耳和耦合腔测试。REIG在下文中亦有介绍。
3 设备准备及背景噪声
在使用设备前,应确保软件设置得当,特别是设置正确的测试信号类型和显示参数。受试者应远离周边声反射面,听力师和其他人应该与患者保持一定距离,确保声信号不会因反射而影响测试。
探管传声器测试应在安静房间进行,以防背景噪声影响测试结果。在全部测试频段内,测试信号至少高于本底噪声10 dB,例如,若测试信号强度为50 dB SPL,则背景噪声应不高于40 dB SPL。声场环境应使得测试信号声级可控制在预期测试信号级±3 dB内。
4 年度校准及结果记录
探管传声器测试设备应该遵循相关标准(BS EN 61669,GB/T 20242-2006 声学 助听器真耳声学特性的测量方法)每年进行全面的客观校准,更换配件后也应立即重新校准。
应在患者测试结果中记录关于设备、测试参数和助听器的全部数据,在测试软件中保存所有测试曲线,并注明测试过程中的任何噪声或与推荐的流程不符的地方。
5 验证助听设备设置的流程
5.1原位测试(in-situ measurement)或真耳测试(REM) REM直接记录助听器在患者耳道内的输出,是验证助听器验配效果的最直接的客观方法。
5.1.1探管校准 探管校准的目的是去除测试中探管的声学影响,应在每位患者测试前和更换探管后进行,借此可发现连接的探管是否损坏或连接不当。进行探管校准,要将探管的末端对准参考麦克风的中心位置,不能堵住麦克风或探管的末端。除非特殊要求,校准时应将带探管的探头面向扬声器且距离扬声器0.5 m放好;扬声器和麦克风之间不能有遮挡物(图1),最好将探头放置在患者耳部进行校准,确保探头位置稳定后,启动校准。
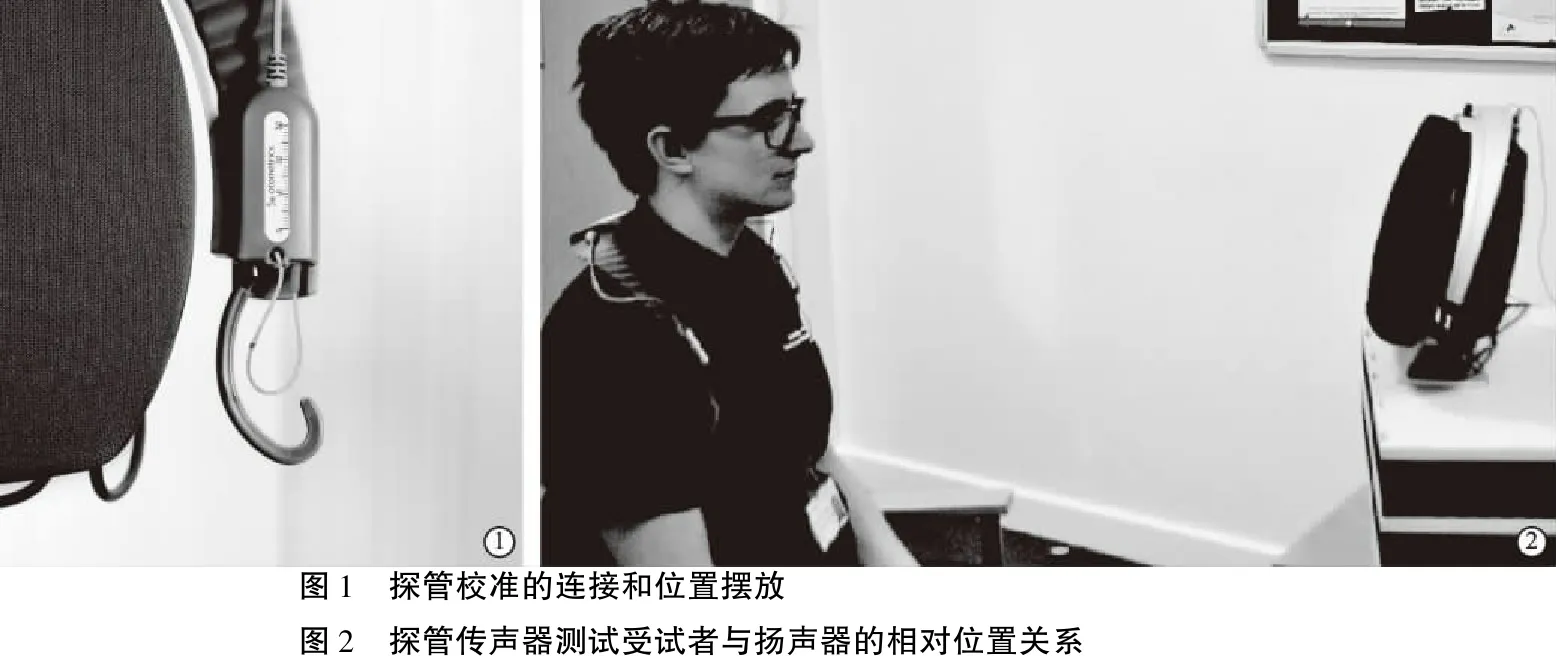
图1 探管校准的连接和位置摆放图2 探管传声器测试受试者与扬声器的相对位置关系
5.1.2系统校准 探管传声器测试系统配有一个麦克风来监控耳道口的测试信号声,称为参考麦克风。系统校准(称为修正的压力等效法,ANSI S3.46)通过将参考麦克风放置在患耳附近(且接近助听器的麦克风)进行,目的是保证参考麦克风位置上测试信号声级的稳定。根据助听设器的种类,可分别采用两种方法:①实时均衡修正声压法(modified pressure method with concurrent equalisation,MPMCE):MPMCE是指让患者面向扬声器,在其耳上进行持续的校准,利用参考麦克风自动调整信号强度级,实时弥补患者头位改变带来的影响,这种方法适用于除开放验配外的所有情况。②存储均衡修正声压法(modified pressure method with stored equalisation,MPMSE):在开放验配情况下,若使用MPMCE方法校准,则助听器的放大声可能会漏出到参考麦克风处,干扰测试结果,因此,此时应使用MPMSE法对开放验配进行校准。当患者助听设备戴好(静音)时,利用参考麦克风进行预先校准,将校准后的测试信号声级存储下来;后续测试使用存储的数据,而不是像MPMCE法那样使用探管传声器实时测得的数据。使用MPMSE法,患者头部/躯体的移位都会改变耳部的信号强度,此时都需要重新校准。
5.1.3患者准备 建议扬声器与患者的距离为80~100 cm,患者面向扬声器0°角(水平向和垂直向),扬声器与其耳部等高(图2)。现代助听器大都具有指向性模式,扬声器位置的改变可能会导致测试结果的变化,扬声器和参考麦克风应与周边反射面保持至少1米距离;验配中心应合理摆放测试设备和办公设备,保证0°垂直入射角,有早期证据说明稍高位的扬声器可能会好于稍低位的测试。测试前,听力师应向患者和/或监护人说明测试过程并取得知情同意。
5.1.4耳部检查 插入探管前一定要用电耳镜进行耳道检查,若患者自述有疼痛或耳道流水,不要放置探管。测试前最好清理耳道的耵聍。
5.1.5插入探管 为了防止感染,尽可能为每位患者甚至每侧耳使用全新的探管。放置探管的一般要求是在不碰触鼓膜的情况下,探管末端尽可能接近鼓膜平面;为准确测量高频声,探管末端与鼓膜距离应不超过5 mm;同时,为避免测试点不在由于声波在窄声孔传输到宽耳道时产生的变化范围内,探管末端至少超出助听器声音出口5 mm。调整好探管长度,可以用固定的插入深度标识在耳屏间切迹标记位置,大多数探管都有移动环用于标记探管插入深度。耳屏间切迹至鼓膜脐附近5 mm的平均距离是29 mm,男性在此基础上增加1.5 mm,女性减少1.5 mm。建议在决定探管插入深度时结合耳道检查,即时调整,以免插入过深而触碰鼓膜。总之,若探管末端刚好达到耳模出声孔,插入深度对3至4 kHz以下的频响影响较少,但若能多10 mm,高频响应会更加准确。研究显示,女性的探管插入深度在28 mm,结果会非常可靠。成人和儿童推荐的探管插入深度见表1,图3显示了放置探管前的深度预估以及放置后的位置。测试结束时,需小心取出探管,并再次用电耳镜检查外耳道。

表1 推荐的成人和儿童探管插入深度
注:0~6月龄婴儿插入探管的原则是探管末端超过耳模耳道端5 mm。
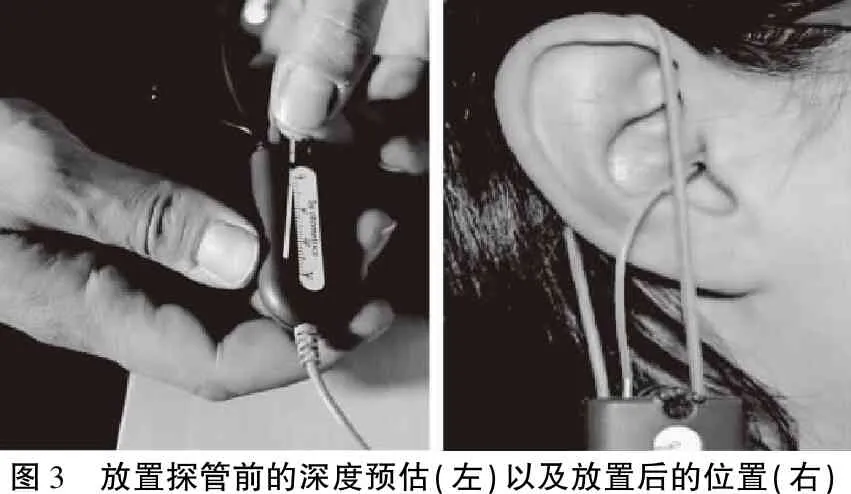
图3 放置探管前的深度预估(左)以及放置后的位置(右)
5.1.6真耳未助听增益(REUG)测试 REUG是指在耳道通畅情况下测得的耳道增益或共振(即自然放大),其共振峰会受到探管深度和耳道本身特性影响。REUR等于某一频率的REUG与输入声信号级之和;由于REUG是增益测试,曲线形状与测试信号类型无关,识别度更高,更推荐常规使用;通常,通过测得REUG,得到真耳插入增益(REIG)。NAL-NL2同时提供REIG和REAR的目标值,所以在使用NAL-NL2作为目标值时,可以进行REUG(DSL不需要)。REUG测试还可用于确认探管放置是否得当,若探管插入深度较好,REUG曲线的高频段(4 kHz至8 kHz间)会出现一个切迹,切迹最低点不应低于-5 dB;否则,最好重新调整探管插入深度。REUG的另一作用是联合真耳堵耳增益(REOG),预测堵耳效应,具体请见5.1.8。
进行REUG前,将探管放置在耳道内,使用65 dB SPL的ISTS或宽带声(如粉红噪声)作为测试信号。待响应稳定后做记录。如果曲线形状异常或响应提示探管堵塞应更换探管并重新校准(图4)。

图4 REUG测试的设备布局(左)以及正常的REUG曲线(右)
5.1.7真耳堵塞增益(REOG)测试 REOG用于测试助听器及其耦合套件(如耳模或耳塞)的堵耳情况,换言之,REOG显示选配的“开放”情况;同样可以帮助确认在耳模或耳塞放入后,探管位置是否因此产生变化。进行REOG前,将助听器的耳模或耳塞插入到耳道内,助听器呈静音或关机状态,使用与REUG相同的测试信号(图5)。
5.1.8开放耳选配验证 “开放耳”是指耳道未被堵塞,使得低频声(通常低于1 500 Hz)从耳内泄露出,从而降低堵耳效应;可以通过多种不同的方法来获得,包括具有较大或开放通气孔的套件或开放耳塞来实现。开放选配不应与细声管或耳道受话器(RIC)选配相混淆;使用通气孔的耳模亦可获得较低的堵耳感,同样,使用具有封闭耳塞的细声管或RIC助听器亦可带来较大的堵耳感。开放选配的REUG和REOG的差异不大,即:助听器的声学耦合套件较通畅(开放),校准时应选择MPMSE方法。以下方法用于确定是否开放选配:a.若REUG和REOG互呈镜像关系,或在1.5 kHz以上频响相差较大,应认为该选配是非开放选配,此时,使用MPMCE进行校准(图6 a)。b.若REUG和REOG接近或一致,被认为是开放选配;此时,使用MPMSE进行校准。若患者位置改变,重新校准(图6 b)。

图5 REOG测试的探管位置(左)以及REOG曲线(右)
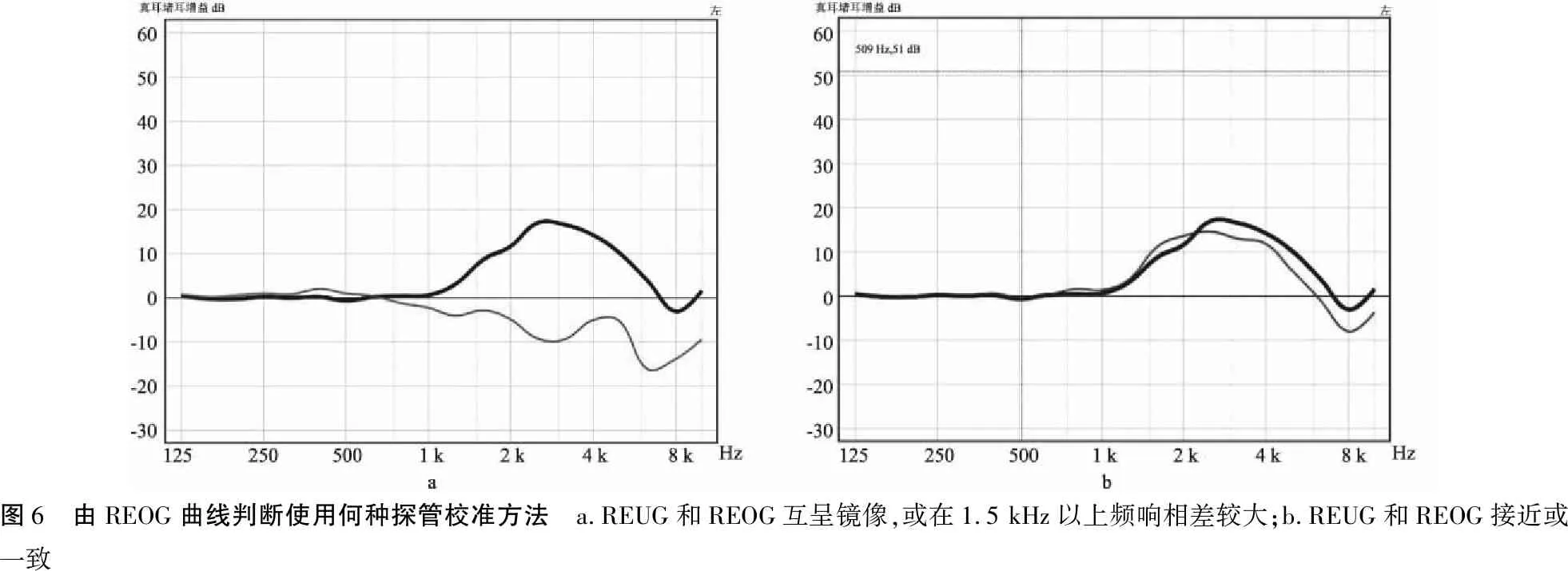
图6 由REOG曲线判断使用何种探管校准方法 a.REUG和REOG互呈镜像,或在1.5 kHz以上频响相差较大;b.REUG和REOG接近或一致
5.1.9真耳助听响应(REAR) 在进行REAR测试前,在探管传声器测试系统软件里选择好适合的处方公式(如:NAL-NL2或DSL v5.0)。另外,检查其他参数,如双侧/单侧选配、是否使用骨导阈值(传导性听力损失尤为重要)、性别、助听器佩戴经验和出生日期;压缩通道数目和压缩拐点也应与助听器厂家推荐的匹配。
由于REAR可快速且简单体现放大前后助听器动态范围和言语可听度的相互关系,本指南建议使用REAR为全年龄段人群进行探管传声器验证(包括NAL和DSL处方公式)。NAL公式提供REIG和REAG供选择,对于NAL公式,验证软件可以使用REAG目标值与输入测试信号相加得出REAR目标值;为获得准确的REIG目标值,还需要进行该耳的REUG测试。对于DSL公式,默认只提供REAR的目标值;REAR更好地显示声音在残余动态范围内分布及其与响度和患者听阈、预测或测得的不舒适阈的关系。而REIG虽然有效且准确,但无法让听力师预判放大声的可听度。
若为开放验配,请进行MPMSE校准,此时助听器静音或关闭。进行REAR测试前,将助听器取消静音或打开;除了移频功能,助听器的各项性能应处于日常工作状态。推荐按以下流程测试:①若助听器软件可以选择适应级别,请设置成最高级别;②选择中等强度(65 dB SPL)输入信号测试并记录;③比较实测与目标的REAR曲线。在助听器编程软件中调节增益,使之与目标值匹配,原则是保证250~6 000 Hz内的差值在±5 dB以内(图7a);④同时分别验证安静(50~55 dB SPL)和大声(80 dB SPL)是否与目标匹配,用以确认助听器现有压缩策略是否得当,以保证轻声言语可听度达标的同时响声放大后不引起患者不适。在助听器软件中调节增益,标准同样是250~6 000 Hz内的差值在±5 dB以内(图7b)。
若尝试所有调整后仍无法达到允许的误差范围,应查明原因,并考虑可用的助听策略,如:更换助听器或受话器/耳模、取代细声管选配/移频技术等。有的助听器调节大声的增益会影响轻声,此时只能匹配一个输入强度的目标值,这种情况下推荐65 dB的输入。
自从商用验证设备出现以来,REIR测试一直是首选测试方法,因为当时流行的处方公式使用增益目标值,且REIR与探管传声器技术出现以前流行的功能增益验证方法类似。自2000年以来,更新后的NAL公式(如:NA-NL1)将REAR作为目标值后,验证设备公司相继研发真耳言语测试信号(如:ISTS)来将耳道的NAL-NL1的长时平均言语谱(LTASS)声压级转化成验配界面的设置;所以REAR的应用逐渐变得广泛。
5.1.10最大输出声压级(MOSPL) MOSPL此前被称为真耳饱和响应(RESR),但MOSPL命名更为准确(ANSI最新版称之为REAR 85/REAR 90)。感音神经性听力损失的最大特征是听觉动态范围变窄,若助听器的最大输出设置过低就会降低佩戴者听言语声的动态范围;若设置过高,则会导致不舒适。MOSPL定义了助听器放大后的上限,并与患者的主观不舒适响度相关,MOSPL可用于验证两方面:①验证助听器对响声的输出不会超过患者实测的不舒适响度级(若可测);②验证助听器实际输出与目标的匹配度。
当前固定资产和无形资产管理程序比较健全,最大的缺陷在于资产的效益评估上。医院固定资产和无形资产采购完成后,对资产所带来的经济效益分析目前基本上处于空白的状态。固定资产管理信息系统应与医院PACS系统、HIS系统等进行衔接,获取固定资产开机率、使用频率、收入情况等信息,进行固定资产使用及收益情况的评价。为设备的采购提供可靠的依据,避免盲目投资造成国有资产浪费。
应采用足够高的信号级(如:85 dB SPL)进行原位MOSPL测试,测试信号应选择扫频啭音(tone sweep),优于宽带测试信号。因为啭音可以达到每个频率的理想峰测试强度(如:85 dB SPL),而宽频测试信号无法得到各个频带内的理想测试信号强度。宽频总和效应影响了整体信号叠加过程,这会低估助听器真实的输出强度。为保证患者安全,所有验证设备均内置控制机制,将输出信号声级限制在预设的安全限值以下(即不舒适响度级ULL-10 dB)。
对于病史提示异常响度不适的患者,可以进一步考虑使用耦合腔验证,例如,在真耳测试过程中,如果患者表现出不舒适,立即停止测试,调整助听器MPO并考虑采用不同方法进行重测。可在耦合腔中测试MOSPL,调整MPO后再在真耳上测试MOSPL;在使用推荐的85 dB SPL强度测试MOSPL之前,考虑先在较低强度测试。声刺激强度大时,听力师应该注意保护自己的听力,避免测试时高声强损害听力,可使用护听装置。如果患者可以接受真耳测试,可以从65 dB SPL逐渐增加强度,而不是直接从85 dB SPL开始。不可预期的响度不舒适可能和不舒适级测试欠妥有关[参考BSA对于不舒适响度级(ULL)的指南],提示需要进一步调节助听器的最大输出。
5.2耦合腔测试 婴幼儿以及复杂需求的患者,包括重度和极重度听力损失患者或学习障碍的人群,不适合进行探管传声器测试。此类情况下可使用“真耳耦合腔差值(RECD)+耦合腔验配(coupler-based fitting,CBF)”的方法。耦合腔测试降低了常规真耳测试患者的参与度,另外,亦可解决真耳测试时探管放置导致的声反馈现象(如:重度和极重度听力损失者,抑或大功率的耳内式助听器)。从严格意义上讲,耦合腔测试不能代替真耳测试,但却具有良好的重测信度和预测的准确性。所以,建议无法进行真耳测试时选择耦合腔测试。
5.2.1RECD测试 RECD是对于同一个测试声,真耳响应与耦合腔响应的差值。分别在患者耳内和耦合腔内播放同一宽带测试信号,得到某一频率范围内的频率响应的差值(以dB表示)。一旦得到RECD,即可在耦合腔内进行所有相关测试(如:助听增益计算),而无需患者一直参与。此外,RECD还可用于将听阈从dB HL转换成dB SPL,确保婴幼儿听力的准确预估,这是因为婴幼儿的耳道大小和形状使得其用于得到dB HL的校准因子(基准等效阈值声压级,RETSPLs)在实际上有别于成人。
RECD测试的一般流程如下:
①在验证软件中选择耦合腔模式或RECD模块。确认已选好适合的处方公式(如:DSL v5.0),并选择好对应的各项参数,如:换能器、通气孔、耦合腔、双侧/单侧和出生日期。
②进行探管校准(图1)和耳部检查(见6.1.3)。耦合腔测试中也要进行探管校准,以检查探管是否异常、各个探管的共振和变化。
③测试耦合腔的声压级。用类似耳背式助听器长度的声管,将探头的插入耳机端通过HA1型或HA2型适配器与2 cc耦合腔相连;关闭测试箱盖可排除外部噪声,以免影响测试结果。测试信号类型和强度通常由设备预设好(如:50 dB SPL言语加权复合噪声)。RECD准确度会受到耦合腔类型、声管长度以及传感器阻抗的影响;有些设备可提供之前测试的结果和保存的耦合腔响应值,但由于测试结果也会受到温度和气压的因素影响,故推荐每次都要重新测试耦合腔响应。可以使用个别的耦合腔目标响应作为参考值,以检查每日校准的耦合腔值是否异常。
④测试耳内声压级。将耳模与插入耳机塑料适配管相连,然后将探管连同耳模插入到耳道内(最好用耳模,若耳模不可用或不适合,亦可用泡沫耳塞)。探管放置原则应遵循5.1.5。有些听力师发现使用医用胶带或食品保鲜膜将探管与耳模捆绑比较有用,这种方法能确保探管不会因为患者突然运动而推的更深。测试耳内响应,软件自动计算真耳-耦合腔声压级曲线之差,即RECD。推荐双耳分别进行RECD测试。双耳可以使用相同的RECD软件设置值,除进行电耳镜检查外,最好也进行鼓室导抗图测试,以检查双耳中耳状态是否存在差异。

图7 REAR频率响应曲线 a.紫色、橘色和蓝色曲线分别为50 、65和80 dB SPL真耳助听响应结果,实线为实际值,虚线为目标值,阴影代表不同给声强度的测试强度范围;b.实际与目标的差值,应尽量在±5 dB以内

图8 客观听力阈值推算出来的纯音听阈使用dB eHL表示
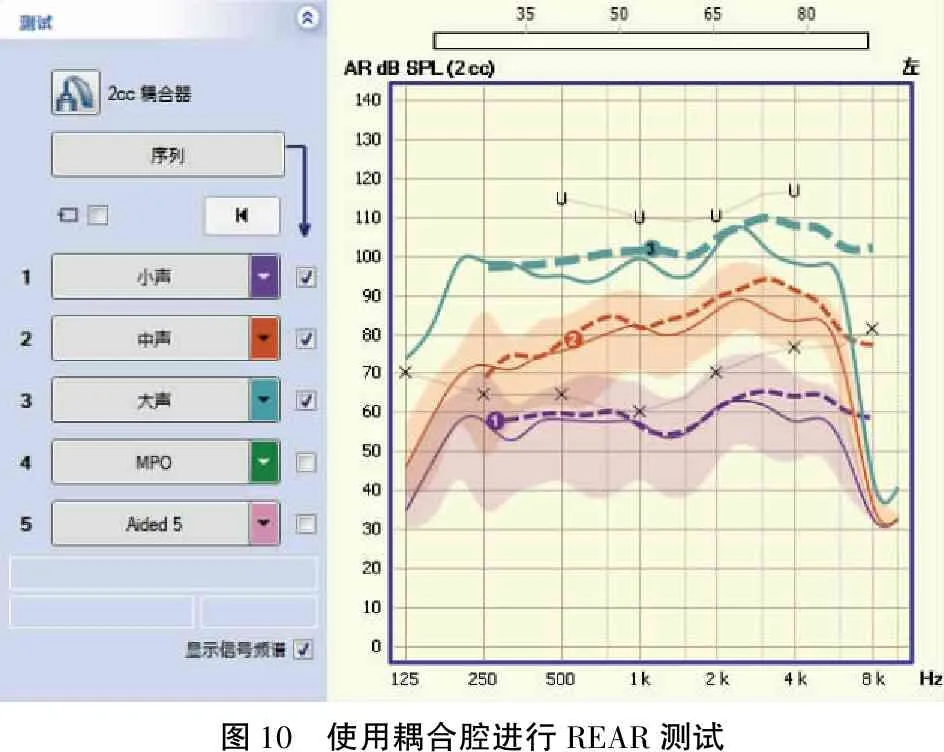
图10 使用耦合腔进行REAR测试
5.2.2使用RECD进行耦合腔的助听测试 在测试箱中,将助听器的前位麦克风面向扬声器0°角可获得重复性最佳的结果。另外,测试箱应当远离震动源,以防测试受到影响(图8)。在验证软件中选择好适合的处方公式和参数,选择耦合腔测试模式。软件可以使用预估的RECD,用于无法测得RECD的情况。另外,当采用听性脑干反应作为听力评估方法时,需要将单位从nHL(正常听力级)转到eHL(预估听力级)(图8)。应该使用BSA 2014年指南的转换参数。
助听器与耦合腔连接时有几点注意事项,重点是将测试箱参考麦克风和助听器麦克风对齐,从而避免测试误差。选对适合的耦合腔适配器,图9中从左至右分别为耳背式助听器、定制助听器和受话器耳道内置式助听器的耦合腔验证测试。对于连接耳模的耳背式助听器,应该选择HA2耦合腔;对于ITE、细声管和定制助听器选配,应该使用HA1适配器,并用黏胶与2 cc耦合腔连接。另外,对于HA1适配器,听力师应该注意,在使用黏胶用于连接设备和耦合腔时,可能会存在声泄露的情况。对于细声管助听器,可以通过粘胶来稳固探管或固定机身,达到减轻共振的作用。低频的高声强测试可能并不准确。
分别用ISTS测试信号验证中等声(65 dB SPL)、轻声(50~55 dB SPL)和响声(80 dB SPL)的增益。如果老款设备只有稳态噪声作为输入测试信号,测试前应该关闭助听器的噪声抑制和反馈抑制功能,并将助听器麦克风设置成全向性模式(图10)。

图9 使用RECD进行耦合腔的助听测试
对于儿童,将实际放大按照处方公式匹配与否作为衡量助听器选配是否得当会存在一些挑战,如果无法精确匹配各个输入强度的实际值,可考虑做出一些妥协。小龄儿童获取语言是从对轻声言语目标的精确匹配得来,此外,大声的匹配对于避免放大声超过不舒适阈尤为重要,此外还可以验证助听器的宽动态压缩范围算法。
5.2.3耦合腔输出声压级OSPL或RESR 在耦合腔中进行MOSPL测试,采用90 dB SPL的啭音扫频音测试,调节MPO,确保输出不超过不舒适响度级;注意,这种测试强度高于原位测试的测试信号。因为考虑到儿童的耳道更小,更容易产生过大声压级,这项测试非常重要。
5.3验证移频功能 探管传声器测试的目的是使助听器在某个频率的实际放大与目标放大匹配。涉及移频(frequency-lowering,FL)的放大最佳效果也应在FL满足处方公式后进行真耳助听响应测试得到。这点尤为重要,因为小龄儿童往往无法给出助听器效果的主观反馈,此外,由于缺乏语境经验,相对于成人,听力损失儿童在听取噪声下言语声时需要更佳的言语音质。FL也许对言语可懂度带来一些提升。
无论使用哪种FL技术,目的是确保较低强度的信号可听且可用,即不会对言语理解产生负面影响。为了避免由于较强FL设置产生的不必要的失真,建议尽可能使用较弱的FL设置,以最大程度保证宽频率范围的可听度。被“移动”的高频声信号将采用低频信号一样的放大方法(压缩和增益),所以,FL验证的第一步是在关闭FL下尽可能使得各个频率的增益按照目标匹配。
REAR测试可用于确定最大可听输出频率范围(maximum audible output frequency,MAOF)—65 dB SPL的助听响应峰值曲线和均值曲线分别与听阈曲线交叉点(如图11中蓝色竖线间的频率范围为MAOF)。
一旦尝试激活FL功能,需要验证来保证FL参数的最佳设置,即最大化可听度的同时失真最小,以提供可衡量的获益度。目前对于FL的选择和评估并没有金标准,换言之,听力师应该使用一系列测试以确保FL打开后有助可听度能提升。西安大略大学(UWO)的研究者们已经研发出校准的/s/和/sh/测试信号,在选择FL设置时当做测试信号。FL最佳设置应该将/s/移动到可听的范围内,同时保持与/sh/的频谱差异。市售大多数验证设备都有这些测试信号,用于确定FL最佳设置。下述步骤提供了基于目前数据的FL推荐测试原则:
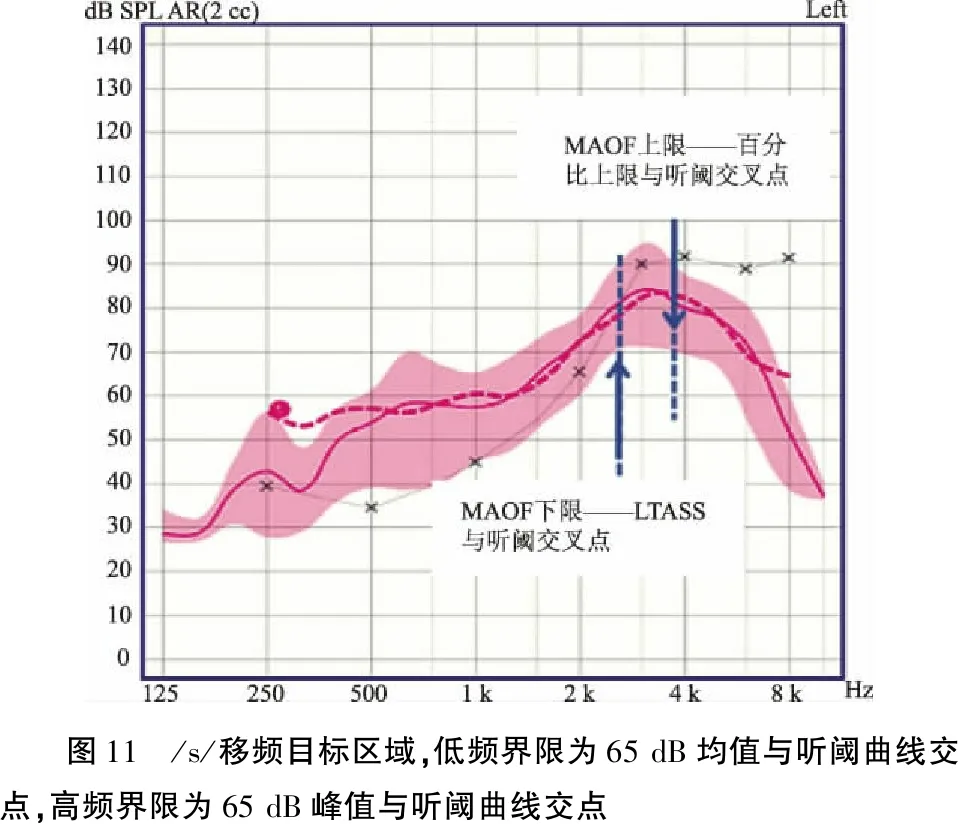
图11 /s/移频目标区域,低频界限为65 dB均值与听阈曲线交点,高频界限为65 dB峰值与听阈曲线交点

图12 关闭移频,验证ISTS

图13 调节移频参数,得到最佳设置 a.移频默认设置;b.移频初步调节;c.移频最佳设置;d.找到/s/与/sh/的平衡点
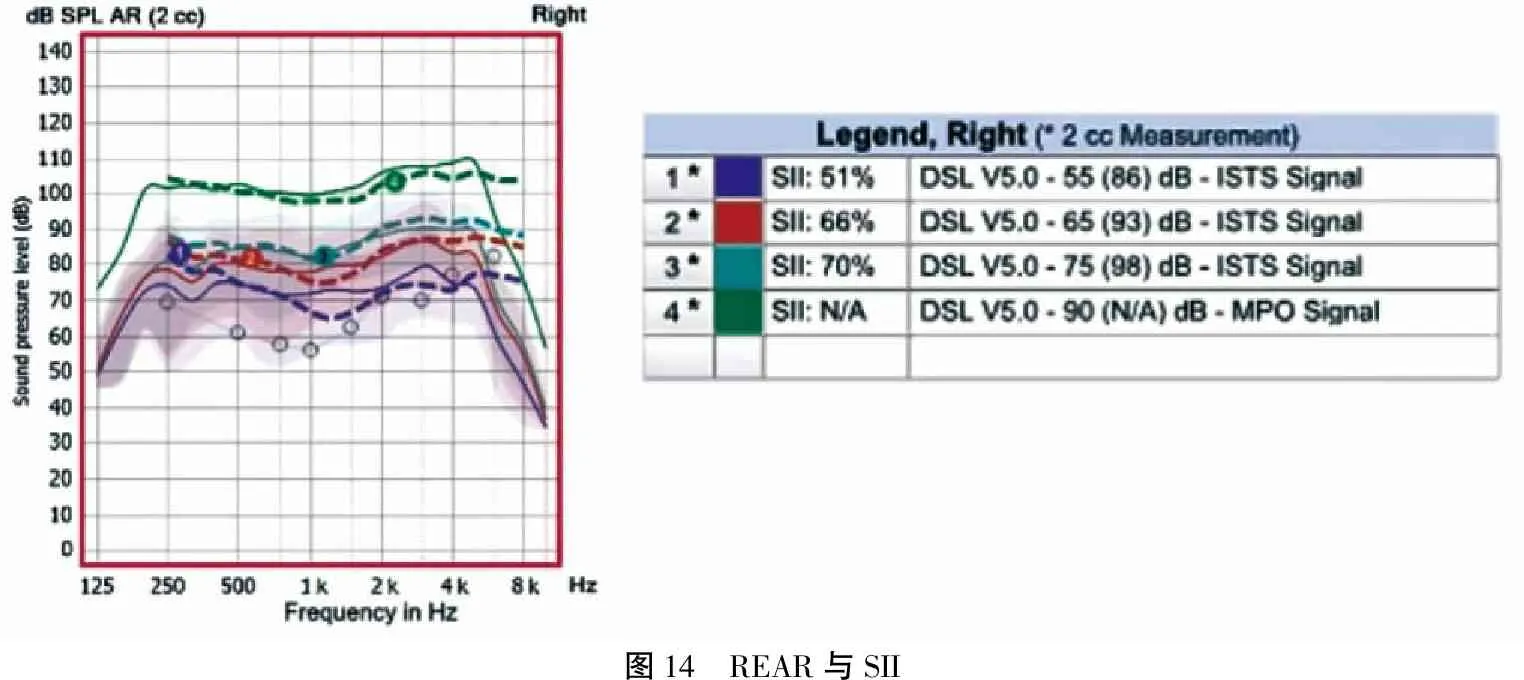
图14 REAR与SII
①关闭FL,进行常规助听器的65 dB SPL的ISTS测试信号的REAR验证(或利用RECD进行耦合腔有助响应测试)。给出测试声/s/,找到MAOF,决定FL是否打开,即,如果高频声不可听和/或低于处方目标值,那么FL应该打开(图12)。
②激活移频,调至最佳。这里的目的是使用最轻的移频设置来获得/s/的可听度。首先激活助听器的默认移频设置,测试65 dB SPL /s/的有助响应,确定是否信号的大部分处于可听范围内(即右肩处于LTASS的MAOF范围内)(图13a);复调移频强度,直到/s/可听(图13b),并在最弱程度时右肩落入MAOF范围内(图13c)。给出/sh/,调节移频强度,使得/sh/与/s/峰值和右肩相分隔,尽量在S可懂度与SH的分隔之间找到平衡点(图13d)。对于听力损失较重的患者,即使移频设置开到最大,可能也无法完全满足/s/可听,需结合临床经验与患者/家属的主观意愿。
6 有助于助听言语可懂度指数(aided speech intelligibility index,SII;ANSI S3.5-1997)和验配获益度
助听器其中一个最重要的效果是助听后的可听度,可以用助听言语可懂度指数来量化。SII是用数字化表示可听度的预估情况(值从0至1,0代表没有可听度,1代表可听度完整,有些设备也会用百分比表示,0.5即为50%)。它代表通过助听器的帮助,给患者带来可用言语的比例。传统上用行为测听来计算此值,但现代验证设备能够用电声角度计算SII(如图14所示)。
助听SII已被用于预估成人言语识别率,有一定的准确性。助听SII用于儿童人群更适合,因为这类人群所能量化的方法比较有限。和成人不同的是,在儿童中,SII可以因年龄不同而改变。
另一种方法是验配获益度(goodness of fit,GoF),具体可见MCHAS网站。GoF基于目标选配的紧密度、走型偏移以及整体增益情况。已有研究证实GoF与有经验的听力师的主观判断高度相关。
(摘译自:Jindal J,Hawkins AM,Murray M.Guidance on the verification of hearing devices using probe microphone.https://www.thebsa.org.uk/wpcontent/uploads/2018/05/REMS-2018.pdf)
