群组声刺激听性脑干反应在新生儿听力复筛中的应用价值
2019-10-23张燕梅宗亚静周蕊陈丽曾镇罡刘玉和
张燕梅 宗亚静 周蕊 陈丽 曾镇罡 刘玉和
我国现行的新生儿听力普遍筛查实行两阶段筛查模式,复筛未通过的婴幼儿3个月内进行听力诊断。新生儿听力筛查未通过给家长造成很大心理压力[1],尽早预测或诊断听力损失程度,既有助于婴幼儿的听力障碍得到及时干预,也有助于缓解家长的心理压力。特别是偏远地区的婴幼儿,若能及时获得重度、极重度听力损失相关信息,尽早接受诊断尤为重要,因为重度及以上听力损失的小儿接受干预的时间越早,听力康复效果越明显[2]。因此,在听力筛查阶段,采用何种技术及时获得听力筛查未通过婴幼儿的听力损失程度的相关信息值得研究。群组声刺激听性脑干反应(chained-stimuli auditory brainstem response,CsABR)是一种多个强度的刺激声逐步给声、一次测试结果呈现多个ABR波形、操作简单、短时间内可获得ABR阈值的技术[3]。本研究拟通过对接受听力复筛的婴幼儿在畸变产物耳声发射(DPOAE)和自动听性脑干反应(AABR)筛查的基础上进行CsABR测试,探讨CsABR在新生儿听力复筛中的应用价值。
1 资料与方法
1.1研究对象 2016年6月~2018年6月在北京大学第一医院耳鼻咽喉头颈外科接受听力复筛的婴幼儿295例,其中,女97例(32.9%),男198例(67.1%),测试日龄39~69天,中位日龄42天。
1.2听力复筛方法 所有测试在隔声屏蔽室内完成,室内噪声≤30 dB A,受试者处于安静或睡眠状态。在筛查型DPOAE和AABR筛查的基础上增加CsABR测试。
1.2.1DPOAE和AABR复筛 DPOAE测试仪器是丹麦MAICO-ERO.SCAN筛查仪,测试频率2、3、4、5 kHz,刺激声强度f2/f1为55/65 dB HL,4个频率至少3个信噪比达到6 dB为通过。AABR采用丹麦MAICO-MB11筛查仪,刺激声为CE-Chirp声,刺激速率93次/秒,刺激声强度35 dB nHL,设定一次测试时间最多180秒,BERAphone耳机电极对应皮肤位置(耳后乳突、前额、耳廓上方)涂抹导电膏,扣紧耳机,左右耳分开测试,结果自动判定通过与未通过。
1.2.2CsABR测试 采用BERAphone耳罩式耳机,测试设备同AABR,测试模式调整到time-step模块,刺激声为click声,每次6个强度从低到高、10 dB递增、5 ms间隔逐步给出,此6个强度依次完成刺激作为一个刺激单元(click packet),刺激时间共25 ms,停顿25 ms开始下一个刺激单元,每个单元刺激速率20次/秒(图1),重复2 400次,刺激声最大输出70 dB nHL,结果以连续波形图的模式呈现(图2),由经过ABR测试培训的听力师判断阈值并记录。阈值判断标准:灰色区最高峰定为波Ⅴ,非灰色区波形为参考基线,当波Ⅴ幅度大于左侧非反应区的波形幅度,则为有效反应,从高强度至低强度依次判断,以引出波Ⅴ的最低刺激声强度为阈值。阈值判断三原则:波Ⅴ的幅度随刺激强度下降而下降;低强度有反应时,则较高强度一定有反应;疏密波分开记录的两条波形波Ⅴ有重复性。听力复筛未通过耳采用20、30、40、50、60、70 dB nHL强度,听力筛查通过耳采用0、10、20、30、40、50 dB nHL强度。当阈值是40 dB nHL时,为便于与AABR的35 dB nHL作对比,加做5、15、25、35、45、55 dB nHL强度。
1.3听力诊断流程及判断标准 DPOAE和AABR任何一种检查一侧或双侧未通过的婴幼儿,3个月内均转诊到儿童听力诊断中心进行综合听力评估,并获得诊断型听性脑干反应(ABR)阈值及听力诊断结果。综合听力评估包括1 000 Hz声导抗、DPOAE、ABR、听性稳态反应(ASSR),必要时结合骨导ABR等检查。诊断型ABR采用丹麦国际听力的EP15听觉诱发电位记录仪,刺激速率19.1次/秒,叠加1 100次。
1.4统计学方法 采用SPSS19.0统计软件处理,使用t-检验分析DPOAE、AABR复筛未通过与通过新生儿CsABR阈值的差异,采用pearson相关分析CsABR阈值与诊断型ABR阈值的相关性。为便于统计,将CsABR阈值以及诊断型ABR阈值的赋值如下:阈值小于或等于30 dB nHL=0,阈值35~40 dB nHL=1,阈值45~50 dB nHL=2,阈值55~60 dB nHL=3,阈值65~70 dB nHL=4,阈值大于70 dB nHL=5。
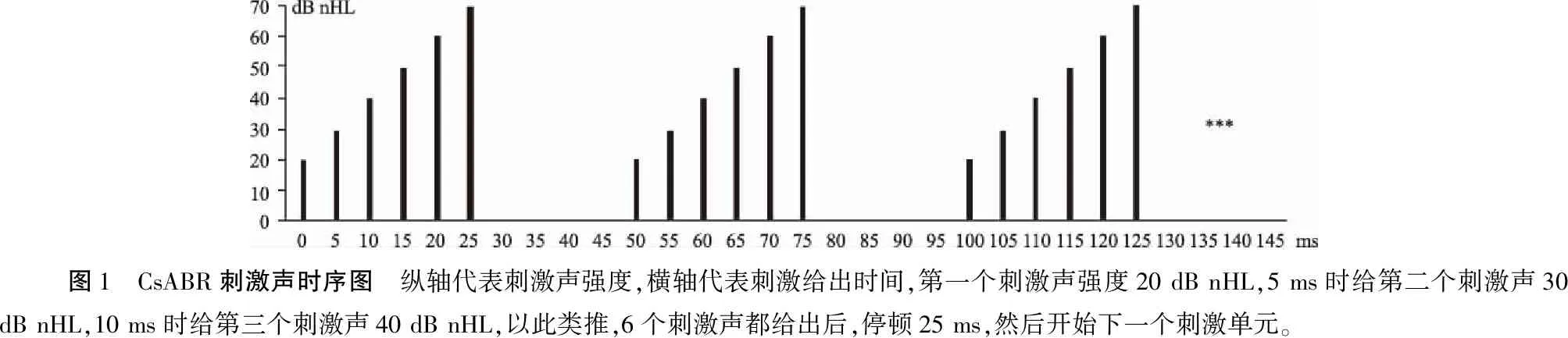
图1 CsABR刺激声时序图 纵轴代表刺激声强度,横轴代表刺激给出时间,第一个刺激声强度20 dB nHL,5 ms时给第二个刺激声30 dB nHL,10 ms时给第三个刺激声40 dB nHL,以此类推,6个刺激声都给出后,停顿25 ms,然后开始下一个刺激单元。
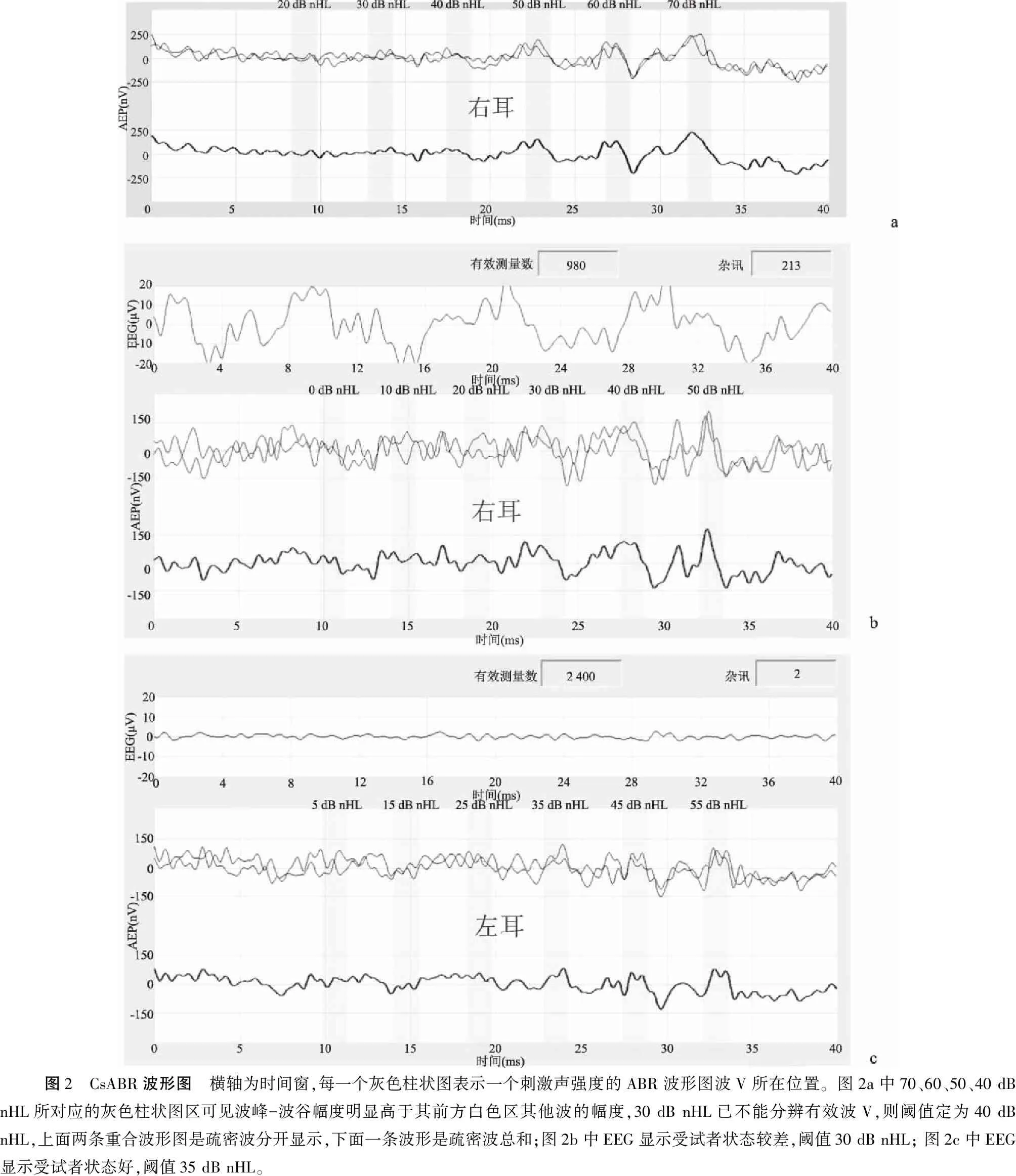
图2 CsABR波形图 横轴为时间窗,每一个灰色柱状图表示一个刺激声强度的ABR波形图波V所在位置。图2a中70、60、50、40 dB nHL所对应的灰色柱状图区可见波峰-波谷幅度明显高于其前方白色区其他波的幅度,30 dB nHL已不能分辨有效波V,则阈值定为40 dB nHL,上面两条重合波形图是疏密波分开显示,下面一条波形是疏密波总和;图2b中EEG显示受试者状态较差,阈值30 dB nHL; 图2c中EEG显示受试者状态好,阈值35 dB nHL。
2 结果
2.1CsABR测试时间 295例579耳完成CsABR阈值测试,获得一侧耳CsABR阈值的平均测试时间是2分钟,完成双侧阈值测试时间在5分钟之内。
2.2CsABR测试结果 295例579耳中,听力复筛通过与未通过婴幼儿的CsABR阈值分布见表1,可见,未通过DPOAE或AABR复筛的77耳中,68耳CsABR阈值>35 dB nHL,9耳CsABR阈值≤35 dB nHL(4耳≤30 dB nHL,5耳为35 dB nHL),这9耳DPOAE均未通过,其中8耳AABR通过;DPOAE筛查未通过与通过者之间CsABR阈值差异有显著统计学意义(t=12.227,P<0.001);AABR筛查未通过与通过者之间CsABR阈值差异有显著统计学意义(t=14.830,P<0.001),听力复筛未通过的婴幼儿CsABR阈值明显升高。
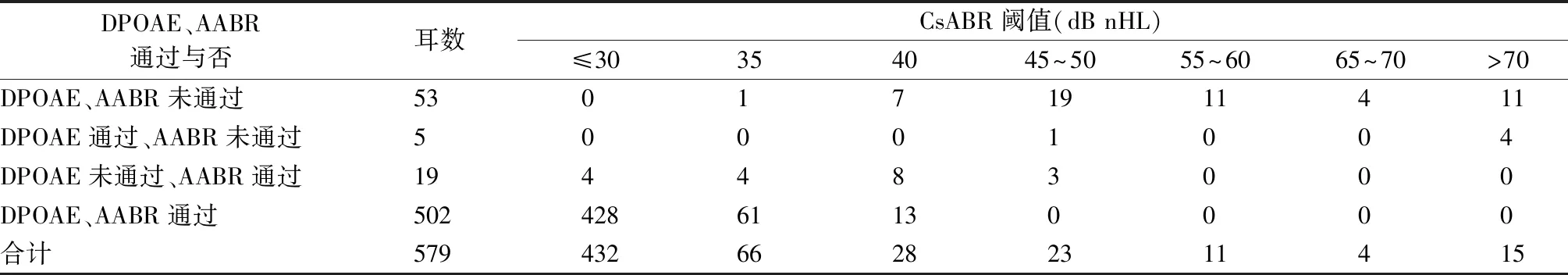
表1 295例(579耳)婴幼儿DPOAE及AABR听力复筛通过或未通过耳不同CsABR阈值的耳数分布(耳)
2.3CsABR测试的敏感性和特异性 39例(78耳)婴幼儿完成听力诊断,CsABR阈值与诊断型ABR阈值显著相关(rs=0.861,P<0.001)。以临床听力诊断结果(指综合诊断结果,而不是指诊断型ABR结果)作为标准,CsABR阈值大于30 dB nHL为异常,则CsABR的敏感性为95.7%(44/46),特异性为59.4%(19/32)(表2),其中CsABR阈值正常而诊断型ABR阈值异常的2 耳诊断为分泌性中耳炎。

表2 完成听力诊断的78耳中CsABR阈值>30及≤30 dB nHL耳听力诊断结果(耳)
2.4完成听力诊断的78耳CsABR阈值与诊断型ABR阈值比较 因CsABR测试最大输出为70 dB nHL,当阈值大于70 dB nHL时,不能获得准确阈值,故以70 dB nHL是否有反应将受试者分组分析,结果见表3,可见CsABR阈值大于70 dB nHL的13耳中,11耳(84.6%,11/13)诊断型ABR阈值>70 dB nHL,诊断为重度或极重度听力损失,另外2耳诊断为中度混合性听力损失。CsABR阈值小于等于70 dB nHL共65耳,1耳CsABR阈值50 dB nHL,其诊断型ABR阈值为100 dB nHL,ABR波形分化严重异常,诊断为听神经病,故未纳入统计;余64耳CsABR与诊断型ABR阈值不同差值耳数分布见表4,64耳CsABR与诊断型ABR阈值之差平均为5.5±8.9 dB,CsABR阈值高于诊断型ABR阈值,其中,32耳(50.0%,32/64)CsABR阈值与诊断型ABR阈值完全一致,51耳(79.7%,51/64)CsABR阈值与诊断型ABR阈值之差为0~10 dB;4耳CsABR阈值较诊断型ABR阈值低10 dB,均诊断为分泌性中耳炎;9耳CsABR阈值较诊断型ABR阈值高20~30 dB,其中4耳诊断为听力正常,4耳诊断为分泌性中耳炎,1耳诊断为轻度感音神经性听力损失。

表3 78耳中CsABR阈值与诊断型ABR阈值>70及≤70 dB nHL耳数分布(耳)

表4 CsABR阈值<70 dB nHL的64耳CsABR阈值与诊断型ABR阈值不同差值耳数分布
3 讨论
CsABR是听力筛查模式而非听力诊断模式,是快速获得新生儿、婴幼儿ABR阈值的一项技术。本研究CsABR测试采用BERAphone耳罩式耳机,无需电极片与电极线,不会因贴电极片而影响受试者状态[4],操作简单,容易携带,在安静的病房或检查室均可操作。早期研究显示CsABR测试单元刺激速率为8.8次/秒、7个强度逐步刺激,完成一次测试需8分钟[3];本研究采用改进型设备,单元刺激速率为20次/秒、6个强度逐步刺激,只需2分钟即可获得一组反应图形,随刺激强度下降,波V潜伏期延长,幅度降低,6个波形顺序排列,有助于测试人员判断阈值。一般经过培训的听力筛查人员都可以熟练掌握此项技术,在床旁快速获得新生儿及婴幼儿的ABR阈值。
本研究结果显示,不论是AABR还是DPOAE复筛未通过还是两项均未通过的婴幼儿,CsABR阈值均高于筛查通过者;未通过听力复筛的77耳中68耳CsABR阈值>35 dB nHL,9耳CsABR阈值≤35 dB nHL,而这9耳DPOAE均未通过,其中8耳AABR均通过,且CsABR与AABR采用同样的设备,受试儿测试状态基本一致,无需镇静剂辅助睡眠,说明CsABR与AABR一致性好。
回顾近几年国内关于新生儿听力筛查未通过转诊的数据,发现听力损失婴幼儿大约占转诊人数的一半,其中先天性重度与极重度听力损失者大约占转诊人数的1/6[5, 6]。本研究未通过听力筛查而进行听力学诊断的78耳中,46耳听力诊断异常,其中12耳(15.4%,12/78)ABR阈值超过70 dB nHL,与上述结果基本一致。文中结果显示,以临床诊断结果为标准,CsABR的敏感性为95.7%,特异性为59.4%,若排除分泌性中耳炎的影响,敏感性和特异性可能更高。有研究在新生儿听力筛查中将CsABR与OAE对比,认为CsABR不仅可以提供更具体的听力信息,还有很高的特异性(98.8%)[7]。提示与常用的AABR筛查对比,CsABR不仅有AABR反映听神经功能、不易受外中耳影响、特异性较好、操作方便等各种优点,还可以获得反映听力损失程度的阈值。
本研究中受试儿CsABR平均阈值比诊断型ABR阈值高约5.5 dB,51耳(79.7%)两者之差在0~10 dB范围内。分析两种ABR的测试参数,群组声每5 ms刺激一次,一个单元6个刺激强度,单元刺激速率20次/秒,相当于120次/秒的刺激速率,远高于诊断型ABR的激速率(19.1次/秒),刺激速率高,幅度下降,尽管每个强度叠加2 400次,高于诊断型ABR叠加次数1 100次,但过高的刺激速率依然会影响波V幅值[8],则其阈值可能升高。其次,有研究显示随着新生儿日龄增加,听觉系统发育等因素影响,ABR阈值降低[9],听力初筛不通过者3个月内转诊,诊断型ABR测试较复筛时(出生后42天)CsABR测试平均延迟1个半月,这也可能是诊断型ABR阈值偏低的原因。另外,在听力诊断阶段先清理外耳道耵聍、胎脂后再接受听力检查,且婴幼儿分泌性中耳炎有一定自愈性,都会使ABR阈值降低,这些因素均可能导致CsABR阈值(复筛时)较诊断型ABR阈值高。
早期研究显示,在成年人群中CsABR与诊断型ABR结果也有很好的一致性[3, 10], CsABR阈值可以预示诊断型ABR阈值,而ABR阈值是婴幼儿听力评估的主要依据,在筛查阶段CsABR阈值可以用于预估婴幼儿听力损失程度。本研究显示CsABR复筛与诊断型ABR一致性很好,与听力诊断结果一致性也很好。有研究通过远期观察发现,听力筛查未通过的婴幼儿中,轻度、中度听力损失者以分泌性中耳炎较多,转归良好,而重度、极重度听力损失者以感音神经性为主,远期结果较稳定[11, 12]。本研究结果显示CsABR复筛70 dB nHL无反应的婴幼儿,后期诊断以重度、极重度听力损失为主,这类小儿应及时转诊进行听力诊断和干预,以帮助其尽早获得有效听力。
新生儿听力筛查未通过的家长很关心小儿的实际听力,但是根据目前常规的筛查结果并不能及时获得小儿听力的具体信息,按照我国目前实施的听力筛查和诊断流程,需要等转诊到听力诊断中心诊断后才能获知听力损失程度、性质等。因此,对于急切想了解小儿听力损失程度的家长,以CsABR复筛测得的阈值有参考价值。基层地区、城乡结合部以及偏远落后地区,失访率高一直是影响新生儿听力普遍筛查质量的一个重要问题[6, 13~15]。一方面是家长没有认识到听力损失对小儿听力言语发展的重要性[13],另一方面家长不了解小儿听力损失程度的严重性而未引起重视。若听力筛查后告诉家长小儿听力损失的大致程度以及将来可能造成的后果,可以帮助家长提高认识,重视小儿听力,督促其及时转诊进行听力诊断。另外,新生儿重症监护室(NICU)新生儿虽然接受听力筛查,但听力筛查未通过者往往因其他疾病等原因限制,不能及时转诊或未得到重视, CsABR复筛可获得听力损失大致范围,为后续诊断和干预提供参考,儿科、儿童保健科就诊的婴幼儿,当怀疑听力受损时,可以在床边进行CsABR测试,以快速及时了解听力情况。
CsABR最低刺激声强度为0、10、20、30、40、50 dB nHL,此强度不易吵醒听力正常熟睡的小儿,NICU、儿科等初次听力测试时,建议采用此强度;当少数婴幼儿未获得有效反应时,应提高强度为20、30、40、50、60、70 dB nHL,至最大输出;对听力复筛未通过的小儿可以直接采用20、30、40、50、60、70 dB nHL刺激声。另外,一次CsABR测试时间比一次AABR测试时间长,且CsABR的结果依赖有经验的测试人员的主观判断,而AABR测试是仪器自动给出通过或未通过的结果[4],因新生儿听力初筛工作量大,所以不建议听力初筛中使用CsABR替代AABR,但条件允许或有需要的情况下,NICU病房、儿科保健、听力复筛中可以使用CsABR替代AABR,以快速获得更为详细的听力检测结果。
综上所述,CsABR操作简单、测试时间短,是新生儿听力筛查阶段快速获取ABR阈值的一种方法;可用于听力筛查未通过婴幼儿的快速听力评估,通过CsABR测试可以初步了解小儿大致的听力损失程度,督促家长及时转诊进行听力诊断;CsABR 70 dB nHL无反应的小儿应将听力诊断时间提前,以便更早接受干预;CsABR阈值40~70 dB nHL的小儿也应及时转诊进行听力诊断。
