限制性液体复苏在急性创伤后凝血病患者中的应用
2019-10-21舒畅徐进宇通信作者
舒畅,徐进宇(通信作者)
无锡市人民医院急诊中心 (江苏无锡 214000)
在急救工作中,创伤是常见的急危重症,主要由交通事故、机械损伤、坠落或摔伤等导致[1],其中有35%以上的急性创伤患者因伤后大量出血而死亡,居人类总病死率第2位[2],引发这种创伤后难控制性出血的主要原因是体内凝血功能紊乱,即急性创伤性凝血病(acute coagulopathy of trauma,ACoT)。ACoT是指人体受到严重创伤后体内出现凝血功能障碍,表现为难控制性出血、病理性及快速进展性出血,临床上以颅脑创伤、血胸、肝脾破裂、骨盆多发骨折、挤压伤、肢体撕脱伤等多见。ACoT引起的出血给医护人员在抢救中增加了难度,患者病死率也随之升高。有研究发现,ACoT占创伤后颅脑损伤的35%以上[3];有24%~38%的重度创伤患者在早期即已出现不同程度的ACoT[4]。ACoT是创伤急救难题,对患者的生存率有重要影响,应早诊断,及时识别和处理。随着对创伤后复苏研究的不断深入,患者的抢救成功率及预后得到明显改善。据无锡市人民医院的相关数据统计,近5年ACoT病死率呈下降趋势:21世纪前10年病死率为30%,近5年的病死率<15%。创伤后大量失血进行液体复苏是有效维持患者循环相对稳定,提高救治效果的重要抢救措施,从而避免大量失血对患者的影响。但大量输液易引起医源性容量前负荷,导致ACoT,影响预后效果。通过大量的国内外临床实践,有学者提出限制性液体复苏这一概念,即在进行外科止血前控制输液量使血压维持在较低水平,以减少大量补液所引起的并发症[5]。本研究探讨限制性液体复苏在ACoT患者中的应用效果。现报道如下。
1 资料与方法
1.1 一般资料
选取无锡市人民医院2018年6月至2019年1月救治的86例ACoT患者,根据治疗方式不同分为A组(27例)、B组(34例)、C组(25例)。A组男16例,女11例;平均年龄(35.49±7.39)岁。B组男20例,女14例;平均年龄(35.07±7.49)岁。C组男16例,女9例;平均年龄(35.59±7.50)岁。3组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:(1)年龄20~69岁;(2)创伤严重程度评分(ISS)≥16分;(3)受伤至入院时间≤24 h;(4)符合ACoT的诊断标准,即活化部分凝血活酶时间(APTT)>60 s,凝血酶原时间(PT)>18 s或国际标准化比值(INR)>1.5;(5)患者入选资料完整。
排除标准:(1)既往有严重疾病史患者;(2)既往有凝血功能障碍等相关疾病患者;(3)近半年内服用抗凝血药物、糖皮质激素、免疫抑制剂患者;(4)既往有精神病史患者。
1.2 治疗方法
患者入院后即建立静脉通道,补充血容量,完善相关实验检查,根据创伤的性质及部位不同准备相关手术治疗。
A组给予高渗盐液体复苏:静脉输注晶体及胶体液体,同时给予<500 ml的7.5%的氯化钠溶液扩容,使收缩压在短时间内升到100 mmHg(1 mmHg=0.133 kPa)。
B组给予限制性液体复苏:先快后慢,使平均动脉压(MAP)保持在50 ~ 60 mmHg,中心静脉压(CVP)>2.18 mmHg,收缩压保持在75 mmHg左右,然后保持适度的液体输注量并减慢补液、输血速度。
C组给予常规液体复苏:早期快速大量静脉补液直至收缩压 >100 mmHg。
1.3 临床评价
(1)比较3组6 h内、6~24 h的病死率及并发症发生率,并发症包括多器官功能障碍综合征(MODS)、弥散性血管内凝血(DIC)。(2)3组均于复苏后6 h采血检测血小板(PLT)、APTT、纤维蛋白原(Fib)、凝血酶时间(TT)、PT,并进行组间比较。
1.4 统计学处理
采用SPSS 17.0统计软件进行数据分析。计量资料以±s表示,多组间比较采用F检验,两组间比较采用t检验;计数资料以率表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 3组病死率及并发症发生率比较
A组、C组6 h内病死率均高于B组,差异有统计学意义(P<0.05);3组6~24 h病死率比较,差异无统计学意义(P>0.05);A组、C组并发症发生率均高于B组,差异有统计学意义(P<0.05); C组与A组病死率及并发症发生率比较,差异均无统计学意义(P>0.05)。见表1。
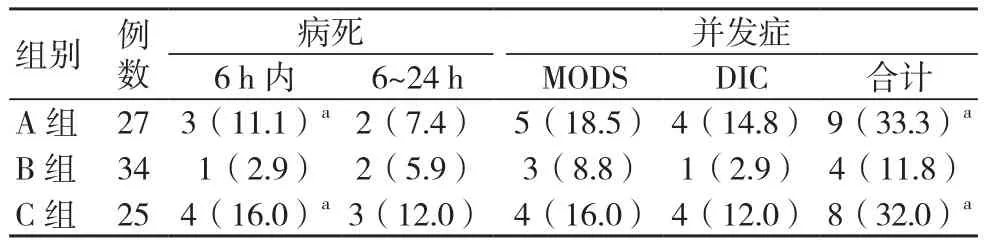
表1 3组病死率及并发症发生率比较[例(%)]
2.2 3组 PLT、APTT、Fib、TT、PT比较
B 组复苏后6 h PLT、APTT、Fib、TT、PT 均优于 C 组、A组,差异有统计学意义(P<0.05); A组与C组复苏后6 h PLT、APTT、Fib、TT、PT 比较,差异均无统计学意义(P>0.05)。见表2。
表2 3组 PLT、APTT、Fib、TT、PT 比较(±s)
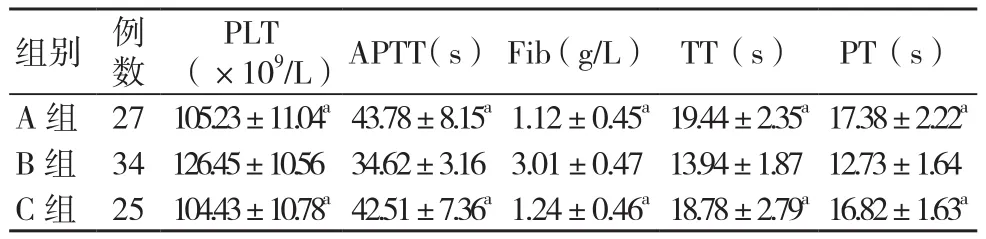
表2 3组 PLT、APTT、Fib、TT、PT 比较(±s)
注:与B组比较,aP<0.05
组别 例数PLT(×109/L)APTT(s) Fib(g/L) TT(s) PT(s)A 组 27 105.23±11.04a43.78±8.15a1.12±0.45a19.44±2.35a17.38±2.22a B 组 34126.45±10.5634.62±3.163.01±0.4713.94±1.8712.73±1.64 C 组 25 104.43±10.78a42.51±7.36a1.24±0.46a18.78±2.79a16.82±1.63a
3 讨论
ACoT是创伤患者救治中的难题。患者一旦发病,体内多个系统均受到影响。目前认为,组织系统及血管内皮损伤、创伤性休克、低体温、血小板功能紊乱、纤溶亢进、酸中毒等在ACoT发生、发展中起到重要作用[6],而严重的脏器损伤和失血造成的器官及组织低灌注被认为是ACoT的最关键因素[7-8],创伤患者出现失血性休克后,大量补液及输血的稀释作用加重了凝血功能的紊乱。Brohi等[9]定义ACoT为严重急性创伤患者入院时APTT、PT是正常值的1.5倍。
ACoT患者往往合并“非控制性休克”,常规院前液体复苏会使血管静脉压力增大,加速附着于血管壁血凝块的活动,造成凝血功能紊乱,不利于止血[10],并引起MODS、组织灌注损伤、DIC等,提高了病死率[11]。限制性液体复苏即采取先快后慢的补液方法,初期予以快速输液输血,待患者血压趋于平稳后减少补液量和减慢补液速度,既能促使输液量早期恢复,又不会因补液量增多出现并发症发生率及病死率的增高,促进凝血功能恢复。限制性液体复苏可改善组织器官血液灌注,使无氧代谢发生率下降,循环代谢功能改善,容量负荷减少,同时减少血压上升过快对已形成的血栓造成的破坏,减轻对血管功能的损伤[12],促进凝血功能指标的恢复,降低早期病死率,为后期进一步外科止血治疗争取了时间。本研究结果显示,A组、C组6 h内病死率均高于B组,差异有统计学意义(P<0.05);B组复苏后6 h PLT、APTT、Fib、TT、PT 均优于 C 组、A 组,差异有统计学意义(P<0.05)。
综上所述,限制性液体复苏能改善ACoT患者的凝血障碍,降低并发症发生率及病死率,从而改善患者预后。
