内镜黏膜下剥离术在广基的结直肠息肉治疗中的应用价值研究
2019-10-20曾华龙
曾华龙
(福建医科大学附属三明第一医院, 福建三明 365000)
广基的结直肠息肉是临床上多见的结肠息肉疾病中的一种,是一种粘膜上皮的局限性隆起产生的病变,也可从粘膜表面突出到肠腔的隆起性病变。临床观察及多项科研研究证实〔1-2〕,多数结肠癌是从肠道存在的息肉逐渐发展为结肠腺瘤,最后形成结肠癌或直肠癌。故早期诊断治疗广基的结肠息肉尤其重要。内镜黏膜下剥离术属于微创的结肠息肉治疗方法之一,近年来,被大量地广泛应用于结肠息肉的治疗中。与传统的内镜下切除相比,内镜黏膜下剥离术在治疗广基息肉上的效果更佳,尤其是治疗较大的广基息肉以及大肠类癌优势突出〔3〕。据此,本组研究选取了260例结肠息肉患者作为研究对象,分析内镜黏膜下剥离术治疗结肠息肉的临床价值。
1 资料与方法
1.1 一般资料
回顾性分析于2016年2月至2018年10月本院收治的260例广基的结肠息肉患者的临床资料,根据不同手术方法分为对照组和观察组。对照组138例,其中男76例,女62例;年龄59~85岁,平均年龄(70.32±8.52)岁。观察组122例,其中男72例,女50例;年龄60~89岁,平均年龄为(72.52±8.71)岁。两组患者均有便血、粘液便、下腹部疼痛、腹泻、便秘及其他大便习惯改变等临床症状。纳入标准:(1)所有患者均经实验室检查确诊为广基的结直肠息肉;(2)于术前接受凝血功能、心电图、胸片等相关检查,并在本院进行手术;(3)既往无重大手术、重大疾病病史;(4)无其他恶性疾病。排除标准:(1)影像资料、临床资料不全者;(2)合并肝肾功能异常者;(3)严重高血压、糖尿病、冠心病、感染性疾病者;(4)其他无法完整地配合检查及治疗的患者。
1.2 方法
对照组采用传统的内镜下切除治疗:器械准备:由日本Olympus公司提供电子肠镜(型号:Evis-Q290)。具体手术操作过程如下:在术前做好准备工作,确定病灶位置、深度。用10 mL注射器抽盐酸肾上腺素1支,再用0.9 %生理盐水稀释至10 mL 加入若干美兰或靓胭脂接上注射针并排空空气→将注射针从内镜活检孔进入->在内镜直视下对准息肉根部→出针刺入粘膜进行注射再用息肉切除器从内镜活检孔进入→在内镜直视下将息肉套紧→接上导联线进行电凝电切。 观察组采用内镜黏膜下剥离术治疗,器械准备:由日本Olympus公司提供电子肠镜(型号:Evis-Q290)。具体手术操作过程如下:在术前做好准备工作,确定病灶位置、深度。使用一次性注射针于病灶边缘外侧进行多点黏膜下注射,使病灶抬起,注射着色剂(甘油果糖+靛胭脂按1:1000比例配制),自口侧向肛侧注射,使病灶呈馒头状隆起,再使用针形刀在病灶外侧进行环周浅切开。后切开黏膜下层组织,分离病灶,利用重力从高到低洁净固有肌层,分离黏膜下层,游离大血管。使用一次性热活检钳电凝至发白,完整切除病灶。对创面进行热火检钳止血后,取出标本用大头针固定,送至病理实验室检查。
1.3 观察指标
(1)比较两组临床疗效。显效:临床症状完全缓解;有效:临床症状部分缓解;无效:临床症状无改善,术后可见复发率高达30%。总有效率=(显效+有效)/总例数×100%。(2)记录两组患者围手术期相关指标,包括:手术时长、肛门直肠恢复时间、胃肠道恢复时间,并对相关数据进行比较,统计术后并发生症发生情况(术后延迟出血、穿孔等)。(3)对两组患者进行为期1年的随访,记录1年内两组患者的复发情况。
1.4 统计学分析
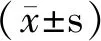
2 结果
2.1 两组临床疗效比较
观察组122例患者经过内镜黏膜下剥离术治疗后,显效78例(63.93%),有效41例(33.61%),无效3例(2.46%);对照组138例患者经传统内镜下息肉切除术治疗后,显效69例(50.00%),有效49例(35.51%),无效20例(14.49%)。观察组患者总有效率97.54%(119/122)显著高于对照组患者治疗后总有效率85.51%(118/138)(χ2=5.434,P=0.020)。
2.2 两组患者的围手术期指标比较
观察组患者手术时长、肛门直肠恢复时间、胃肠道恢复时间均显著短于对照组(P<0.05)。详见表1。

表1 两组患者围手术期指标比较
2.3 两组患者术后并发症及复发情况比较
观察组并发症发生4.92%、复发率4.92%明显低于对照组患者术后并发症发生率12.32%、复发率10.87%(P<0.05)。详见表2。

表2 两组患者术后并发症及复发情况比较〔n (%)〕
3 讨论
据相关研究表明,结直肠息肉大小与癌变发生有着极为密切的联系〔4〕。结肠息肉的发病机制目前仍不明确,可能与病毒感染、年龄、家族遗传、不良生活习惯等因素有关。常见的临床症状表现为排便次数增多或减少、粪便不成形或干结、粘液便、间断性便血或大便表面带血等排便习惯的改变;少数患者可有腹部闷胀不适,隐痛或腹痛症状。广基结肠息肉是指直达大于2 cm的息肉,所以广基结肠患者有较高癌变率,临床治疗存在一定难度。以往临床对广基结肠患者采用主要采用传统内镜下切除术治疗,但使用该方法治疗后,因存在术后并发症多、息肉切除率低等一系列问题,导致治疗效果并不理想,如何提高治疗疗效,高效率切除息肉成为临床治疗广基结肠息肉患者的一大难题。
内镜黏膜下剥离术是一种近年来逐渐兴起的微创治疗技术,广泛用于临床上息肉的切除。它具有手术创伤小、术后恢复快、息肉完整切除率高等优点。本文研究结果显示,观察组患者总有效率显著高于对照组,观察组患者手术时长、肛门直肠恢复时间、胃肠道恢复时间均显著短于对照组(P<0.05)。这一研究结果与李染〔5〕等学者在“内镜黏膜下剥离术治疗直径≥2.5 cm结直肠息肉567例疗效分析”一文中研究结果相似。本文研究中,观察组并发症发生4.92%、复发率4.92%明显低于对照组患者术后并发症发生率12.32%、复发率10.87%(P<0.05)。可见内镜黏膜下剥离术可显著降低术后并发症发生率,降低复发率,但仍存在穿孔、术后出血等并发症发生的可能。分析其原因:内镜黏膜下剥离术创伤小,有效减少腹腔内各组织的损伤,减少并发生的发生率;可一次性完整切除病变组织,避免病灶残留,有效防止传统内镜下切除术术后复发率高的弊端;同时可提供完整病变标本,以助于病理诊断,具有较高的临床治疗疗效。有学者认为〔6-7〕,内镜黏膜下剥离术术后精确度高,具有一定的技术性,受息肉形态、大小、手术医师的技术等多方面影响,无法完全阻止并发症的发生。因此,手术医师在术前需做好充分准备工作,术中严格按相关操作流程进行手术,密切观察患者各项生命体征,若发现出血及时采取对症处理措施。
综上所述,对广基结直肠息肉患者予以内镜黏膜下剥离术治疗,具有较好的临床疗效,并明显缩短了手术时间、肛门直肠恢复时间及胃肠道恢复时间,显著降低术后并发症发生率及复发率。
