肺结核及肺外结核患者外周血T淋巴细胞亚群的变化及其临床意义
2019-10-17何畏陈晴黄涛黄晓秋吴桂辉
何畏 陈晴 黄涛 黄晓秋 吴桂辉
肺外结核在国际上定义为发生在肺实质以外其他组织或器官的结核[1],国内2017年最新标准定义其为发生在肺组织、气管、支气管和胸膜以外器官的结核[2]。近年来,肺外结核在结核病中的占比越来越大[3-5],2017年全球新发及复发肺外结核患者占新发肺结核患者数的14%[1],且由于肺外结核诊断相对困难[6],故更易漏诊、延迟诊断及治疗,导致死亡率升高。然而,目前肺外结核的发病机制尚不明确,可能与肺结核(pulmonary tuberculosis,PTB)不同[7]。既往研究报道,在结核病并发HIV感染的患者中,当CD4低于100个/μl时,肺外结核的发生率更高,原因可能与T细胞介导的免疫应答遭到破坏相关[8-9];儿童可能因为免疫系统未发育完善,更易发生肺外结核[10-11]。以上研究提示肺外结核的发病机制与T细胞介导的免疫应答存在一定关联。此外,25%的肺结核患者并发肺外结核[12],在此类患者中,免疫系统无法将结核分枝杆菌限制在肺内而造成肺外播散,其中的机制也尚不明确[13],故将肺结核并发肺外结核与单纯肺结核患者进行比较可能更有助于探索结核分枝杆菌肺外播散与免疫系统的关系。
本研究探讨了单纯肺结核、肺结核并发肺外结核及单纯肺外结核患者外周血CD3+、CD4+、CD8+T淋巴细胞亚群及CD4+/CD8+比值的变化,尝试寻找肺外结核与T细胞介导的免疫应答之间的关联,为了解肺外结核的发生机制提供一定理论依据。
对象和方法
一、研究对象
1.一般情况:选取2017年11月至2019年1月在成都市公共卫生临床医疗中心结核病区住院的147例患者,其中包括63例肺结核,60例肺结核并发肺外结核患者和24例肺外结核患者,年龄范围14~82岁,各组年龄、性别差异均无统计学意义(H值和χ2值分别为0.790和0.604,P值均>0.05)。在60例肺结核并发肺外结核患者中,最常见的是腹盆腔结核(48.3%),其次是结核性心包炎(36.7%)、骨关节结核(13.3%)及结核性脑膜炎(13.3%);在24例肺外结核患者中,腹盆腔结核仍最常见(50.0%),其次为泌尿生殖结核(25.0%)及骨关节结核(25.0%),具体见表1。
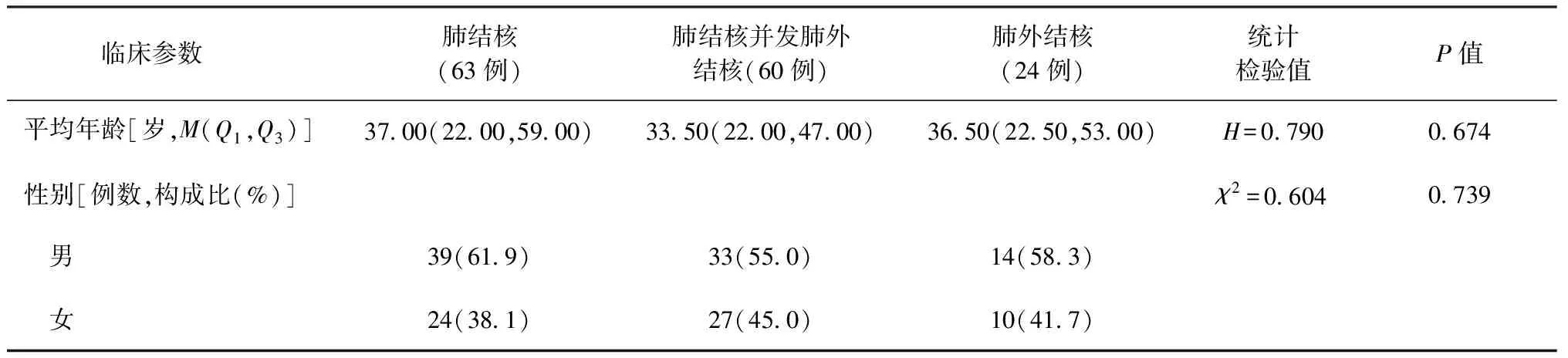
表1 147例肺结核、肺结核并发肺外结核、肺外结核患者的临床特征
2.诊断标准:肺结核诊断参考2017年《中华人民共和国卫生行业标准(肺结核诊断)》。本研究初治患者纳入标准:从未因结核病应用过抗结核药物治疗的患者;本研究复治患者纳入标准:符合下列情况之一:因结核病不合理或不规则用抗结核药物治疗≥1个月的患者、初治失败和首次复发患者。肺外结核诊断标准按照2017年《中华人民共和国卫生行业标准(结核病分类)》定义,即结核病变发生在肺以外的器官和部位,如淋巴结(除外胸内淋巴结)、骨、关节、泌尿生殖系统、消化道系统、中枢神经系统等部位,肺外结核的诊断标准参照肺结核诊断标准。
3.排除标准:(1)并发糖尿病、免疫系统相关疾病、肿瘤、营养不良以及服用免疫抑制药物的患者;(2)HIV感染、病毒性肝炎患者;(3)其他肺内及肺外感染、慢性阻塞性肺气肿、哮喘、支气管扩张患者;(4)孕妇或哺乳期妇女;(5)痰培养结果为非结核分枝杆菌的患者。
4.分组:根据诊断将患者分为肺结核组、肺结核并发肺外结核组和肺外结核组。
二、方法
1.标本采集:所有患者均于入院第二天清晨空腹时采集外周静脉血1~3 ml于乙二胺四乙酸(ethylenediaminetetraacetic acid,EDTA)抗凝管中,运输过程中保持温度在20~25 ℃,24 h内完成检测。
2.试剂与仪器:流式细胞仪(美国贝克曼公司,Cytomics FC 500 MCL型号)及配套的四色淋巴细胞亚群检测试剂盒(美国贝克曼公司,CD45-FITC/CD4-RD1/CD8-ECD/CD3-PC5)。
3.检测方法:用已知总数的荧光微球(Beads)作为标准内参加入血中,再加入相应的荧光抗体,使用流式细胞仪中的获取和分析软件,计算出外周血T淋巴细胞亚群的绝对计数,即细胞(/μl)=(获取细胞数×Beads总量)/Beads获取数。具体操作步骤:吸取5 μl 四色试剂加入上样管底部;准确吸取50 μl均匀混合的抗凝全血加于试管底部;室温(20~25 ℃)避光孵育15 min;加入500 μl的溶血素,室温(20~25 ℃)避光孵育15 min;加入500 μl生理盐水,室温(20~25 ℃)避光孵育5 min,加入50 μl荧光微球充分混匀,2 h内上流式细胞仪检测,采用流式细胞仪的CXP软件,使用获取软件获取样本数据,运行潜在语义分析(latent semantic analysis, LSA)算法进行分析,可得出CD3+、CD4+、CD8+T淋巴细胞的绝对计数及CD4+/CD8+比值(T淋巴细胞绝对计数的正常值范围:CD3+:770~2041个/μl;CD4+:414~1123个/μl;CD8+:238~874个/μl)。
4.临床资料收集方法:收集入选患者的人口学特征、治疗史(初/复治)、肺外结核情况、外周血T淋巴细胞亚群(CD3+、CD4+、CD8+T淋巴细胞计数及CD4+/CD8+比值)检测结果等,所有患者血液检测结果均采用入院时首次检查结果。
三、统计学处理

结 果
肺结核、肺结核并发肺外结核、肺外结核患者T淋巴细胞亚群分布见表2。3组患者的CD3+、CD4+T淋巴细胞计数差异有统计学意义,其中肺结核并发肺外结核患者外周血CD3+、CD4+T细胞计数低于肺结核患者(图1),差异均有统计学意义(Z=-2.507,P=0.012;Z=-2.431,P=0.015);肺结核并发肺外结核患者CD8+T细胞计数及CD4+/CD8+比值也较肺结核患者降低,但差异无统计学意义(Z=-1.892,P=0.058;Z=-0.546,P=0.585);肺外结核患者外周血CD3+、CD4+T细胞计数低于肺结核患者(图1),差异有统计学意义(Z=-2.089,P=0.037;Z=-2.460,P=0.014)。单纯肺外结核患者外周血的CD8+T细胞计数及CD4+/CD8+T细胞比值与单纯肺结核患者差异无统计学意义(Z=-1.315,P=0.188;Z=-1.429,P=0.153)。
讨 论
结核病的发生与免疫系统应答紊乱密切相关,在机体感染结核分枝杆菌时,机体的保护性免疫应答以T细胞介导的特异性细胞免疫为主。CD3分子可在所有成熟T细胞上表达,与T细胞受体(T cell recepter,TCR)形成TCR-CD3复合体,通过转导TCR识别抗原所产生的活化信号激活T细胞。CD4和CD8主要表达于不同成熟T细胞,也可辅助TCR识别抗原及参与活化信号的转导。其中,初始CD4+T细胞为辅助性T淋巴细胞(Th)0细胞,可分化为Th1、Th2、Th9、Th17、Th22、Tfh等细胞,Th1细胞主要分泌IFN-γ、TNF-α、IL-2等细胞因子,介导的免疫应答在结核分枝杆菌感染中起关键作用[14-16];CD8+T细胞可产生CTL及分泌IFN-γ和TNF-α,在结核保护免疫应答中也起到一定作用[17-18]。
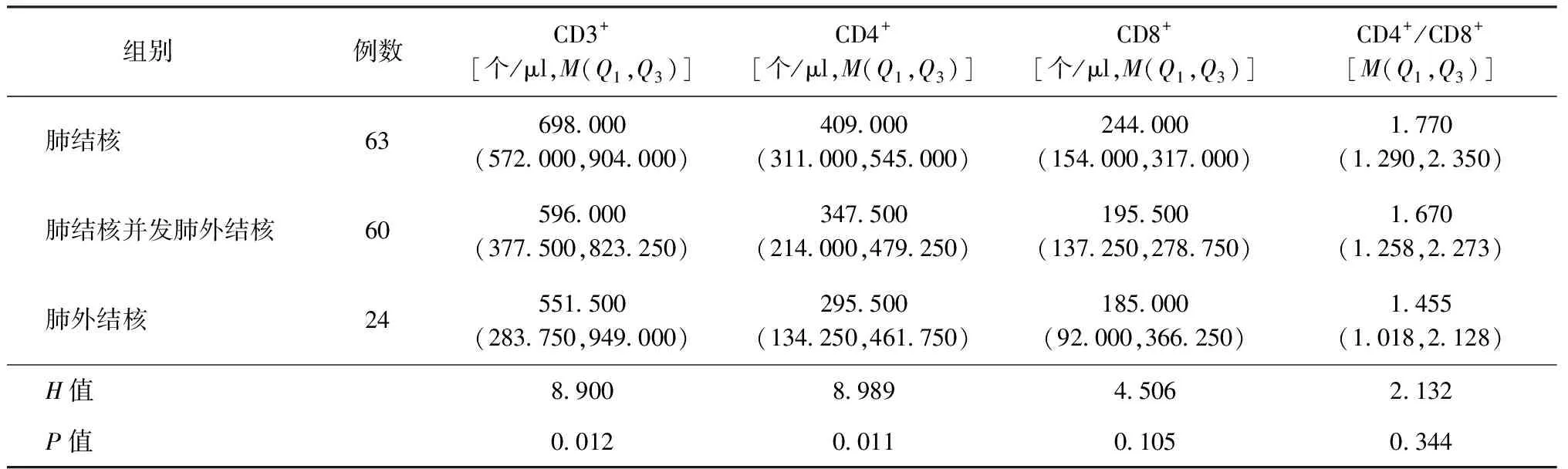
表2 三组患者CD3+、CD4+、CD8+ T淋巴细胞计数和CD4+/CD8+比值的分布情况

图1 肺结核、肺结核并发肺外结核、肺外结核患者CD3+、CD4+、CD8+ T 淋巴细胞亚群和CD4+/CD8+比值的分布情况(PTB组:肺结核组;PTB并发EPTB组:肺结核并发肺外结核组;EPTB组:肺外结核组)
本研究发现肺结核并发肺外结核组、单纯肺外结核组的CD8+T淋巴细胞与三组患者的CD3+、CD4+T淋巴细胞计数均较正常值降低。肺外结核患者外周血CD3+、CD4+T淋巴细胞较肺结核患者更低,提示T淋巴细胞介导的细胞免疫应答可能与肺外结核的发生相关,本研究还观察到CD3+、CD4+T淋巴细胞计数和CD4+/CD8+比值的均数从肺结核到并发肺外结核再到肺外结核组呈递减趋势,同时未观察到CD8+T淋巴细胞的明显变化。国外多个文献报道,在肺结核并发HIV感染的患者中,CD4+T淋巴细胞计数越低,肺外结核的发生率越高[8-9];未感染HIV既往有肺外结核病史的患者外周血CD4+T淋巴细胞较有肺结核病史或结核分枝杆菌潜伏性感染者要低[19],以上研究结论与本研究结果类似。此外,有研究报道17例活动性结核性葡萄膜炎患者的外周血CD4+调节性T细胞(regulatory T cells, Tregs)较18例因其他玻璃体视网膜疾病需进行睫状体玻璃体切除术的患者明显降低[20],提示CD4+Treg可能也与肺外结核发生相关;肾结核的患者外周血IFN-γ、TNF-α及IL-12较健康对照组低[21],提示肾结核的发生可能与Th1介导的免疫应答不足相关,以上研究结论与本研究结果也有一致性。还有研究比较了初治结核病患者的T淋巴细胞亚群,发现肺结核患者的CD4+/CD8+比值高于肺外结核患者[22],本研究也观察到肺结核组CD4+/CD8+比值的均数高于肺外结核组,但差异无统计学意义,未来可加大样本量进一步探索。然而,也有国内研究未观察到肺结核与肺外结核患者的外周血T淋巴细胞亚群百分比的差异[23-24],原因可能与入组排除标准的设定和检测技术的差异相关。
本研究还发现,肺结核并发肺外结核患者外周血CD3+、CD4+T淋巴细胞计数较单纯肺结核患者降低,提示在肺结核患者中,随着外周血CD3+、CD4+T淋巴细胞计数降低,结核分枝杆菌可能更易播散至肺外。一项动物研究发现耗尽CD4+T淋巴细胞的猕猴在感染肺结核后容易出现极早期的胸外结核播散,且CD4+T淋巴细胞对维持CD8+T淋巴细胞的多种效应功能至关重要[25],提示CD4+T淋巴细胞介导的细胞免疫应答在肺结核感染早期可能牵制肺外结核的播散,与本研究的结论一致,但具体作用机制尚不明确,仍待进一步探讨。研究还观察到外周血CD8+T淋巴细胞及CD4+/CD8+比值的均值在初治肺结核并发肺外结核组中较初治肺结核组要低,提示CD8+T淋巴细胞的减少可能与初治肺结核患者出现结核肺外播散相关,但差异无统计学意义,未来需加大样本量继续探讨。
综上所述,肺外结核的发生可能与T细胞介导的免疫应答减少相关。外周血CD3+、CD4+T淋巴细胞可能与肺外结核的发生机制相关;随着肺结核患者外周血CD3+、CD4+T淋巴细胞计数的逐步降低,结核分枝杆菌可能更易播散至肺外;外周血CD8+T淋巴细胞计数及CD4+/CD8+比值在肺外结核发生机制中的作用尚待进一步探讨。在肺结核患者中,动态监测T淋巴细胞亚群变化,及早进行免疫调节治疗可能对减少肺外结核的发生有一定意义。但由于条件所限,本研究仅进行了细胞层面的分析,未涉及外周血及肺外结核病灶处的细胞因子相关研究,对分子机制的探讨尚有不足,今后有待进行大规模样本研究对肺外结核的发生机制进行深层次的探讨。
