单中心腹腔镜胰体尾切除术学习曲线分析
2019-10-12刘悦泽邱江东郭俊超张太平赵玉沛
刘悦泽,邱江东,郭俊超,张太平,赵玉沛
(中国医学科学院北京协和医学院,北京协和医院,北京,100730)
随着微创技术的发展及微创理念的普及,腹腔镜胰腺手术进入快速发展阶段。其中,腹腔镜胰体尾切除术(laparoscopic distal pancreatectomy,LDP)由于较开腹手术创伤小、术中出血少、住院时间短等优势,逐渐成为治疗胰体尾部病变的首选手术方式[1-2]。但LDP操作复杂,对术者技术要求高,如何平稳度过学习曲线是充分发挥LDP的重要前提[3]。近年,国内外关于LDP学习曲线的研究逐渐增多,但主要集中于单中心、同一术者,结果存在差异,无统一的学习曲线节点。本研究从本中心两位术者施
行的LDP学习曲线入手,分析不同术者LDP学习曲线的差异,总结LDP学习曲线的特点。
1 资料与方法
1.1 临床资料 回顾分析2016年1月1日至2018年6月1日中国医学科学院北京协和医院基本外科两位主刀医师连续开展的80例LDP患者的临床资料。分别以第10例、15例、20例、25例为节点对两位主刀医师施行LDP的患者进行分组,详细记录患者年龄、性别、ASA分级、BMI、肿瘤直径、病理结果、上腹部手术史、慢性胰腺炎病史等。
1.2 手术方法 建立气腹,五孔法施术。首先探查腹腔,离断胃结肠韧带,显露胰腺。根据肿瘤性质、位置游离胰颈或胰体上下缘,建立胰后隧道,套绳悬吊,直线切割闭合器离断胰腺颈部或体部。如考虑为恶性或交界性肿瘤,则直接行胰体尾及脾脏切除术;否则继续向左游离出远端脾静脉、脾动脉,并尝试行保留脾脏血管的胰体尾切除术(Kimura法)。如保留血管难度较大,再尝试不保留脾血管的胰体尾切除术(Warshaw法)。如脾门部血管难以游离,或离断脾门部脾血管后脾脏血运较差,则联合切除脾脏。
1.3 观察指标 主要包括术中情况及术后并发症。术中情况:手术时间、术中出血量、中转开腹,术后并发症主要观察B/C级胰瘘发生率(采用2016年ISGPS标准)。
1.4 统计学处理 采用SPSS 22.0软件进行数据分析。定量资料以均值±标准差或中位数(四分位数)表示;检验定量资料是否符合正态分布,符合则采用t检验与方差分析(ANOVA)进行两组变量比较,不符合时则采用秩和检验(Mann-Whitney test);两组定性资料采用χ2或Fisher确切概率法比较。显著性水平设置为α=0.05,即P<0.05为差异有统计学意义。
2 结 果
2.1 临床资料 术者A组手术例数为44例,术者B组例数为36例。以第10例、15例、20例、25例为节点分别对两位主刀医师施行LDP的患者进行分组。在15例后,A组患者中慢性胰腺炎的比例显著提高(0 vs. 24.14%,P=0.038);年龄、性别、ASA分级、BMI、肿瘤直径、病理结果、上腹部手术史方面差异无统计学意义(P>0.05)。B组患者年龄、性别、ASA分级、BMI、肿瘤直径、病理结果、上腹部手术史、慢性胰腺炎病史方面差异均无统计学意义(P>0.05),见表1、表2。
表1 术者A手术患者的基本资料
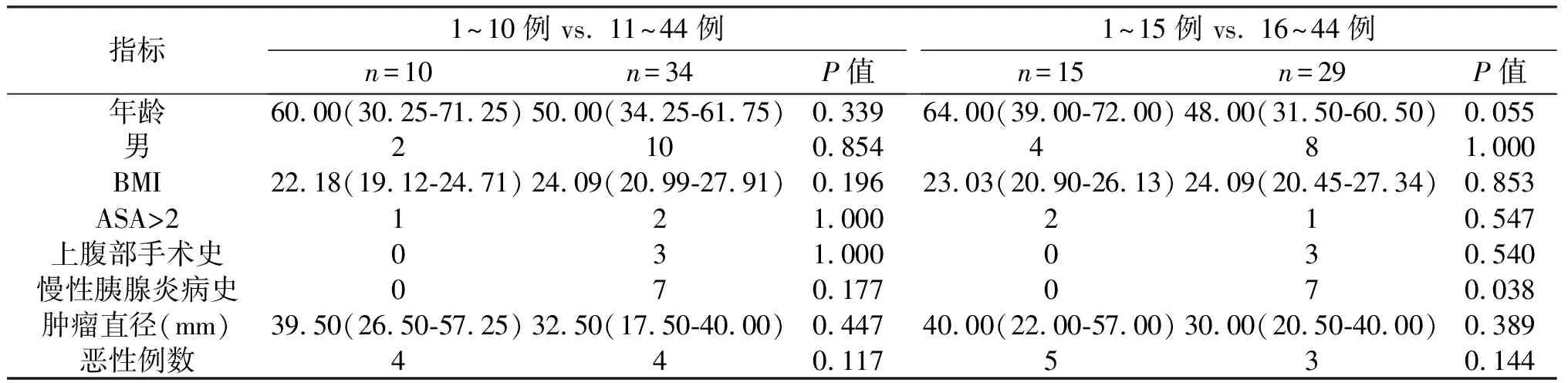
指标1~10例 vs. 11~44例n=10n=34P值1~15例 vs. 16~44例 n=15n=29P值年龄60.00(30.25-71.25)50.00(34.25-61.75)0.33964.00(39.00-72.00)48.00(31.50-60.50)0.055男2100.8544 81.000BMI22.18(19.12-24.71)24.09(20.99-27.91)0.19623.03(20.90-26.13)24.09(20.45-27.34)0.853ASA>2121.000210.547上腹部手术史031.000030.540慢性胰腺炎病史070.177070.038肿瘤直径(mm)39.50(26.50-57.25)32.50(17.50-40.00)0.44740.00(22.00-57.00)30.00(20.50-40.00)0.389恶性例数440.117530.144
续表1

指标1~20例 vs. 21~44例n=20n=24P值1~25例 vs. 26~44例n=25n=19P值年龄60.50(40.25-70.75) 47.50(31.25-59.75)0.06255.00(29.50-68.00)49.00(35.00-61.00)0.704男660.711660.576BMI22.67(20.75-25.59)24.38(20.42-28.64)0.26322.04(19.92-24.39)25.39(22.13-22.59)0.062ASA>2210.870211.000上腹部手术史000.239030.073慢性胰腺炎病史250.572340.691肿瘤直径(mm)39.50(19.00-40.00)32.50(25.00-40.00)0.80340.00(20.00-42.50)30.00(25.00-40.00)0.676恶性例数530.498531.000
2.2 手术情况 术者A手术时间为251.00 min(214.00-310.00 min),术中出血量为230.00 mL(100.00-400.00 mL),3例(6.8%)中转开腹;在第10例、15例、20例、25例时,手术时间、术中出血量、中转开腹率差异无统计学意义。见表3。术者B手术时间为182.50 min(143.75-237.00 min),术中出血量为100.00 mL(50.00-200.00 mL),6例(16.7%)中转开腹;在第15例、20例、25例时,手术时间、术中出血量、中转开腹率差异无统计学意义,但与前10例相比,第11~36例时中转开腹率降低(50% vs. 3.8%,P=0.003),手术时间缩短[236.00 min(191.30-288.30 min) vs. 168.00 min(142.50-219.30 min),P=0.008],见表4。
2.3 术后并发症 术者A组44例患者中,23例(52.3%)发生B/C级胰瘘,再入院2例(4.5%);在各节点前后,B/C级胰瘘发生率及再入院率差异均无统计学意义。术者B组36例患者中,9例(25%)发生B级或C级胰瘘,再入院2例(5.6%);在各节点前后,B/C级胰瘘发生率及再入院率差异均无统计学意义。
表2 术者B手术患者的基本资料
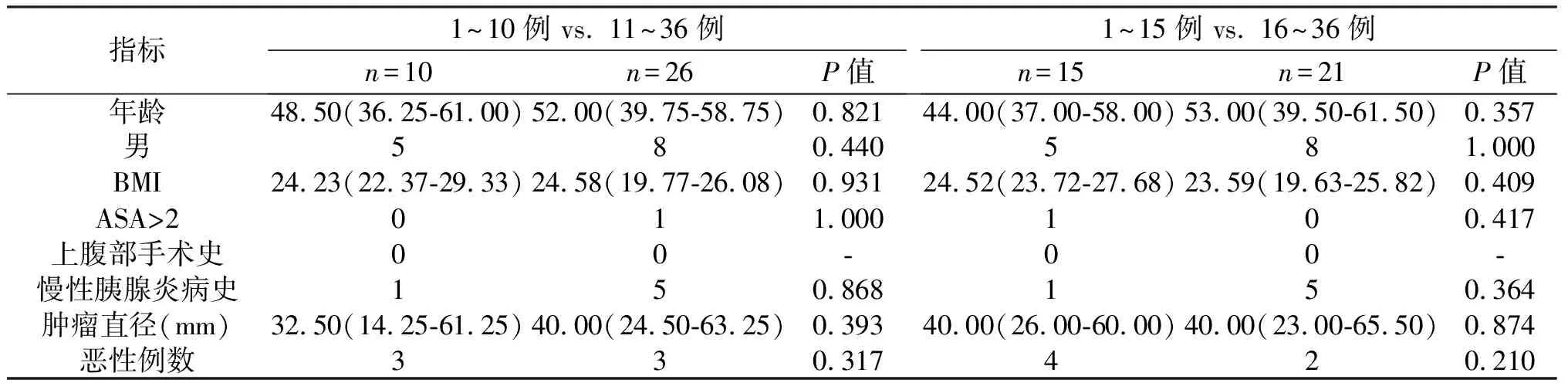
指标1~10例 vs. 11~36例n=10n=26P值1~15例 vs. 16~36例 n=15n=21P值年龄48.50(36.25-61.00)52.00(39.75-58.75)0.82144.00(37.00-58.00)53.00(39.50-61.50)0.357男580.440581.000BMI24.23(22.37-29.33)24.58(19.77-26.08)0.93124.52(23.72-27.68)23.59(19.63-25.82)0.409ASA>2011.000100.417上腹部手术史00-00-慢性胰腺炎病史150.868150.364肿瘤直径(mm)32.50(14.25-61.25)40.00(24.50-63.25)0.39340.00(26.00-60.00)40.00(23.00-65.50)0.874恶性例数330.317420.210
续表2

指标1~20例 vs. 21~36例n=20n=16P值1~25例 vs. 26~36例n=25n=11P值年龄49.50(38.25-61.75)52.00(39.25-58.00)0.53946.00(35.50-61.00)53.00(50.00-58.00)0.477男670.493941.000BMI24.32(20.32-26.64)24.18(19.95-26.53)0.93724.24(20.91-26.31)24.77(19.79-28.44)0.839ASA>2121.000101.000上腹部手术史00-00-慢性胰腺炎病史240.453330.517肿瘤直径(mm)32.50(23.50-57.50)40.00(26.25-67.75)0.33640.00(24.00-62.50)40.00(23.00-61.00)0.588恶性例数510.196510.643
表3 术者A手术患者术中、术后情况

指标1~10例 vs. 11~44例n=10n=34P值1~15例 vs. 16~44例 n=15n=29P值手术时间(min)295.50(210.50-371.75)249.50(211.75-305.75)0.286281.00(219.00-342.00)248.00(205.00-306.50)0.216出血量(mL)300.00(100.00-525.00)200.00(100.00-400.00)0.354300.00(100.00-500.00)200.00(100.00-400.00)0.312中转开腹率[n(%)]03(9.70)1.0001(6.67)2(6.90)1.000B/C级胰瘘[n(%)]5(50.00)18 (52.90)0.8709(60.00)14(48.28)0.460再入院率[n(%)]1(10.00)1(2.94)0.9371(6.67)1(3.45)1.000
续表3

指标1~20例 vs. 21~44例n=20n=24P值1~25例 vs. 26~44例n=25n=19P值手术时间(min)274.50(224.25-357.75)242.00(205.00-297.25)0.101262.00(209.50-326.00)249.00(220.00-310.00)0.653出血量(mL)280.00(100.00-475.00)200.00(62.50-400.00)0.483194.00(100.00-350.00)300.00(100.00-500.00)0.466中转开腹率[n(%)]2(10.00)1(4.17)0.8702(8.00)1(5.26)1.000B/C级胰瘘[n(%)]11(55.00)12(50.00)0.74113(52.00)10(52.63)0.967再入院率[n(%)]1(5.00)1(4.17)1.0001(4.00)1(5.26)1.000
表4 术者B手术患者术中、术后情况
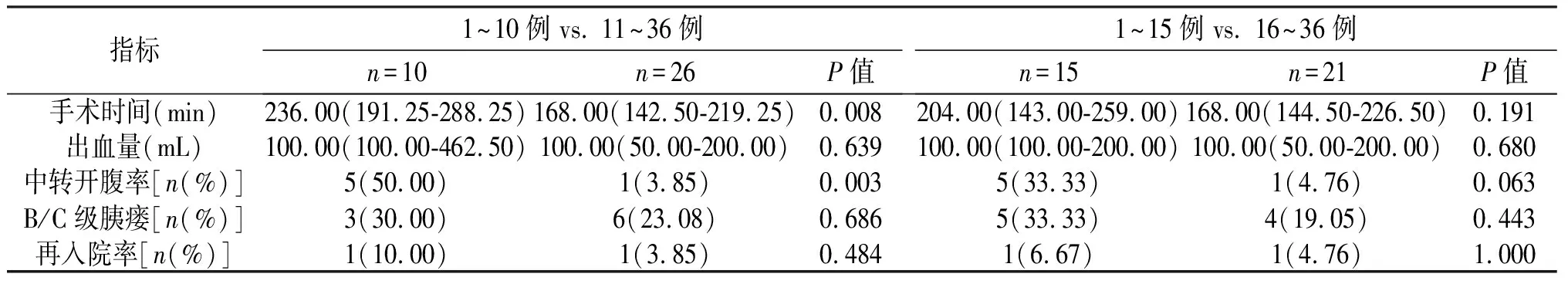
指标1~10例 vs. 11~36例n=10n=26P值1~15例 vs. 16~36例 n=15n=21P值手术时间(min)236.00(191.25-288.25)168.00(142.50-219.25)0.008204.00(143.00-259.00)168.00(144.50-226.50)0.191出血量(mL)100.00(100.00-462.50)100.00(50.00-200.00)0.639100.00(100.00-200.00)100.00(50.00-200.00)0.680中转开腹率[n(%)]5(50.00)1(3.85)0.0035(33.33)1(4.76)0.063B/C级胰瘘[n(%)]3(30.00)6(23.08)0.6865(33.33)4(19.05)0.443再入院率[n(%)]1(10.00)1(3.85)0.4841(6.67)1(4.76)1.000
续表4

指标1~20例 vs. 21~36例n=20n=16P值1~25例 vs. 26~36例n=25n=11P值手术时间(min)187.50(150.25-237.00)171.00(140.00-238.25)0.519195.00(157.00-241.50)166.00(131.00-233.00)0.086出血量(mL)100.00(100.00-200.00)100.00(50.00-200.00)0.604100.00(75.00-350.00)100.00(50.00-200.00)0.359中转开腹率[n(%)]5(25.00)1(6.25)0.1966(24.00)00.148B/C级胰瘘[n(%)]6(30.00)3(18.75)0.7007(28.00)2(18.18)0.690再入院率[n(%)]1(5.00)1(6.25)1.0001(4.00)1(9.09)0.524
3 讨 论
学习曲线是指初学者手术技能达到稳定水平所需要的手术例数,是保障手术安全与效果的重要前提[4]。本研究的特点在于探究同一胰腺中心不同主刀医生LDP学习曲线的差异,讨论个人学习曲线的个体化特点,结果显示,在同一中心不同术者开展LDP的学习曲线节点不同,手术指标的提升也存在差异。
LDP学习曲线主要涉及手术时间的缩短、术中出血量的下降、中转开腹率的降低及术后并发症的减少[5]。2012年Braga等[6]首次开展了单中心LDP手术学习曲线的探究,发现在进行10例LDP后,中转开腹率显著降低,手术时间显著缩短,但在手术出血量、术后并发症发生率、住院时间方面并无明显变化。Ricci等[7]也发现,手术时间显著缩短是度过学习曲线的标志,节点为17例。另有研究表明[8],经历17例LDP后,除手术时间缩短外,中转开腹率也显著降低。本研究中,术者B学习曲线的节点在第10例,主要表现为手术时间明显缩短、中转开腹率明显降低,与现有研究相比,能更快度过学习曲线。这可能与术者B开腹手术经验较为丰富、有一定的腹腔镜手术基础有关,且年龄较轻,对于新技术的接受程度高于高年资医师。
然而,手术时间不是判断度过学习曲线的唯一标准。研究表明,随着手术经验的增加,手术时间并未明显缩短[9]。de Rooij等[10]回顾性研究了111例LDP的学习曲线,发现度过学习曲线并没有带来手术时间的缩短,而主要表现为手术病例中胰腺癌患者的比例增加,以及术后并发症减少、总体住院时间缩短。本研究中,术者A在度过学习曲线后并未发生手术时间的缩短及术中出血量、中转开腹率的下降,而主要表现为手术病例中慢性胰腺炎患者的比例增加。表明随着手术技术的成熟、手术经验的积累,术者A处理复杂LDP的能力提高,对适应证的选择更加宽泛。这与术者A开腹手术经验丰富,尤其处理复杂胰腺手术的能力较强相关。由于手术难度增加,如慢性胰腺炎、上腹部手术史等病例增多,因此在手术时间上并未体现出明显变化。
本研究尚存在以下局限,首先本研究属于回顾性研究,且病例数量有限。此外,本研究同时纳入了行保脾及脾脏切除的病例,但两者手术难度并不完全一致,是此研究的混杂因素之一。因本中心为三甲教学医院,手术团队成员多实行轮转制度,助手不固定,也为本研究带来了一定的偏倚。
综上所述,不同手术医师开展LDP的学习曲线有所不同,需结合术者年龄、开腹胰体尾切除术的经验及腹腔镜操作基础综合分析,同时还应考虑患者的基础情况。在未度过学习曲线前,应谨慎选择患者,把握中转开腹时机。此外,合理的人员配备、良好的腹腔镜器械支持有助于缩短学习曲线,帮助术者平稳度过学习曲线,保障患者的安全。
