门冬胰岛素特充联合地特胰岛素治疗对妊娠期糖尿病患者胰岛素抵抗及胰岛细胞分泌功能的影响
2019-09-29李蕊刘怀昌肖磊谢丹阳
李蕊 刘怀昌 肖磊 谢丹阳


【摘要】 目的:探討门冬胰岛素特充联合地特胰岛素治疗对妊娠期糖尿病患者胰岛素抵抗及胰岛细胞分泌功能的影响。方法:选取2016年4月-2018年10月本院收治的妊娠期糖尿病(GDM)患者112例,按照治疗方式不同分两组,每组各56例。对照组应用诺和灵N治疗,研究组应用门冬胰岛素(诺和锐特充)联合地特胰岛素(诺和平)治疗。观察比较两组GDM患者治疗后血糖达标所需要的平均时间、治疗前后的不同血糖指标及C肽水平、胰岛-β细胞(HOMA-β)功能指数、胰岛素抵抗(HOMA-IR)指数、脂联素及瘦素水平。结果:研究组各项血糖指标达标所需要的平均时间短于对照组(P<0.05);治疗后,研究组各项血糖指标:FPG、2 h PG、HbA1c、03:00 PG水平低于对照组(P<0.05);研究组C肽水平高于对照组(P<0.05);治疗后,研究组HOMA-β功能指数高于对照组(P<0.05);研究组HOMA-IR指数低于对照组(P<0.05);研究组脂联素水平高于对照组(P<0.05);研究组瘦素水平低于对照组(P<0.05)。
结论:临床给予GDM患者应用门冬胰岛素特充联合地特胰岛素干预的过程中,能显著提高控制血糖水平的速度及效果,降低GDM患者体内的胰岛素抵抗力、提高胰岛细胞的分泌功能,值得应用及推广。
【关键词】 门冬胰岛素特充; 地特胰岛素; 妊娠期糖尿病; 胰岛素抵抗; 胰岛细胞分泌
Effects of Montodorsal Insulin Therapy Combined with Dietinon Insulin Resistance and Secretion of Islet Cells in Patients with Gestational Diabetes Mellitus/LI Rui,LIU Huaichang,XIAO Lei,et al.//Medical Innovation of China,2019,16(19):0-072
【Abstract】 Objective:To investigate the effects of insulin aspart and dexamethasone on insulin resistance and islet cell secretion in patients with gestational diabetes mellitus.Method:A total of 112 patients with gestational diabetes mellitus(GDM)admitted to our hospital from April 2016 to October 2018 were enrolled.The treatment was divided into two groups,56 cases in each group.The control group was treated with Novo-N,and the study group was treated with insulin aspart(Nuo and RuiTe)plus detemir(NuoHeping).The average time required for blood glucose compliance,the different blood glucose levels and C-peptide levels before and after treatment,the islet-β cell(HOMA-β)function index,insulin resistance(HOMA-IR)index,lipid-linked and leptin levels of the two groups were observed and compared.Result:The average time required for the blood glucose levels of the study group was shorter than that of the control group(P<0.05).After treatment,the blood glucose levels of the study group of FPG,2 h PG,HbA1c,03:00 PG were lower than those of the control group(P<0.05);the C-peptide level of the study group was higher than that of the control group(P<0.05);after treatment,the HOMA-β function index of the study group was higher than that of the control group(P<0.05);the HOMA-IR index of the study group was lower than that of the control group(P<0.05).The level of adiponectin in the study group was higher than that in the control group(P<0.05).The level of leptin in the study group was lower than that in the control group(P<0.05).Conclusion:In the course of clinical application of GDM patients with insulin aspart and special insulin,it can significantly improve the speed and effect of controlling blood glucose levels,reduce insulin resistance in GDM patients,and improve the secretion function of islet cells.It is worthy of application and promotion.
【Key words】 Insulin insulin; Detemir; Gestational diabetes; Insulin resistance; Islet cells secrete
First-authors address:Foshan Maternal and Child Health Hospital,Foshan 528000,China
doi:10.3969/j.issn.1674-4985.2019.19.018
妊娠妇女最常见的一种妊娠期合并症就是妊娠期糖尿病(Gestational diabetes mellitus,简称GDM),主要是指妇女在妊娠之前,机体内的糖代谢完全正常,或者存在潜在性的糖耐量降低,在妊娠期过程中才发生的高血糖现象,称之为GDM[1]。口服类的降糖药药物,如格列苯脲、二甲双胍等主要用于非妊娠期普通糖尿病人群当中,其用于GDM患者中的安全性在临床存有一定的争议,且至今中国食药监督管理总局(CFDA)并没有批准口服类降糖药物可以用于临床GDM患者的治疗,而胰岛素则是目前CFDA唯一批准可用于治疗GDM患者的药物。胰岛素治疗能明显改善GDM患者的胰岛素抵抗情况及胰岛β细胞的分泌功能[2]。而胰岛素基础治疗常用的主要是通过生物而合成的人胰岛素注射液(诺和灵),其临床效果及安全性都已获得广泛认可,但其需要长时间用药才可使GDM患者血糖维持正常水平[3]。门冬及地特两种胰岛素属于我国CFDA所批准生产及临床应用的胰岛素类似物,随着其在临床中的广泛应用,尤其是在GDM患者中,相比传统的诺和灵,其应用更方便,效果更理想。本院此次选取112例GDM患者,分别使用诺和灵、门冬(诺和锐)特充联合地特(诺和平)进行干预,旨在分析其疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取2016年4月-2018年10月本院收治的GDM患者112例,按照治療方式不同分两组,每组各56例。GDM临床诊断标准及使用胰岛素干预的临床指征详见参考文献[4-5]。纳入标准:(1)符合临床中对GDM的诊断标准;(2)符合临床中使用胰岛素进行干预的临床指征;(3)年龄29~36岁;(4)未合并其他妊娠期合并症。排除标准:(1)合并恶性肿瘤的患者;(2)合并精神异常的患者;(3)自身合并免疫类疾病的患者;(4)合并内分泌功能障碍的患者。患者及其家属均知情,并签署同意知情书,本研究经医院伦理委员会许可。
1.2 方法 两组GDM患者在入院后均按照不同患者的饮食习惯为其制定科学、针对性的饮食方案,并指导患者进行适度锻炼。
1.2.1 对照组 应用诺和灵N(国药准字:J20100116;丹麦诺和诺德公司生产)治疗。皮下注射,0.5~1.0 IU/kg计算用量,1次/d,饭前30 min注射,以患者的具体情况来调整实际用量,2周为1个疗程。
1.2.2 研究组 应用门冬胰岛素(诺和锐特充)(国药准字:J20100123,丹麦诺和诺德公司)联合地特胰岛素(诺和平)[国药准字:J20140107,诺和诺德(China)制药有限公司]治疗。诺和锐特充:
0.2 U/(kg·d),3次/d,三餐饭前皮下注射,起始剂量:4~6 U,用药后密切监测患者的FPG、饭前PG、饭后2 h PG,依据患者血糖水平的变化情况来调整实际用量,调整幅度:1~4 U/次,14 d为1个疗程。诺和平用量:0.1~0.2 U/(kg·d),1次/d,饭前皮下注射,注射前依据前1的实际血糖水平来调整当日用量,同时还要与诺和锐特充的用量相互配合[6],2周为1个疗程。
1.3 观察指标 观察比较两组患者治疗后血糖达标所需要的平均时间、治疗前后的不同血糖指标及C肽水平、HOMA-β、HOMA-IR指数、脂联素及瘦素水平。
1.4 统计学处理 使用SPSS18.0统计软件进行分析,计量资料采用(x±s)表示,组间比较采用t检验,组内比较采用配对t检验;计数资料采用率(%)表示,比较采用字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较 对照组平均年龄(31.7±0.6)岁,平均孕周(31.4±2.4)周;研究组平均年龄(30.9±1.7)岁,平均孕周(32.1±1.8)周。两组患者的一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组GDM患者治疗后血糖达标所需要的平均时间比较 研究组各项血糖指标达标所需要的平均时间短于对照组(P<0.05)。见表1。
2.3 两组GDM患者治疗前后的不同血糖指标及C肽水平比较 治疗后,研究组各项血糖指标FPG、2 h PG、HbA1c、03:00PG水平均低于对照组(P<0.05),研究组C肽水平高于对照组(P<0.05)。见表2。
2.4 两组GDM患者治疗前后的HOMA-β功能指数、HOMA-IR指数比较 治疗后,研究组HOMA-β功能指数高于对照组(P<0.05);研究组HOMA-IR指数低于对照组(P<0.05)。见表3。
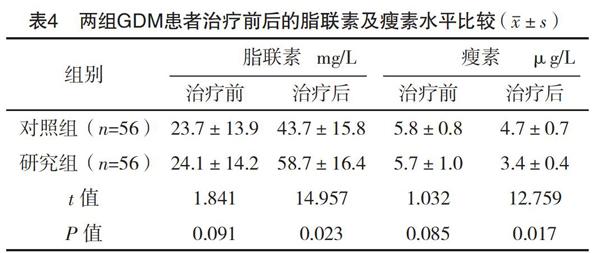
2.5 两组GDM患者治疗前后的脂联素及瘦素水平比较 治疗后,研究组脂联素水平高于对照组(P<0.05),研究组瘦素水平低于对照组(P<0.05)。见表4。
3 讨论
GDM好发于妊娠中期及晚期,导致孕妇在妊娠期发生GDM的原因主要是孕妇体内的胰岛素敏感性发生降低。相关研究中证实,GDM与妊娠妇女的妊娠结局之间存在密切关系,是影响妊娠结局的一项高危因素[9]。如果不能及时给予GDM患者进行积极的干预,非常容易导致孕妇在妊娠过程中并发感染、羊水过多、甚至流产等,病情严重的还会导致宫内胎儿发生不良结局,危害十分严重[10]。据相关统计资料报道,以往临床妇产科中GDM的发病率为1%~5%,随着临床中对GDM诊断标准的不断降低,加之人们生活条件的提高,其临床发病率不断升高。
在对于妊娠期发生GDM的孕妇,严格控制其血糖水平,可有效改善孕妇的妊娠、分娩及新生儿结局,具有十分积极的临床价值及意义[11]。大部分的GDM患者在用药方面都十分的小心谨慎,担心所用的药物会影响宫内胎儿的正常发育,因此,大部分的GDM患者都坚持使用非药物干预的方式,但往往对血糖水平的控制效果并不十分理想,进而丧失最佳干预时机,加重孕妇自身及胎儿的风险。所以,如何使用合理的干预药物来控制GDM患者的血糖水平,是目前妇产科临床中的难题之一[12]。
本次研究结果提示,研究组各项血糖指标达标所需要的平均时间短于对照组(P<0.05);研究组各项血糖指标:FPG、2 h PG、HbA1c、03:00PG水平低于对照组(P<0.05)。门冬胰岛素特充属于生物合成的胰岛素类似物,与临床中传统使用的人胰岛素相比来说,门冬胰岛素特充的特点主要为:起效时间更短、作用峰值水平更高、持续时间短[13]。因此,给予GDM患者在饭前皮下注射门冬胰岛素特充,患者无须等待便可立即进食,满意度更高;同时能够对GDM患者的饭后血糖进行更好地控制,以防出现低血糖。研究指出,门冬胰岛素特充在GMD患者中使用,能够比人胰岛素更加有效、更快地对其血糖水平进行控制,且低血糖情况的发生率十分低[14]。地特胰岛素与门冬胰岛素特充同属于胰岛素类似物,对其行药效学实验,结果证实,与其他同类的胰岛素药物相比,地特胰岛素的可长达
24 h持续发挥降糖作用,作用时间长;与门冬胰岛素特充共同使用时,充分弥补了其持续时间短的弊端,二者相辅相成,从而使GDM患者的血糖水平尽快恢复并保持正常。
相关研究结果指出,机体内的脂肪组织所分泌的多种相关细胞因子,如抵抗素、脂联素及瘦素等,均在机体自身的胰岛素抵抗病理过程当中参与并发挥作用。瘦素主要通过激活并抑制机体中的交感及副交感神经,使得机体降低分泌胰岛素,导致机体发生胰岛素抵抗现象。脂联素是机体中脂肪细胞分泌的一种细胞因子,具有较高的特异性;其能够使相关组织对体内胰岛素的敏感性增强,从而取得更好的降糖效果[15]。当机体处于一种病理状态时,体内的脂联素水平降低,胰岛素抵抗能力升高,进而加重GDM患者的病情。本次研究结果提示,治疗后,研究组HOMA-β功能指数高于对照组(P<0.05);研究组HOMA-IR指数低于对照组(P<0.05);研究组HOMA-β功能指数高于对照组(P<0.05);研究组HOMA-IR指数低于对照组(P<0.05)。结果充分提示,门冬胰岛素特充联合地特胰岛素能显著改善GDM患者的胰島素抵抗力及胰岛细胞分泌能力,其水平的变化与脂联素及瘦素的调控作用紧密相关,但具体是何机制,待更进一步的研究探明。
综上所述,临床给予GDM患者应用门冬胰岛素特充联合地特胰岛素干预的过程中,能显著提高控制血糖水平的速度及效果,降低GDM患者体内的胰岛素抵抗力,提高胰岛细胞的分泌功能,值得应用及推广。
参考文献
[1]张四青,习燕华,钟树妹,等.格列美脲联合二甲双胍对新诊断2型糖尿病伴非酒精性脂肪肝病患者胰岛素抵抗和胰岛β细胞功能的影响[J].中国全科医学,2016,11(5):525-528.
[2]赵清,楼国春.天麦消渴片联合盐酸二甲双胍片对糖耐量异常患者胰岛素抵抗、胰岛β细胞及肝脏脂肪含量的影响[J].中华中医药学刊,2016,23(11):2700-2702.
[3] Patil R,GhoshK,Shetty S,et al.Gestational Diabetes Mellitus Is Associated With Changes in the Concentration and Bioactivity of Placenta-Derived Exosomes in Maternal Circulation Across Gestation[J].Diabetes,2016,65(3):598-609.
[4]杨彩娴,黄启亚,钟国权,等.新诊断2型糖尿病早期胰岛素强化治疗后三种治疗方案对胰岛β细胞功能及胰岛素抵抗的影响[J].中国糖尿病杂志,2016,8(10):613-617.
[5] Schoenaker D A J M.The Role of Energy,Nutrients,Foods,and Dietary Patterns in the Development of Gestational Diabetes Mellitus:A Systematic Review of Observational Studies[J].Diabetes Care,2016,39(1):16-23.
[6]陈金逸,符茂雄.西格列汀联合预混胰岛素治疗2型糖尿病的效果及其对血糖波动的影响[J].重庆医学,2016,45(35):4989-4991.
[7]高秀秀,甘旭培,徐先明.妊娠期糖尿病孕妇胎盘中视黄醇结合蛋白4表达与胰岛素抵抗和胰岛素分泌功能的相关性[J].现代妇产科进展,2016,25(10):750-753.
[8] Hernandez T L,Pelt R E V,Anderson M A,et al.Women With Gestational Diabetes Mellitus Randomized to a Higher–Complex Carbohydrate/Low-Fat Diet Manifest Lower Adipose Tissue Insulin Resistance,Inflammation,Glucose,and Free Fatty Acids:A Pilot Study[J].Diabetes Care,2016,39(1):39-42.
[9]王巧敏,刘怀昌,李蕊,等.甲状腺功能减退对妊娠期糖尿病孕妇糖代谢及胰岛素敏感性的影响[J].广东医学,2016,37(2):245-246.
[10]冯云生,黄兰,赵亚娟,等.血液透析联合血液灌流治疗对ESDN患者胰岛素抵抗、血清炎症因子及营养状况的影响[J].山东医药,2016,56(25):92-94.
[11] Koivusalo S B,KristiinaR?n?,Klemetti M M,et al.Gestational Diabetes Mellitus Can Be Prevented by Lifestyle Intervention:The Finnish Gestational Diabetes Prevention Study(RADIEL):A Randomized Controlled Trial[J].Diabetes Care,2016,39(1):24-30.
[12]王晓敏,孟作龙,赵艳,等.初诊2型糖尿病短期胰岛素泵强化治疗对血清炎症因子及胰岛功能的影响[J].中国医院药学杂志,2016,36(15):1309-1312.
[13]林秀雯.早期胰岛素泵强化治疗新诊断2型糖尿病对胰岛B细胞功能及血糖达标时间的影响[J].中国医学创新,2016,13(9):65-67.
[14] OSullivan E P,Avalos G,OReilly M,et al.Atlantic Diabetes in Pregnancy(DIP):the prevalence and outcomes of gestational diabetes mellitus using new diagnostic criteria[J].Diabetologia,2011,54(7):1670-1675.
[15]王术艺,朱东林,蒋韬,等.妊娠期糖尿病患者血清Vaspin水平与胰岛素抵抗的相关性研究[J].中国糖尿病杂志,2016,24(5):435-438.
