原发性和继发性肺淋巴瘤临床病理特征及预后因素分析
2019-09-27蔡珩玉周志星毕林涛孟令俊
蔡珩玉,周志星,周 迪,毕林涛,孟令俊,李 军
(吉林大学中日联谊医院 肿瘤血液科,吉林 长春130033)
肺为淋巴瘤(lymphoma)常见的易受累部位,根据侵犯形式不同,可分为原发性肺淋巴瘤(PPL)和继发性肺淋巴瘤(SPL)。由于发生部位和病理类型的不同,其临床表现和预后呈高度异质性。本文总结我院2011-2018年收治的75例肺淋巴瘤患者探讨其临床病理特征及预后因素。
1 资料与方法
1.1 一般资料
75例肺淋巴瘤中,男40例,女35例,中位年龄57岁(19-78岁)。PPL 9例中,肺黏膜相关淋巴组织淋巴瘤(MALT) 6例,为最常见病理类型,临床表现以咳嗽、咯痰(4/6)为主,诊断时无任何临床表现者2例。肺CT可见斑片实变影4例、多发结节影2例,伴空气支气管征1例、胸腔积液2例。肺血管内大B细胞淋巴瘤(IVLBCL)3例,临床症状以呼吸困难(3/3)、咳嗽(2/3)和发热(3/3)为主。肺CT可见磨玻璃影3例,小叶间隔增厚3例,结节影2例。SPL 66例, 其中非霍奇金淋巴瘤(NHL) 53例, 霍奇金淋巴瘤(HL) 8例,分型未明确5例(见表1)。临床特点以咳嗽、呼吸困难以及B症状(发热、盗汗、体重减轻)常见。胸部CT示多发结节影29例、片状实变影23例,伴纵隔及肺门淋巴结肿大32例、空气支气管征5例。
1.2 统计学方法
应用SPSS19.0 软件进行统计分析,单因素分析使用Log-rank检验,生存曲线使用Kaplan-Meier方法, COX比例风险回归模型进行多因素分析。
2 结果
2.1 肺淋巴瘤患者单因素、多因素分析
应用Log-rank进行单因素分析,结果示与预后相关因素有:年龄、有无B症状、LMR、β2-MG、LDH与IPI评分,P值分别为0.007,0.023,0.038,0.004,0.006,<0.001,均P<0.05,差异有统计学意义,见表2。
通过COX比例风险回归模型对有意义的单因素变量进行多因素预后分析,结果显示:IPI评分为独立预后因素(P=0.005)。
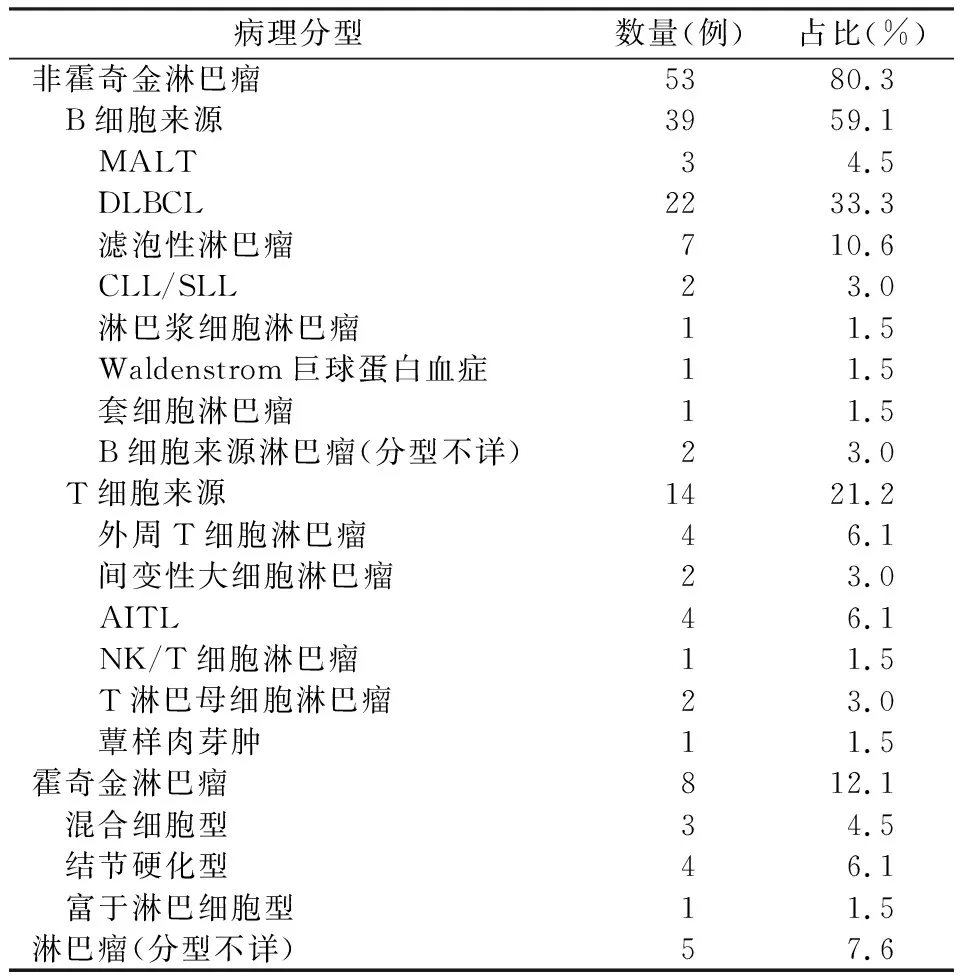
表1 66例SPL的病理分型
DLBCL:弥漫大B细胞淋巴瘤;CLL/SLL:慢性淋巴细胞性白血病/小淋巴细胞性淋巴瘤;AITL:血管免疫母细胞T细胞淋巴瘤
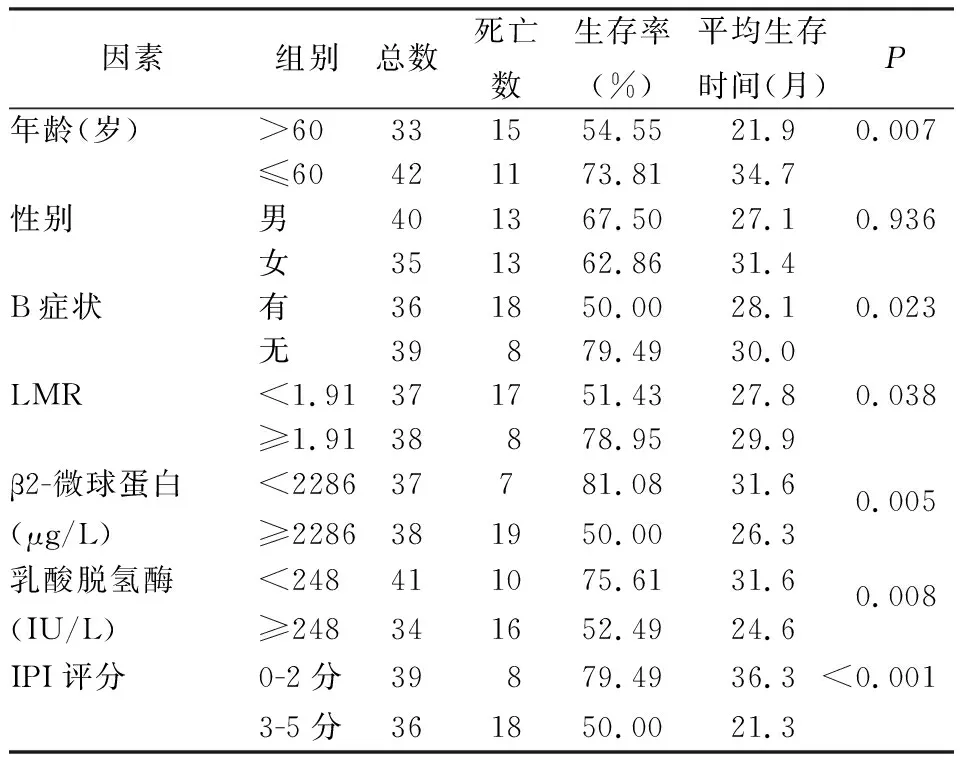
表2 单因素分析
2.2 病理与预后
9例PPL,6例MALT淋巴瘤除1例由于肺部感染死亡外,其余5例目前均存活,5年生存率83.3%,最长生存期已达8年余。3例IVLBCL,其中2例因化疗后骨髓抑制继发感染于1年内死亡,1例接受治疗后失访,1年生存率33.3%。
确诊的9例原发肺NHL和53例继发性肺NHL患者,B细胞来源48例,生存率75.00%(平均生存时间29.5个月);T细胞来源14例,生存率14.29%(平均生存时间19.1个月)。结果显示肺的B细胞来源淋巴瘤预后显著优于T细胞(P<0.001)。从62例NHL中选出病例数最多的DLBCL(22例)进行分组比较:生发中心来源(CD10+或CD10-/Bcl-6+/MUM-1-)7例,平均生存时间37.7个月;非生发中心来源(CD10-/Bcl-6-/+/MUM-1+)15例,平均生存时间20.1个月。结果显示:生发中心来源预后优于非生发中心来源(P=0.029)。
2.3 治疗与预后
6例MALT,行R-CHOP 治疗1例,CHOP化疗2例,苯丁酸氮芥2例,仅观察等待1例。经规律治疗后全部达PR及以上疗效,其中2例CR。3例IVLBCL,均行CHOP化疗,2名患者均因化疗后骨髓抑制继发感染于1年内死亡,1例在接受治疗后失访。66例SPL中,单纯化疗者50例,化疗与放疗联合9例,未接受治疗3例,缺乏治疗资料者4例。59例接受治疗的SPL中,HL 7例,均行ABVD方案。其余52例接受治疗的NHL中,B细胞淋巴瘤38例,其中应用CHOP或CHOP样化疗方案14例,R-CHOP或R-CHOP样方案23例,除外1例苯丁酸氮芥治疗,是否联合应用利妥昔单抗进行生存分析比较,CHOP或CHOP样单纯化疗组生存率92.86%,平均生存时间21.9个月;R-CHOP或R-CHOP样靶向治疗组生存率73.91%,平均生存时间29.4个月。两组间P=0.344,差异无统计学意义。
3 讨论
肺淋巴瘤根据原发灶或侵犯形式的不同,分为PPL与SPL两种类型。PPL多发于中老年,以60-70岁常见,男女比例文献报道各异[1]。临床症状缺乏特异性,常见为呼吸道症状(咳嗽、咯痰、呼吸困难等)和非特异性全身症状(发热、乏力、体质量减轻等)。Cordier 等[2]总结的70 例患者中有38.6%无症状。与国外同类报道相比,国内学者[3]汇总分析的94例中20.7%的患者无临床症状。本组PPL病例临床症状表现与国内外文献报道基本一致。与PPL不同,SPL在诊断时多发现已有全身多处器官受累,所以肺外症状常见,例如浅表淋巴结无痛性肿大、局部肿块和发热等。本组SPL,咳嗽和呼吸困难最常见,分别见于43.9%和25.8%的患者,胸闷7例(10.6%),胸痛2例(3.0%)。触及无痛性淋巴结肿大18例(27.3%),发热19例(28.8%),无症状5例(7.6%)。
PPL影像特征不典型,且表现形式复杂、多样。唐光才[4]总结并报道的PPL的影像特点包括:单发或多发结节肿块影(单侧或双侧肺)、斑片状实变影、弥漫性网状结节或粟粒样结节影等。同时可伴结节肿块周围的磨玻璃影、空气支气管征、胸腔积液,少部分实变或团块肺内可见到坏死空洞影[5]。Graham等学者[6]发现肺CT中约33%的病例可见肿块影,实变影占22%,胸腔积液22%。本组9例PPL肺CT示片状实变影4 例,双肺斑片状磨玻璃影和小叶间隔增厚3例,多发结节4例,双肺病变者 5 例,空气支气管征1例,胸腔积液 2 例,肺大泡形成 2例。SPL的肺CT以结节影、肿块影及实变影为主要表现,肺门、纵隔淋巴结及胸膜受累比PPL更为常见[7]。本组66名SPL病人肺CT示多发结节影29例,片状实变影23例,肿块影5例,单个结节4例,斑片状磨玻璃影7例,纵隔及肺门淋巴结肿大32例,胸膜受累18例。
PPL罕见,以NHL居多,其中最常见病理类型为MALT,占确诊病例的70%-90%[8,9]。本组MALT占PPL的66.7%,略低于文献报道。占比仅次于MALT的是DLBCL,约占10%-20%[9]。本组9例PPL中无DLBCL类型,剩余3例均为IVLBCL,占33.3%,和文献报道不同[10]。究其原因,可能是由于病例数较少,同时部分病例未进一步行免疫组化,导致诊断病理分类不明确。与PPL相比,SPL临床上更多见。相关文献报道[7]SPL中HL发生肺部浸润较常见,约占38%,而NHL约为24%。本组中NHL为80.3%,HL仅为12.1%,与文献报道有差异,考虑因病例数较少,同时不能排除种族差异因素。
病理活检是肺淋巴瘤诊断的金标准。肺淋巴瘤的预后与病理类型相关[7]。肺NHL中,B细胞来源预后优于T细胞来源(P<0.001,平均生存时间29.5个月 vs.19.1个月)。肺DLBCL中生发中心来源(CD10+或CD10-/Bcl-6+/MUM-1-)预后较非生发中心来源(CD10-/Bcl-6-/+/MUM-1+)预后好(P=0.029,平均生存时间37.7个月 vs.20.1个月)。Borie等人[11]的一项研究结果显示,年龄和体力状态是仅有的两项与生存相关的独立预后因素。当出现B症状(发热、盗汗、体重减轻)、血清LDH升高时,患者5年生存率减低[12]。本组研究中,单因素分析显示肺淋巴瘤的预后不良因素包括年龄>60岁、伴有B症状、LMR<1.91、β2-MG升高、LDH升高、IPI评分3-5分(P值分别为0.007,0.023,0.038,0.004,0.006,<0.001)。多因素分析显示IPI评分为独立预后不良因素。Lee等报道[13]指出,对滤泡性淋巴瘤患者,低LMR与预后不良相关。张隽瑜等[14]研究发现,外周血LMR愈高,DLBCL患者预后越好。本研究探讨了LMR和肺淋巴瘤的预后相关性,本组病例LMR中位数为1.91,以1.91为界,将LMR分为“<1.91”和“≥1.91”两组进行分析,P=0.038,小于0.05,差异有统计学意义,提示对于肺淋巴瘤患者,高LMR比低LMR预后好,与文献报道相符。
PPL复发率高(50%),若患者一般状态好,可耐受手术,当局部PPL病灶可以完全切除时,手术仍被认为是首选治疗方法[12]。在诊断时即为弥散性病变、有肺外受累,或经治疗后有复发进展的患者,化疗可作为第一选择[15]。HL以ABVD化疗方案为主。NHL主要用药包括CHOP/CHOP样方案、苯丁酸氮芥方案,若免疫组化提示CD20阳性的B细胞淋巴瘤,联合利妥昔单抗能够提高CR率[10]。本组9例PPL中1例行R-CHOP,5例行CHOP 化疗,2例苯丁酸氮芥化疗,1例仅观察等待,均未行外科手术及放疗。66例SPL中,单纯化疗50例,化疗联合放疗9例,未治疗7例,均未行手术。本研究针对CD20阳性的B细胞来源肺NHL是否联合利妥昔单抗进行生存分析,结果显示联合应用利妥昔单抗并没有提高其总生存期(P=0.344,差异无统计学意义)。目前利妥昔单抗对于肺的B细胞淋巴瘤OS的作用仍存在争议,有待进一步的研究。
本研究共入组了75例肺淋巴瘤患者,但PPL数目较少,且随访时间偏短,部分病例数据残缺,尤其是SPL的病理资料大部分缺如,因此,有关肺淋巴瘤的临床表现、实验室检查、影像学特点、病理类型、治疗等与预后的关系,仍需扩大样本量,延长随访时间进一步明确。另外有关肺淋巴瘤发生的分子机制有待更进一步的探索和研究。
