高压氧联合丹参注射液对血管性痴呆患者血液流变学、血管搏动指数、认知功能的影响
2019-09-16曹向宁
曹向宁
(延安大学咸阳医院 老年病科, 陕西 咸阳, 712000)
血管性痴呆(VD)是脑梗死后的继发性病症之一,主要由缺血性脑卒中、出血性脑卒中等脑血管病变引起,脑组织受损后导致患者出现认知功能障碍、记忆力下降及情绪行为异常等严重事件。随着脑血管疾病的发生率逐年上升, VD发病率也逐年升高[1], 严重威胁患者的身心健康,仅约2%的患者能得到及时治疗。如何有效防治VD现已成为临床研究的热点。近年来研究[2]发现,中药在防治血管性痴呆方面具有重大价值,丹参注射液具有活血化瘀、通脉养心的功效,有助于改善动脉硬化和脑循环。有关研究[3]发现,血管性痴呆的严重程度与动脉硬化程度具有一定联系,因此可将丹参注射液用于治疗VD患者,改善其认知功能。血液流变学异常是VD中无法忽视的因素,患者血液成分和结构出现异常,引起血液流变学指标改变、血黏度增高,一定程度上影响血液循环。脑血液循环障碍则导致脑组织灌注不足,局部脑组织缺血缺氧后,脑组织中海马神经元逐渐凋亡,最终引起患者认知功能减退。目前,临床缺乏单一用药治疗血管性痴呆的特效药,一般应用综合疗法,即高压氧联合药物治疗[4]。本研究探析高压氧联合丹参注射液对血管性痴呆患者血液流变学、血管搏动指数(PI)、认知功能等的影响,现将相关结果报告如下。
1 资料与方法
1.1 一般资料
随机选取2015年8月—2018年8月本院神经内科收治的90例血管性痴呆的患者为研究对象,平均年龄为(64.46±5.56)岁,男女分别为57、33例,平均病程(12.54±2.58)个月。根据随机数字表法平均分为2组。对照组平均年龄(62.68±5.34)岁,男女分别为28、17例,平均病程(12.37±2.74)个月; 观察组平均年龄(67.04±6.27)岁,男女分别为29、16例,平均病程(12.82±3.41)个月; 经医院医学伦理会同意,患者及其家属知情了解,并签署同意书, 2组一般资料差异不显著(P>0.05), 具有可比性。纳入标准: 所有患者符合美国国立神经系统和卒中研究所与瑞士神经科学研究国际协会(NNDS-AIREN)所制定的《血管性痴呆诊断标准》[5]对VD的诊断标准,诊断为VD的患者; 经头颅CT或MRI检查可诊断脑梗死或脑出血,且脑血管疾病发病3个月内出现痴呆; 符合中国中医药学会内科延缓衰老专业委员会于2002年制定的“血管性痴呆诊断、辨证及疗效评定标准”中的肾精亏虚的中医诊断标准[6]; 简易智能状态检查量表(MMSE)评分<27分。排除标准: 合并阿尔茨海默病、全身性疾病等其他原因引起的痴呆患者; 合并精神障碍或严重神经系统功能缺损的患者; 合并肝、肾功能障碍的患者; 对本次研究药物潜在过敏者。
1.2 研究方法
对照组采用常规药物治疗联合高压氧治疗,观察组在对照组基础上联合丹参注射液治疗。
对照组给予患者尼莫地平、辛伐他丁、吡拉西坦、肠溶阿司匹林及维生素E等常规药物治疗,治疗2周为1个疗程,持续治疗4周,共2个疗程。基础药物治疗同时联合高压氧治疗,采用宁波科琦达塑胶科技有限公司生产的空气加压氧舱,治疗压力调整为0.02 MPa, 分别进行升压20 min、稳压50 min、减压20 min, 每次治疗总时间为90 min, 1次/d, 治疗10 d为1个疗程,每个疗程间隔1周,治疗2个疗程,共1个月。
观察组在对照组治疗基础上,予以丹参注射液(正大青春宝药业有限公司生产,国药准字Z33020177, 10 mL/支)3支溶于250 mL的5%葡萄糖注射用溶液中,静脉滴注, 30 mL/d, 1次/d, 治疗2周为1个疗程,持续治疗4周,共2个疗程。
1.3 实验室检查
所有患者分别于治疗前后空腹抽取肘部外周静脉血5 mL, 采用全自动血流变仪来测定血浆黏度、全血高切黏度及红细胞聚集指数。采用经颅多普勒超声(TCD)仪进行检测,将探头频率调整为2 MHz, 探测深度控制为45~66 mm, 分别经患者枕窗处探测基底动脉(BA)、椎动脉(VA)处血流动力学指标,经患者颞窗处探测双侧大脑前动脉(ACA)、大脑中动脉(MCA)和大脑后动脉(PCA)处血流动力学指标,血管搏动指数(PI)=(收缩峰血流速度-舒张末血流速度)/平均血流速度。
1.4 观察指标
1.4.1 认知功能评定: 所有患者于治疗前、联合治疗1个月后进行认知能力评定,均由同一组经验丰富且经过术前培训的医师完成测评。采用MMSE评定患者认知能力,主要从定向力、记忆力、注意力、计算力等7个方面进行评定,患者回答正确或完成项目1项,计1分,所有项得分相加,即为MMSE总分。满分为30分,总分越高,提示患者认知能力越好。
1.4.2 生活能力评定: 所有患者于治疗前、联合治疗1个月后进行生活能力评定,均由同一组经验丰富且经过术前培训的医师完成测评。采用日常生活活动能力量表(ADL)评定患者生活能力,主要从进餐、洗漱、穿衣、行走等10个方面进行评定,满分为100分,总分越高,提示患者日常生活能力越好。
1.4.3 抑郁评分: 所有患者与治疗前、联合治疗1个月后进行抑郁情绪评定,均由同一组经验丰富且经过术前培训的医师完成测评。采用汉密顿抑郁量表(HAMD)从抑郁情绪、睡眠状况、焦虑状况等方面分别评估患者治疗前后抑郁程度,0、1、2、3、4分分别为无、轻度、中度、重度、很重; HAMD总分<7分为正常; HAMD总分7~<17分提示可能存在抑郁; HAMD总分17~24分提示肯定有抑郁症; HAMD总分>24分,提示严重抑郁症。
1.4.4 脑电图频谱功率分析(EPSA): 所有患者均于治疗前后进行EPSA, 应用数字化脑电监护系统进行脑电检测,并应用分析软件计算各频段频谱相对功率值。
1.5 疗效评定
根据2014年中华医学会精神病学分会第12次全国学术会议中VD相关疗效标准进行划分。治愈: 患者临床症状完全消失,认知障碍和行为障碍完全消失,生活可自理,实验室检查指标均恢复正常水平; 显效: 患者临床症状基本消失,认知障碍和行为障碍基本消失,生活基本可自理,实验室检查相关指标改善2项以上; 有效: 患者临床症状有所减轻,生活仍无法自理,认知功能未完全改善,反应较迟钝,实验室检查相关指标改善至少1项; 无效: 患者临床症状、认知功能和实验室检查相关指标等均无显著改善或恶化。临床疗效总有效率=(治愈例数+显效例数+有效例数)/总例数×100%。
1.6 统计学处理

2 结 果
2.1 2组临床疗效比较
观察组临床疗效总有效率为95.55%, 显著高于对照组的80.00%(P<0.05)。见表1。

表1 2组临床疗效比较[n(%)]
与对照组比较, *P<0.05。
2.2 2组患者血液流变学指标水平及PI比较
治疗后, 2组血浆黏度、全血高切黏度、红细胞聚集指数及PI均较治疗前显著改善(P<0.05)。治疗后,观察组血浆黏度、全血高切黏度、红细胞聚集指数、PI均显著低于对照组(P<0.05), 见表2。治疗后,观察组BA、MCA、ACA、PCA及VA处PI均显著低于对照组(P<0.05)。见表3。
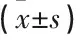
表2 2组治疗前后血液流变学指标水平及PI水平比较
PI: 血管搏动指数。与治疗前比较, *P<0.05; 与对照组比较, #P<0.05。
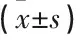
表3 2组治疗后PI值比较
PI: 血管搏动指数; BA: 基底动脉; VA: 椎动脉; ACA: 大脑前动脉; MCA: 大脑中动脉; PCA: 大脑后动脉。与对照组比较, *P<0.05。
2.3 2组患者认知能力、生活能力及抑郁情况的评分比较
治疗后, 2组患者MMSE评分、ADL评分及HAMD评分均较治疗前显著改善(P<0.05)。观察组治疗后MMSE评分、ADL评分显著高于对照组, HAMD评分显著低于对照组(P<0.05)。见表4。

分
MMSE: 简易智能状态检查量表; ADL: 日常生活活动能力量表; HAMD: 汉密顿抑郁量表。
与治疗前, *P<0.05; 与对照组比较, #P<0.05。
2.4 2组患者治疗前后EPSA情况比较
治疗后, 2组EPSA指标均较治疗前有所改善(P<0.05)。治疗后,观察组α频谱相对功率值显著高于对照组,θ频谱、δ频谱相对功率值显著低于对照组,差异有统计学意义(P<0.05)。见表5。
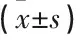
表5 2组患者治疗前后EPSA情况比较
EPSA: 脑电图频谱功率分析。与治疗前, *P<0.05;
与对照组比较, #P<0.05。
3 讨 论
VD主要表现为认知功能缺损,多见于60岁以上老年人群,其发生机制尚未明确,可能与脑血管疾病所致的脑区低灌注有关。VD的病理基础主要是广泛的脑动脉粥样硬化及脑梗死,动脉粥样硬化引起颈动脉的狭窄、闭塞,同时血管受损,造成血管持续缺血、缺氧,进而导致大脑参与认知功能的区域处于长期缺血性低灌注状态[7], 一定程度上影响患者的认知功能,产生血管性痴呆。近年来VD的患病率呈持续增高的趋势,患者出现的认知功能障碍已成为影响其日常生活能力的主要原因。目前,临床治疗VD患者的关键步骤是提高患者大脑缺血低灌注区域的神经细胞代谢能力[8], 保护脑组织内海马神经元,通过逆转可逆性神经元的损伤,减轻VD发病的临床症状。同时,由于VD发病大多与其原发性脑血管病有关,临床可通过对原发性脑血管病的控制,避免神经细胞长期受损,以恢复患者认知功能,提高生活质量。
神经内科将高压氧疗法广泛应用于脑卒中等缺血缺氧性脑病的治疗,同时也用于治疗VD。临床研究[9]发现,高压氧联合药物治疗可显著提高老年VD患者的行为和定向力、记忆力和计算能力等认知能力。本研究过程中,观察组临床疗效总有效率显著高于对照组,观察组的丹参注射液是一种从中药丹参和降香中提取的复方中药制剂,具有抑制血小板聚集,防止血栓形成的作用,可控制原发性脑血管疾病的病情; 丹参能起钙拮抗作用,通过改善VD患者缺血损伤时脑组织细胞内钙离子的积聚情况,有效避免神经元膜脂氧化[10], 以维持脑组织细胞内离子内环境处于平衡状态,减少继发性损害。而常规治疗药物中,尼莫地平作为一种能保护神经元的钙离子拮抗剂,可通过抑制脑组织细胞内的钙超载有效避免因钙超载导致的损伤,以达到修复神经元功能,保护血管活性及神经元的功效[11]。以上药物配合高压氧治疗,利用高压氧保护患者血脑屏障的优势,增强血脑屏障的通透性,提高药物利用效率[12], 充分发挥药物治疗作用。这提示在高压氧联合常规药物治疗基础上联合丹参注射液治疗VD, 临床疗效显著,能够缓解VD临床症状,改善认知功能。
此外,高压氧联合药物治疗能够提高脑损伤处氧分压,迅速恢复正常供血供氧,减轻VD患者的脑组织缺血再灌注损伤,减少氧自由基损害,且相对降低红细胞比积和血浆黏度,增强纤维蛋白酶活性,从而抑制血小板聚集,减少红细胞聚集。本研究结果中,观察组治疗后血浆黏度、全血高切黏度、红细胞聚集指数均显著低于对照组,这是因为丹参注射液药物作用后,一定程度减少脂质过氧化物的含量,且可提高超氧化物歧化酶在脑供血不足区域的含量,增加血清中超氧化物歧化酶的活性。超氧化物歧化酶[13-15]具有提高清除过量氧自由基的能力,能够提升缺血局灶对缺氧状态的抵抗能力,减少脑组织膜类结构的损害,进而保护脑血管生物膜。同时,丹参注射液起效后可选择性抑制血栓素B2合成酶的活性,进而降低血浆黏度、有效抑制血小板聚集,改善VD患者脑梗死部位周围的血液循环供应情况。
PI是临床反映血管阻力的重要指标[16-18], Vicenzini E等[19]研究发现, VD患者血流速度减慢, PI指数出现增高趋势,这主要是因VD发病前存在脑动脉粥样硬化及脑梗死。本研究中,高压氧联合药物治疗1个月后,观察组BA、MCA、ACA、PCA及VA处PI均显著低于对照组,这说明在高压氧联合常规药物治疗的基础上联合丹参注射液更能显著改善PI。主要是因为丹参注射液中含有丹参酮类成分,因丹参酮具有脂溶性强的特点,利于自身及其他药物通过血脑屏障进入脑组织,增加脑组织血液灌注量,改善脑组织微循环,进而降低脑动脉血管张力,充分扩张脑血管,最终显著降低脑血管阻力,改善脑血流情况并促进脑组织恢复。VD患者PI水平受脑血流量和血流速度的影响,联合丹参注射液治疗后可显著改善脑血管灌注量,加快VD患者脑血流速度,最终改善梗死部位的搏动指数水平[20]。
治疗后, 2组患者MMSE评分、ADL评分及HAMD评分均较本组治疗前显著改善,且观察组显著优于对照组,说明高压氧联合丹参注射液治疗起到了抗栓、调脂及抗氧化的作用,通过改善血管壁通透性,有效减轻脑损伤程度,可有效保护脑微血管平滑肌细胞,活化残存神经元细胞[21], 进而改善VD患者认知功能,提高其自主生活能力,减少抑郁等不良情绪。Leon-Carrion J等[22]研究发现,脑功能受损时,定量脑电图中表现为δ、θ频段功率比例上升, α频段功率比例降低。治疗后, 2组患者δ、θ频段比例下降,α频段比例上升,这证实了高压氧联合药物治疗可改善VD患者的脑电活动及相应皮层功能,且观察组α频谱、θ频谱、δ频谱相对功率值均显著优于对照组,提示联合丹参注射液改善效果更为显著,丹参注射液可改善神经元功能,调节神经元缺血或代谢水平。
综上所述,高压氧联合丹参注射液治疗VD患者效果显著,能有效改善患者血液流变学指标及PI指数水平,有助于改善患者认知功能。
