俯卧位通气在重症急性呼吸窘迫综合征临床救治中的价值
2019-09-16武华栋
武华栋
北京市石景山医院重症医学科,北京 100040
作为一种常见的临床综合征,急性呼吸窘迫综合征主要表现为低氧血症,其与肺内原因、肺外原因密切相关,病情危急、死亡率高,受到了临床的高度重视。目前,临床针对重症急性呼吸窘迫综合征患者多采用机械通气治疗,最新研究发现,在重症急性呼吸窘迫综合征临床救治中应用俯卧位通气治疗对于增强预后、维持患者血流动力学稳定有着重要的意义[1]。为探究其应用效果,纳入的病例均为该院2018年1—12月重症急性呼吸窘迫综合征患者,共计60例,报道如下。
1 .资料与方法
1.1 一般资料
于该院收集60例重症急性呼吸窘迫综合征患者病例资料,随机数字表法实施分组,观察组与对照组各30例。观察组:男17例,女13例,年龄为27~74岁,平均年龄为(53.5±6.6)岁;对照组:男 16 例,女 14 例,年龄为 25~76岁,平均年龄为(53.1±6.5)岁。患者接受临床诊断及MRI、CT检查,证实为重症急性呼吸窘迫综合征,与国际临床诊断标准相符[2];排除肝肾功能疾病及精神障碍疾病患者。两组患者一般资料具有可比性(P>0.05)。研究符合医学伦理,并经过医学伦理委员会批准、认可,所有研究对象均为自愿参与研究,签订知情同意书。
1.2 方法
对照组:采用常规仰卧位通气,护理人员协助患者采取仰卧姿势接受通气治疗,监测患者临床指标,确保患者呼吸通畅。观察组:采用俯卧位通气方式,患者入科后24 h符合急性呼吸窘迫综合征标准后采用标准俯卧位通气处理,每天帮助患者清理分泌物,与此同时患者Ramsay评分达到4~5分后给予患者瑞芬太尼、丙泊酚以及咪达唑仑镇痛镇静药物治疗,保持俯卧位通气模式,确保每天俯卧时间>16 h。治疗期间给予肺保护性通气策略。
1.3 统计方法
研究所有数据均在SPSS 22.0统计学软件上进行分析,所有计数资料采用百分比(%)表示,组间差异比较进行 χ2检验,计量资料用(±s)表示,组间进行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 观察组与对照组患者各个时点血流动力学指标比较
观察组患者pH、PaCO2指标在治疗前与对照组差异无统计学意义(P>0.05),治疗后 1、12、24 h 两项指标均优于对照组,差异有统计学意义(P<0.05),见表1。
表1 观察组与对照组患者各个时点血流动力学指标比较(±s)
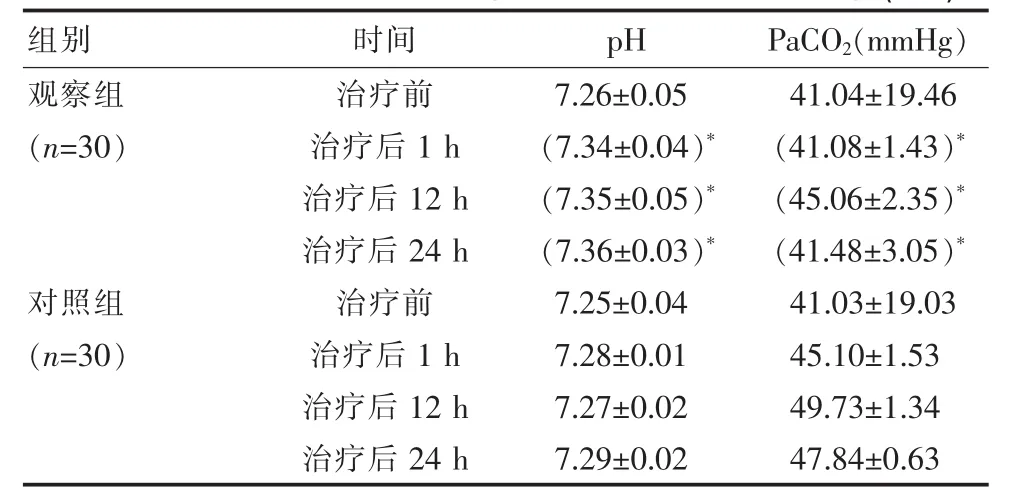
表1 观察组与对照组患者各个时点血流动力学指标比较(±s)
注:与对照组比较,*P<0.05。
组别 时间 p H P a C O 2(m m H g)观察组(n=3 0)对照组(n=3 0)治疗前治疗后1 h治疗后1 2 h治疗后2 4 h治疗前治疗后1 h治疗后1 2 h治疗后2 4 h 7.2 6±0.0 5(7.3 4±0.0 4)*(7.3 5±0.0 5)*(7.3 6±0.0 3)*7.2 5±0.0 4 7.2 8±0.0 1 7.2 7±0.0 2 7.2 9±0.0 2 4 1.0 4±1 9.4 6(4 1.0 8±1.4 3)*(4 5.0 6±2.3 5)*(4 1.4 8±3.0 5)*4 1.0 3±1 9.0 3 4 5.1 0±1.5 3 4 9.7 3±1.3 4 4 7.8 4±0.6 3
2.2 观察组与对照组患者治疗后氧合指数比较
与治疗前相比,两组患者治疗后3、7、14 d氧合指数均有所改善,差异有统计学意义(P<0.05);观察组患者治疗后与对照组比较,氧合指数优于对照组,差异有统计学意义(P<0.05),见表 2。
表2 观察组与对照组患者治疗后氧合指数比较[(±s),mmHg]

表2 观察组与对照组患者治疗后氧合指数比较[(±s),mmHg]
组别第0天第3天第7天 第1 4天观察组(n=3 0)对照组(n=3 0)t值P值1 4 5.2 8±3 1.2 4 1 4 6.3 8±3 0.2 8 0.3 4 0>0.0 5 2 9 6.3 9±4 3.5 2 1 6 4.4 7±5 3.7 8 5.6 8 2<0.0 5 3 2 7.2 9±6 7.3 6 1 7 8.3 3±7 2.4 5 8.4 7 0<0.0 5 3 5 7.2 9±7 3.2 5 1 8 4.9 3±6 7.3 6 1 0.5 9 6<0.0 5
2.3 观察组与对照组患者预后相关指标比较
与对照组相比,观察组患者呼吸机使用时间、带管时间及住院时间等均较短,两组比较差异有统计学意义(P<0.05),见表 3。
表3 观察组与对照组患者预后相关指标比较[(±s),d]
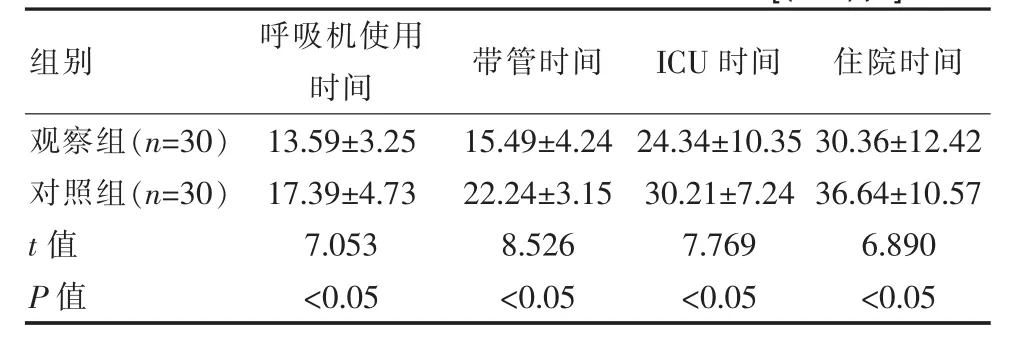
表3 观察组与对照组患者预后相关指标比较[(±s),d]
组别呼吸机使用时间带管时间I C U时间 住院时间观察组(n=3 0)对照组(n=3 0)t值P值1 3.5 9±3.2 5 1 7.3 9±4.7 3 7.0 5 3<0.0 5 1 5.4 9±4.2 4 2 2.2 4±3.1 5 8.5 2 6<0.0 5 2 4.3 4±1 0.3 5 3 0.2 1±7.2 4 7.7 6 9<0.0 5 3 0.3 6±1 2.4 2 3 6.6 4±1 0.5 7 6.8 9 0<0.0 5
2.4 观察组与对照组患者不良事件发生情况比较
对两组患者不良事件发生情况予以随访观察,结果发现观察组有1例出现心律失常,1例出现气胸,不良事件发生率为6.7%,低于对照组的23.3%,差异有统计学意义(P<0.05),见表 4。
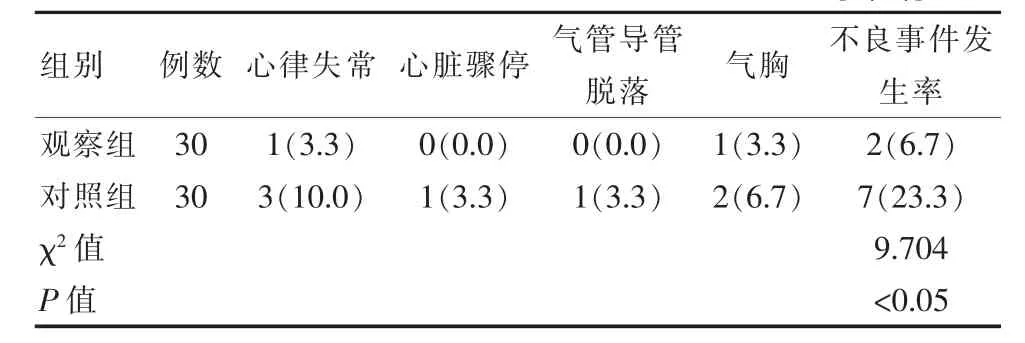
表4 观察组与对照组患者不良事件发生情况比较[n(%)]
3 讨论
作为临床上常见的非心源性肺水肿疾病,急性呼吸窘迫综合征起病急,患者双肺浸润影以及肺顺应性会明显降低。目前临床多采用机械通气疗法对急性呼吸窘迫综合征患者予以治疗,常用的辅助治疗方式包括肺复张、俯卧位通气、糖皮质激素治疗等,其中以俯卧位通气治疗法价格最为低、操作简单,得到了临床的一致认可[3]。以往学者在研究中对急性呼吸窘迫综合征患者给予胸部CT检查,结果显示患者肺部损伤很大程度上是其重力依赖的肺部区域,而非检查显示的肺泡损伤[4-6],且患者呼吸系统顺应性与充气肺部组织有着密不可分的联系,基于这一研究结果,俯卧位通气治疗在急性呼吸窘迫综合征中得以应用,该治疗方式能够将病患背侧重力依赖区血流分布到腹侧,通过减少分流实现对患者氧合指数的改善。文献报道,俯卧位通气能够对患者自身重力引起的塌陷肺泡及心脏压迫得以复张,且重新分布患者血流,减少重力依赖区的受压,进而对患者通气血流比例起到改善作用[7]。与此同时,在俯卧位状态下,患者肺泡膨胀程度能够明显缓解,维持肺泡稳定性,改善患者的重力梯度,此时患者肺损伤会呈现均匀变化,减轻临床症状。目前,急性呼吸窘迫综合征氧合机制尚不明确,研究发现采用俯卧位通气能够使依赖区肺不张减轻,保障正压通气的合理性,与此同时还能够减少呼吸机相关不良事件的发生。俯卧位通气强调对患者肺部的保护,其与低潮气量联合能够对患者生存率起到显著的改善作用。学者陈玺等[5]在研究中对31例创伤后重症急性呼吸窘迫综合征患者给予俯卧位通气治疗,结果显示该组患者治疗后第3、7、14天氧合指数分别为 (176.84±68.92)mmHg、(296.38±112.44)mmHg、(369.28±123.67)mmHg, 均显著高于对照组 (P<0.05),体现了俯卧位通气对患者氧合指数的改善作用[8]。从该次研究结果看,观察组患者治疗后第3、7、14天氧合指数分别为 (296.39±43.52)mmHg、(327.29±67.36)mmHg、(357.29±73.25)mmHg,均优于对照组,与以往学者研究结果一致。该次研究观察组患者呼吸机使用时间、ICU时间(13.59±3.25)d、(24.34±10.35)d,均较对照组短,治疗后发生心律失常、心脏骤停等不良事件占6.7%,少于对照组的23.3%,差异有统计学意义(P<0.05),体现了该治疗方式的有效性与安全性,与该学者研究结果一致。
综上所述,对重症急性呼吸窘迫综合征患者给予俯卧位通气,有利于维持血流动力学稳定,促进氧合指数改善,加快患者康复进程,降低不良事件发生率,可广泛应用于临床。
