中医“肾主骨生髓”理论联合运动疗法治疗糖尿病骨质疏松患者的疗效观察
2019-09-12贺生才潘华山荆纯祥杨麟赵自明
贺生才, 潘华山, 荆纯祥, 杨麟, 赵自明
(广州中医药大学,广东广州 510006)
糖尿病是一种威胁人类健康的严重的代谢性疾病,全球超过5 000万的人已经受到糖尿病影响。糖尿病性骨质疏松(diabetic osteoporosis,DOP)的发生率不断上升,其发病机制尚不明了。西医治疗一般给予钙剂、补充维生素D、性激素、双膦酸盐、降钙素、氟化物等治疗,但是西药治疗仍然存在着药物的不良反应、患者的不耐受以及很多药物价格昂贵等问题,从而使其临床应用受到了不同程度的限制。传统中医认为,本病的基本病机是肝肾亏虚、瘀血阻络,治疗上多采用滋补肝肾、化瘀通络等方法。中药具有作用靶点多、副作用小等特点,在治疗糖尿病方面具有独特优势,但是由于中药治疗的疗程较长,患者的依赖性受到限制。运动疗法是利用人体肌肉关节的活动,达到防治疾病,促进身心功能恢复和发展的一种疗法。运动疗法常根据患者的情况,以运动处方的形式,选择合适的运动方法和运动量,在糖尿病的治疗中有重要作用,已经成为当前研究的热点之一,但目前鲜有从运动处方联合中药治疗角度做进一步的研究。本研究主要探讨中医“肾主骨生髓”理论联合运动处方对DOP的治疗作用,现将研究结果报道如下。
1 对象与方法
1.1研究对象及分组选取2016年1月至2017年8月在广州中医药大学第一附属医院就诊的明确诊断为DOP的71例患者为研究对象。采用随机数字表法将患者随机分为试验组35例和对照组36例。
1.2诊断标准
1.2.1 西医诊断标准 2型糖尿病的诊断参照《中国2型糖尿病防治指南(2013年版)》[1]中的诊断及分型标准;骨质疏松症的诊断参照中国人骨质疏松症建议的诊断标准[2]。
1.2.2 中医诊断和辨证标准 参照2002年《中药新药临床研究指导原则》[3]和国家技术监督局发布的《中医临床诊疗术语:证候部分》中的相关标准拟定肾虚证诊断标准。①腰脊酸痛;②胫膝酸软;③耳聋耳鸣;④性欲低下;⑤发脱齿摇;⑥尿频或夜尿频数;⑦自汗、盗汗;⑧畏寒恶风;⑨脉细无力,舌淡或淡紫。患者均符合以上①②③④⑤标准,并具备⑥⑦⑧⑨诸症之二,即可诊断。
1.3纳入标准①符合上述2型糖尿病和骨质疏松症诊断标准;②年龄在18~65岁;③无长期卧床史,未服用糖皮质激素、维生素D、钙剂等影响骨代谢的药物;④无肢体功能障碍,肢体肌力均≥4级,有能力完成本试验中的运动训练的患者。
1.4排除标准①年龄>65岁或<18岁的患者;②1型糖尿病、妊娠糖尿病及其他特殊类型糖尿病的患者;③其他代谢性疾病引起的骨质疏松症,如甲状腺功能亢进症、甲状旁腺功能亢进症和长期使用影响骨代谢药物(如糖皮质激素)的患者;④合并有重要脏器严重疾病,如肝功能异常、肾功能衰竭、心功能衰竭、中风和恶性肿瘤患者;⑤孕妇和哺乳期妇女,或有意在未来1年内怀孕者;⑥消化道活动性溃疡及有出血倾向的患者;⑦近1个月内有糖尿病酮症、酮症酸中毒以及感染者;⑧骨质疏松晚期,出现畸形、残疾和失去劳动力的患者;⑨长期服用其他有关治疗药物,不能立即停药的患者。
1.6干预措施
1.6.1 常规治疗 所有患者均接受2型糖尿病的常规处理,包括饮食控制和口服降糖药物,并给予常规护理和健康宣教。
1.6.2 对照组 在控制血糖基础上给予以中医“肾主骨生髓”为指导原则的中药辨证治疗,予以右归丸加减[基本方药组成为:熟地黄24 g、山药12 g、山茱萸12 g、枸杞子12 g、菟丝子12 g、鹿角胶15 g(烊化)、杜仲12 g、肉桂3 g、当归10 g、制附子12 g],每天1剂,煎煮2次,将2次药液混合在一起后分装为2袋,150 mL/袋,由广州中医药大学第一附属医院煎药室统一煎制提供。
1.6.3 试验组 在对照组基础上,给予配合运动疗法治疗。首先,从运动前的检查准备、运动中的自我监控和运动后的恢复保健等三个环节详细说明运动的注意事项,培训家属或陪护作为助手,帮助患者完成训练[4,5]。根据患者的心肺耐力、身体素质、肌力(和耐力)和柔软素质等四个方面,制订运动处方,在饮食固定基础上确定每日运动量。运动量由运动的强度、时间、频率3个因素决定,运动强度通过自测脉搏来衡量,运动的适宜脉率=170-年龄(岁)。每次累计运动时间一般以20~30 min为佳,运动频率至少为3次/周。运动疗法分为两个阶段。第一阶段为运动前后患者自身对照,运动前进行心电图、B超、肝肾功能等检测,为患者解释运动方法和自我评估方法;第二阶段为患者制定运动处方:从运动项目、运动强度、运动时间和运动频率等四项内容制定出系列量化运动处方。(1)运动项目的选择:根据患者的爱好、自身条件灵活选定一种,如健身操或者太极拳,运动项目必须单一;(2)运动时机:餐后60~90 min进行;(3)运动时间和频率:每日运动1~2次,每次运动时间20~30 min,每日运动时间共40~60 min;(4)运动强度:中等负荷强度运动;(5)注意事项:运动时必须保证患者的安全,避免受伤及低血糖反应等;(6)运动时间跨度为8周。于运动干预开始时及运动干预8周后分别检测骨密度(BMD),并比较2组患者运动干预前后各项指标的变化情况。
1.6.4 疗程 2组疗程均为8周。
1.7观察指标
1.7.1 代谢指标 分别于干预前和干预8周后,采用全自动生化分析仪(日本奥林巴斯,型号AU2700)测定2组患者的空腹血糖(FPG)、餐后2 h血糖(2hPG)、糖化血红蛋白(HbA1c),总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C),血清钙、磷、碱性磷酸酶(ALP)水平。
1.7.2 肥胖指标 分别于干预前和干预8周后,通过自动电子秤,测量并记录2组患者体质量、身高、腰围,计算体质量指数(BMI),BMI=体质量/身高2。
伴随着种植密度的不断增加会导致玉米株高度、玉米穗位置、空杆率、倒伏率等不断增加。在实际实验的过程中种植密度在每个处理区6.80万株或以下时,玉米出现空杆率与倒伏率接近为0,当种植密度在每个处理区6.80万株之上时就会导致玉米出现空杆率与倒伏率约为0.4%—2.5%,在实际试验的过程中增加玉米兴玉101的种植密度不仅会延长玉米的生长期,同时在玉米生长期后的气温较低会对玉米籽粒灌浆产生较为严重的影响。随着玉米生长期的延长会导致玉米籽粒灌浆不充分最终导致玉米单株产量降低。但增加种植密度能够通过群体产量增加的方式对单株玉米产量低的情况进行弥补。因此可以针对逐量增加种植密度的方式为玉米产量提供保障。
1.7.3 BMD测定 按照世界卫生组织(WHO)制定的标准[6],即采用双能X线吸收法(DXA)测量腰椎和股骨近端的BMD作为骨质疏松诊断的金标准,采用全身型双能X线骨密度仪(美国GE公司的DPX-NT),测量时采取仰卧位,测定部位系股骨、三角骨、大转子骨。BMD测定结果的分类标准,参考国际临床骨密度学会共识文件(2005年版)[7],划分为正常骨量、低骨量、骨质疏松3个梯度。
1.8疗效评定标准依据2002年《中药新药临床研究指导原则》[3]中有关治疗消渴病(糖尿病)和骨萎病(骨质疏松症)的疗效标准制定。显效:症状消失,症状体征积分下降70%以上,DXA检测BMD提高>2%,骨代谢生化指标测定有明显好转;FPG及2hPG下降至正常范围,或FPG或2hPG下降超过治疗前的40%,HbA1c≤6.2%,或下降超过治疗前的30%。有效:症状明显减轻,症状体征积分下降30%~70%之间,DXA检测BMD提高1%~2%,骨代谢生化指标有一定好转;FPG及2hPG下降超过治疗前的20%,但未达到显效标准,HbA1c下降超过治疗前的10%,但未达到显效标准。无效:治疗后症状无明显变化,症状体征积分下降<30%,DXA检测BMD提高<1%,骨代谢生化指标测定无变化;FPG、2hPG及HbA1c无下降,或下降未达到有效标准。
1.9统计方法采用SPSS 15.0统计软件对研究所得数据进行统计学处理。计量资料采用均数±标准差(-x±s)表示,组间比较采用独立样本t检验,干预前后比较采用配对t检验;计数资料用率或构成比表示,组间比较采用χ2检验或Fisher检验,小样本有序分类资料组间比较采用秩和检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 2组患者基线资料比较试验组35例患者中,男性23例,女性12例;年龄40~68岁,平均年龄(51.3±10.4)岁。对照组36例患者中,男性20例,女性16例;年龄41~65岁,平均年龄(50.8±11.2)岁。2组患者的性别、年龄、体质量、腰围、BMI、血压、血糖、血脂、吸烟史及试验前BMD情况等基线资料比较,差异均无统计意义(P>0.05),具有可比性。
2.2 2组患者的临床疗效比较表1结果显示:干预8周后,试验组的总有效率为88.6%,对照组为72.2%。组间比较,试验组的疗效优于对照组,差异有统计学意义(P<0.05)。
2.3 2组患者干预前后血糖控制指标比较表2结果显示:干预8周后,2组患者的FPG、2hPG、HbA1c水平均较干预前明显下降(P<0.01),且试验组对FPG、2hPG、HbA1c水平的下降作用均明显优于对照组,差异均有统计学意义(P<0.05或P<0.01)。

表1 2组患者临床疗效比较Table 1 Comparison of clinical efficacy in the two groups n(p/%)

表2 2组患者干预前后血糖控制指标比较Table 2 Comparison of glucose-related indicators in the two groups before and after intervention (-x±s)
2.4 2组患者干预前后BMD值比较表3结果显示:干预8周后,试验组患者的股骨颈、三角骨及大转子骨的BMD值均较干预前有不同程度升高(P<0.05或P<0.01),而对照组患者干预前后的BMD值均无显著性变化(P>0.05);干预后组间比较,试验组对股骨颈、三角骨及大转子骨的BMD值的升高作用均优于对照组,差异均有统计学意义(P<0.05)。
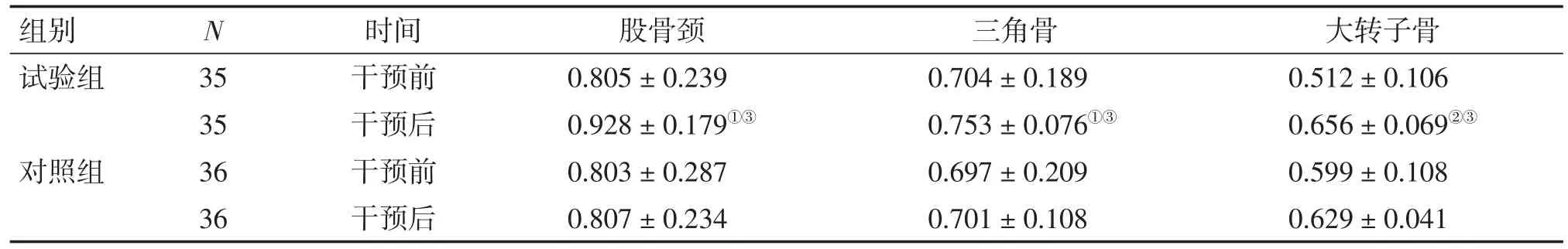
表3 2组患者干预前后BMD值比较Table 3Comparison of BMD in the two groups before and after intervention[-x±s,ρA/(g·cm-2)]
2.5 2组患者干预前后骨代谢指标比较表4结果显示:干预8周后,试验组患者的血钙、血磷和ALP等骨代谢指标均较干预前改善(P<0.05),而对照组患者仅血磷较干预前改善(P<0.05);干预后组间比较,试验组对血钙和ALP水平的改善作用优于对照组,差异均有统计学意义(P<0.05或P<0.01)。
2.6 2组患者干预前后脂质代谢指标比较表5结果显示:干预8周后,试验组患者的TC、TG、LDL-C水平均较干预前明显降低,HDL-C水平均较干预前明显升高,差异均有统计学意义(P<0.01);而对照组患者仅TC、TG水平较干预前明显降低(P<0.01)。干预后组间比较,试验组对TC、TG、LDL-C水平的降低作用和对HDL-C水平的升高作用均优于对照组,差异均有统计学意义(P<0.05或P<0.01)。
2.7 2组患者干预前后BMI和腰围比较表6结果显示:干预8周后,2组患者BMI和腰围均较干预前明显降低(P<0.01),且试验组在降低BMI方面明显优于对照组,差异有统计学意义(P<0.01)。
表4 2组患者干预前后骨代谢指标比较Table 4 Comparison of bone metabolism-related biochemical indicators in the two groups before and after intervention[±s,c/(mmol·L-1)]

表4 2组患者干预前后骨代谢指标比较Table 4 Comparison of bone metabolism-related biochemical indicators in the two groups before and after intervention[±s,c/(mmol·L-1)]
①P<0.05,与干预前比较;②P<0.05,③P<0.01,与对照组干预后比较
组别试验组对照组ALP 41.911±5.072 37.063± 3.797①②41.064±5.942 39.297±4.488 N 35 35 36 36时间干预前干预后干预前干预后血钙2.02±0.68 2.33± 0.26①③2.08±0.57 2.15±0.22血磷0.992±0.067 1.209±0.045①1.002±0.051 1.193±0.045①

表5 2组患者干预前后脂质代谢指标比较Table 5Comparison of lipid metabolism indicators in the two groups before and after intervention[-x±s,c/(mmol·L-1)]
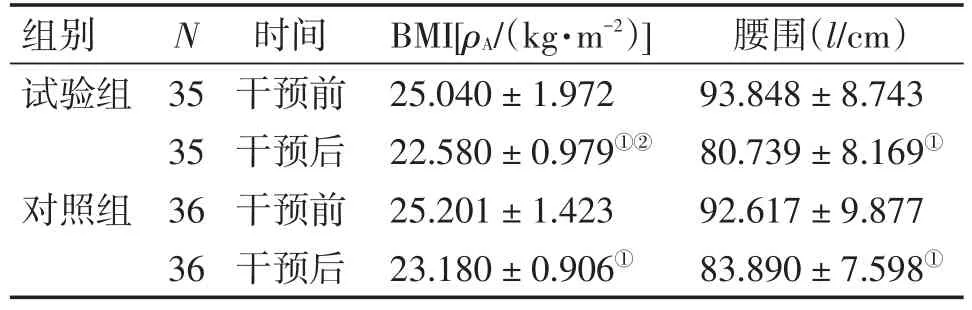
表6 2组患者干预前后BMI和腰围比较Table 6 Comparison of BMI and waist circumference in the two groups before and after intervention (-x±s)
3 讨论
糖尿病是由于胰岛素分泌不足或者胰岛素抵抗引起的体内糖代谢发生紊乱的代谢性疾病。近年来,糖尿病发病率呈快速增长趋势,并且逐渐成为危害全球公众健康的一个重要因素,特别是与肥胖和代谢障碍密切相关的2型糖尿病。骨质疏松是一种进展缓慢的骨代谢性疾病,患者骨骼中存在骨质丢失,骨微结构遭到破坏,骨折发生风险明显增加。最近糖尿病与骨质疏松及其骨折的相关性越来越受到关注。流行病学调查显示,21.1%的糖尿病患者伴发骨质疏松性骨折[8],糖尿病组骨折风险与非糖尿病组相比,其相对危险度(RR)为1.38[9]。糖尿病虽作为骨质疏松性骨折的独立危险因素之一[10],但是仍有相当大一部分糖尿病患者骨质疏松未被及时诊断和治疗。因此,探索治疗糖尿病性骨质疏松(DOP)的有效手段,已成为临床的迫切需要。
双能X线吸收法(DXA)是目前国际学术界公认的骨密度(BMD)的检测方法,其测定值可作为骨质疏松症的诊断金标准[11]。钙、磷矿物元素是人体的重要储备物,正常人体内的99%钙存在于骨和牙齿中。机体代谢过程中,体内也会进行钙、磷代谢[12]。当骨丢失,体内的钙磷也会随着减少。因此,检测体内的钙磷含量可以对骨组织进行评价。血清ALP是评价骨形成和骨重建的常用生化指标,其50%来源于骨。运动是影响BMD的一个重要因素,运动方式对骨骼肌的负荷作用不同,对BMD产生不同的影响。适当的运动在增加肌肉质量,增强肌力的同时,BMD也可获得不同程度的提高,研究[13]显示,肌力与BMD呈正相关,肌力的增加有助于骨量的维持。本研究结果显示,运动干预后,患者的BMD明显上升,血清中钙、磷含量明显升高,ALP明显降低,说明运动联合中药治疗可增加DOP患者的BMD,减少骨量的丢失,提高钙、磷的含量,抑制骨矿物质的丢失。高血糖环境对骨代谢通过不同的机制产生不利影响,使骨代谢指标及参数出现异常,导致BMD降低及骨量流失等问题。高血糖会促进骨髓间充质干细胞(BMSCs)向脂肪细胞分化,抑制成骨细胞的分化,而成骨细胞和脂肪细胞均来源于共同的细胞前体BMSCs[14]。高血糖激活破骨细胞,动员骨钙、磷,促使骨吸收增强,引起骨质疏松[15]。研究[16]表明,BMI的增加对BMD及骨形成不利,且肥胖程度越大,骨折风险也越大。FPG反映的是即刻的血糖水平;HbA1c反映的是近8~12周的血糖水平,是糖尿病疗效观察的“金标准”[17]。脂肪细胞和成骨细胞都源于BMSCs,骨髓内脂肪细胞增加可影响成骨细胞的分化和功能,增加破骨细胞活性,影响骨矿化[18]。血清TG、TC、HDL-C、LDL-C则均是血脂谱的指标,其水平可有效反映糖尿病患者的血脂变化[19]。本研究结果表明,运动可以改善血糖、血脂水平,有利于骨代谢,从而达到治疗骨质疏松症的目的。
本研究结果发现,中药结合运动处方治疗DOP较单纯使用中药治疗的效果佳,其BMD、骨代谢指标以及糖脂代谢指标均得到了有效改善。相对于其他糖尿病并发症,DOP增加了跌倒及意外骨折的风险。脆性骨折多源于DOP[20]。糖尿病患者长期肝肾脾胃不足,而肾主骨,滋养骨髓,肝藏血,肾藏精,精血相互化生,肝肾不足则精血不足,骨髓失养。传统中医临床多基于“肾主骨生髓”理论,以补肝肾、强筋骨方剂治疗DOP[21-23]。右归丸方中以附子、肉桂温肾阳为君,鹿角胶、杜仲、菟丝子益精血为臣,熟地黄、山药、山茱萸、当归、枸杞子滋肾阴、养肝血、补脾气为佐使药。诸药配伍,体现“阴中求阳”,共奏温肾阳、补精血以培补肾中元阳之功效。研究证明,中医药治疗DOP有一定优势,具有副作用小、安全性好、价格便宜的优点。而运动疗法具有便捷、经济、有效等特点,不断地被用于临床,已成为当前的研究热点之一。
综上所述,以中医“肾主骨生髓”理论为指导原则的中药治疗联合运动疗法治疗DOP的临床疗效优于单纯中药治疗,适合在临床中推广应用。
