乳腺浸润性导管癌的超声表现与组织学分级及Ki-67标记指数的相关性研究
2019-09-12徐茂林刘玉林曾书娥翁高龙
李 芳,徐茂林,刘玉林,曾书娥,翁高龙,唐 浩
1. 湖北省肿瘤医院超声科,湖北 武汉430079;
2. 湖北省肿瘤医院放射科,湖北 武汉430079;
3. 湖北省肿瘤医院病理科,湖北 武汉430079
乳腺癌是女性最常见的恶性肿瘤,其发病率呈迅速上升趋势且伴年轻化,病灶的组织学分级及生物学预后因子是患者治疗及预后方案选择的重要决定因素[1-2]。浸润性导管癌(invasive ductal carcinoma,IDC)约占乳腺癌的75%,是乳腺癌中最常见的病理学类型[3]。本研究收集湖北省肿瘤医院经手术后病理学检查证实的IDC患者356例,探讨其超声表现与组织学分级、生物学预后因子Ki-67标记指数之间的相关性,旨在提高对超声在IDC诊断中的临床应用价值的认识。
1 资料和方法
1.1 一般资料
收集2015年1月—2017年12月于湖北省肿瘤医院经病理学检查证实的IDC患者356例,病灶均为单发肿块,超声检查前未予穿刺活检、放化疗等治疗;术前超声图像、术后病理学及免疫组织化学资料完整。患者均为女性,年龄29~72岁,平均年龄(46.6±10.8)岁。
1.2 方法
采用GE Logiq 9彩色多普勒超声诊断仪,探头频率为5.0~12.0 MHz。患者取仰卧位,充分暴露双侧乳房,对所触及的乳腺肿块或可疑病变区进行多切面探查,必要时行双侧对比探查。所有图像均由2名超声诊断经验丰富的高年资医师,在未知病理学及免疫组织化学检查结果的情况下分别评阅,判断不一致时经讨论达成统一意见。观察记录肿瘤形状、微钙化、毛刺与否、周边有无高回声晕、后方回声是否衰减、最大径及肿块内部周边的血流。其中彩色多普勒血流显像参考Alder等[4]的半定量法分级:0级为病灶内未探及血流;Ⅰ级为少量血流,病灶内可探及1~2个点状或棒状血流;Ⅱ级为病灶内可探及3~4个点状血流或1条血流长度可接近或超过病灶半径;Ⅲ级为病灶内可探及3条以上血管或血管相互连通并交织成网状。本研究将Ⅱ~Ⅲ级定义为血流丰富。
全部患者均行肿块切除或乳腺癌根治术,对所切肿块标本进行常规取材、固定及染色,使用光学显微镜观察。应用Elston和Ellis改良的Bloom-Richardson半定量分级法[5],由2名病理学诊断经验丰富的高年资医师,根据腺管形成、核多形性异型性及核分裂象计数3项指标,协商一致进行组织学分级(Ⅰ级、Ⅱ级、Ⅲ级)。根据2011年《St.Callen 早期乳腺癌初始治疗国际专家共识》判定Ki-67的阳性率:Ki-67标记指数≥14%为高阳性率组;ki-67标记指数<14%为低阳性率组[6]。
1.3 统计学处理
使用SPSS 17.0软件进行统计学分析,应用χ2检验、Spearman秩相关法分析病灶的超声表现(肿瘤形状、微钙化、毛刺与否、周边有无高回声晕、后方回声是否衰减、最大径及内部周边的血流)、组织学分级(Ⅰ级、Ⅱ级、Ⅲ级)、Ki-67阳性率(低阳性率、高阳性率)的相关性。P<0.05为差异有统计学意义。
2 结 果
2.1 超声表现
356例IDC均为单发、肿块型病灶,其中(类)圆形96例(27.0%),不规则形260例(73.0%),出现微钙化175例(49.2%),有毛刺132例(37.1%),周边高回声晕197例(55.3%),后方回声衰减113例(31.7%)。所有患者肿瘤最大径约为1.1~7.0 cm,最大径≥2 cm者239例(67.1%)。血流0~Ⅰ级者161例(45.2%),血流Ⅱ~Ⅲ级者195例(54.8%)。
2.2 病理学及免疫组织化学检查结果
组织学分级Ⅰ级58例(16.3%),Ⅱ级192例(53.9%),Ⅲ级106例(29.8%);Ki-67低阳性率组90例(25.3%),高阳性率组266例(74.7%)。
2.3 IDC的超声表现与组织学分级及Ki-67标记指数的关联性
IDC不同组织学分级在肿瘤形状、血流表现方面,差异有统计学意义(P均<0.05),肿瘤形状、血流与组织学分级具有一定的相关性(r分别为0.418、0.427;P均<0.05);另外,Ki-67高阳性率组和低阳性率组在肿瘤最大径、血流表现方面,差异有统计学意义(P均<0.05),肿瘤最大径、血流与Ki-67的阳性率具有一定的相关性(r分别为0.432、0.497;P均<0.05)。而IDC的其他超声表现(包括微钙化、毛刺与否、周边有无高回声晕、后方回声是否衰减)与组织学分级、Ki-67的阳性率均无明显关联性(P均>0.05,表1,图1~3)。

表 1 IDC的超声表现与组织学分级、Ki-67表达的关联性
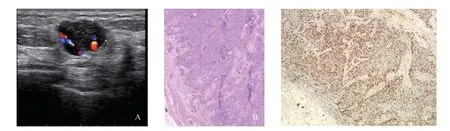
图 1 典型病例1(女性,48岁)的超声表现及病理学观察
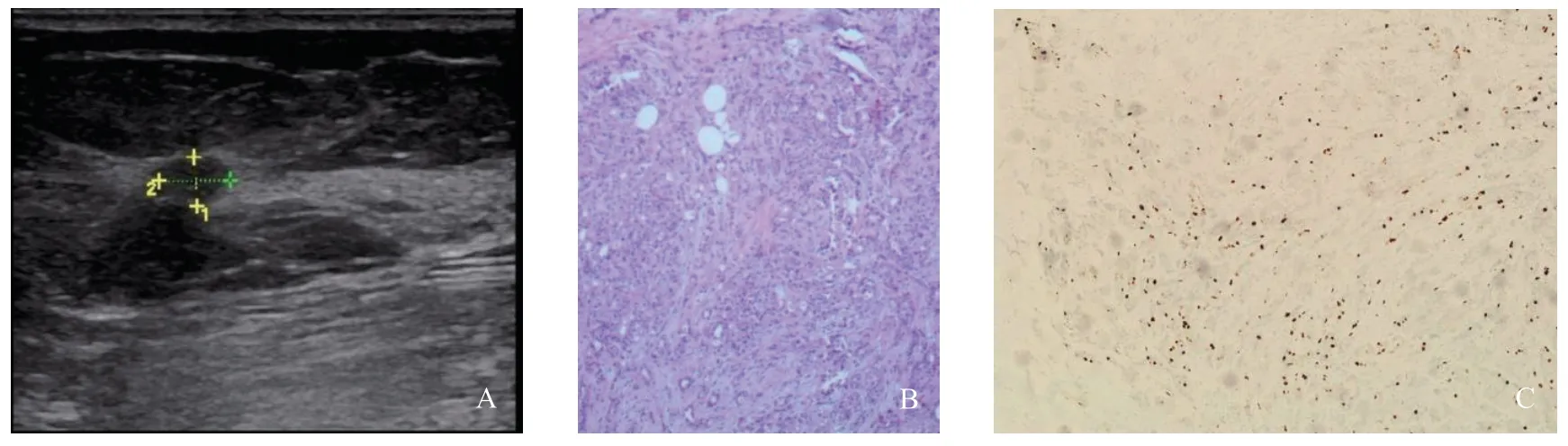
图 2 典型病例2(女性,54岁)的超声表现及病理学观察

图 3 典型病例3(女性,35岁)的超声表现及病理学观察
3 讨 论
组织学分级作为乳腺癌重要的预后因素,对乳腺癌的临床预后评估意义重大,已在临床上广泛应用。随着组织学分级的增高(Ⅰ级→Ⅱ级→Ⅲ级),IDC患者的淋巴结转移阳性率逐渐升高[7],而5年生存率逐渐降低;另一方面,组织学分级高的IDC患者化疗的疗效优于组织学分级低者。Ki-67抗体识别细胞增殖相关的核抗原,与乳腺癌的治疗及预后密切相关[1,8],Ki-67标记指数高的患者乳腺癌复发率更高,远处转移机会更大,患者生存期更短,患者行蒽环类联合紫杉类药物新辅助化疗效果更好。
IDC的超声表现与组织学分级及Ki-67标记指数的关联性:① 形状,乳腺肿块的形状可以分为圆形、类圆形及不规则形,其中不规则形提示肿瘤向周围组织浸润,多见于恶性病变[13]。本研究证实不同组织学分级IDC在肿瘤形状方面差异有统计学意义,组织学分级较高者更易表现为不规则形,与罗丽芳等[9]的研究结果基本一致。然而,IDC的肿瘤形状与Ki-67的阳性率无明显关联性。② 微钙化,由于癌灶局部坏死、组织溶解导致小而散在的钙盐沉着,与乳腺癌的病理学类型相关,多见于导管癌,包括导管内癌(62.5%)和IDC(54.0%)。遗憾的是,微钙化与肿瘤的组织学分级及Ki-67阳性率并无明显相关性。③ 毛刺及高回声晕,肿块的毛刺征象与肿瘤细胞呈束状、簇状或柱状分布以及病变浸润生长有关;高回声晕常提示恶性,其病理学基础是癌组织直接向周围脂肪组织浸润,局部出现脂肪组织、癌组织和纤维间质混杂,或癌组织浸润引起周围纤维结缔组织反应性增生,构成不规则界面。本研究结果显示,IDC的毛刺及高回声晕征象与组织学分级、Ki-67阳性率均无明显关联性(P均>0.05),与文献[9-10]报道一致。因此,肿瘤的毛刺及高回声晕征象不能用于预测IDC的组织学分级及Ki-67阳性率情况。④ 后方回声衰减,肿块的后方回声取决于肿块内部的构成成分,即肿瘤细胞与胶原纤维的比例。后方回声衰减是乳腺癌的特征征象,显示率约为30%,与本组该征象所占比例(113/356)相仿。本研究发现该征象与病灶的组织学分级及Ki-67阳性率均无明显关联性。⑤ 肿瘤最大径,肿瘤大小是乳腺癌重要的预后因素[5,11]。本组IDC的肿瘤最大径与组织学分级无明显关联性,而与Ki-67的阳性率具有一定的相关性(r=0.432),即肿瘤越大,Ki-67的阳性率越高。笔者分析认为, Ki-67标记指数高时,乳腺癌细胞增殖旺盛,致使肿瘤体积增大。⑥ 血流,典型乳腺癌的彩色多普勒血流显像常表现为血流丰富,病灶内部及周围血流信号异常增多、分布不规则,血流束粗细不一、走行紊乱。罗丽芳等[9]认为组织学分级高的乳腺癌血流更为丰富,与本研究结果基本相同。本研究亦发现IDC的病灶血流与Ki-67的阳性率具有一定的相关性(r=0.497),病灶血流丰富者(184/195)更多地出现在Ki-67高阳性率组,与李宏等[10]的研究结果相一致。因此,IDC的病灶血流丰富常提示组织学分级高、Ki-67标记指数高,患者预后差。
本研究的局限性:① 所有乳腺癌患者均为IDC,未将其他组织学类型的乳腺癌纳入研究;② 乳腺癌相关的超声表现征象不仅限于本研究所记录的几项指标,乳腺癌的血流阻力指数、超声弹性成像及超声造影表现也有一定的特征,有待后续作进一步研究。
综上所述,IDC的超声表现中的肿瘤形状、最大径及血流与病灶组织学分级及Ki-67的阳性率具有一定的相关性,可为患者的临床治疗及预后评估提供一定的参考价值。
