低浓度罗哌卡因和左布比卡因用于分娩镇痛对分娩期子宫肌电活动影响的比较
2019-09-09周艳红范祎刘慧姝钱雪雅
周艳红, 范祎, 刘慧姝, 钱雪雅
广州市妇女儿童医疗中心妇产科(广东广州 510120)
椎管内分娩镇痛技术,是目前被公认为最有效且运用最广泛的分娩镇痛方式,目前临床通用的椎管内分娩镇痛用药方案为低浓度局部麻醉药物(如左布比卡因0.062 5%~0.125%或罗哌卡因0.08%~0.15%)和脂溶性阿片类药物(芬太尼或舒芬太尼)的组合[1-2]。局麻药对子宫肌收缩力有直接抑制作用[3-4]。然而近年来,随着分娩镇痛用药的不断改进和更新,人们认为局麻药对宫缩频率或幅度的影响程度取决于药物品种、剂量和浓度[5]。关于分娩镇痛是否会增加缩宫素的使用目前观点仍不一致[6]。2011年一项荟萃分析(包含13个随机对照试验,5 815名产妇)结果显示,分娩镇痛增加了产程中缩宫素的使用[7]。2018年一项包含15 500名产妇回顾性分析指出使用分娩镇痛与缩宫素的使用增加并无显著联系[8]。我们认为分娩镇痛是否影响宫缩的争议始终存在,至今没有客观的宫缩监测方法是主要原因之一。现有的宫缩监测手段主要有体表胎儿监护仪监测的宫腔压力(TOCO)和宫内压导管测的子宫内压力(IUPC)以及传统徒手触摸宫缩,但是这些技术各自存在不足和争议。肌电活动是肌肉收缩的基础,反映肌纤维兴奋的原始过程[9]。研究证实通过电极与母亲腹部接触的方法,可无创性地测量子宫肌电频率、强度,记录关联肌肉收缩的生物电信号,反映子宫收缩情况,与TOCO、IUPC比较,子宫肌电信号(EMG)检测的子宫肌电活动具有高度的宫缩一致性,以及极高的准确指数和灵敏度[10]。本团队前期使用体表子宫EMG系统评估连续性硬膜外自控镇痛(PCEA)对产程不同时期的子宫肌电信号的影响情况,并对子宫收缩强度进行了量化测定,证实了0.062 5%的左布比卡因在分娩镇痛实施后的初始2 h内可抑制宫缩,但随着产程进展,肌电信号强度会逐渐恢复[11]。罗哌卡因和左布比卡因都是长效酰胺类局麻药,由于其心脏和神经毒性较低[12],近年来被广泛应用于分娩镇痛。但是为了达到和左布比卡因相同镇痛效果,罗哌卡因的浓度至少需增加19%。我院分娩镇痛使用的0.062 5%的左布比卡因能保证产妇满意的镇痛效果,但会影响子宫收缩力,如果把罗哌卡因的浓度降到和左布比卡因一致,能否在保证分娩镇痛效果的同时,减少其对子宫收缩的影响?因此本研究通过体表子宫肌电图连续监测产程的子宫肌电活动的变化,探讨低浓度罗哌卡因(0.062 5%)用于分娩镇痛时对产程中子宫肌收缩力的影响。
1 资料与方法
1.1 一般资料 选取100例2017年12月至2018年3月于我院产科住院自然分娩的产妇。入选标准:(1)在广州市妇女儿童医疗中心分娩的,年龄<35岁,体质指数(BMI)<30 kg/m2初产妇;(2)单胎孕足月(孕37~42周,胎龄计算从末次月经第1天的日期和超声波扫描确认为准)产妇;(3)采集EMG信号时有规律宫缩。排除标准: (1)双胎妊娠;(2)有母婴合并症可能影响分娩方式选择的产妇;(3)有硬膜外穿刺、麻醉药禁忌证和局麻药及阿片类药物过敏者;(4)产程中给予临床干预(人工破膜、催产素、钙剂使用等)。
1.2 研究方法
1.2.1 分组及处理方法 自愿或要求选择分娩镇痛的孕产妇在征得产妇及其家属同意并签署分娩镇痛知情同意书。同意加入研究的研究对象签署伦理学同意书后,按采用随机数表法将其随机分成两组,共计100例产妇,采用0.062 5%罗哌卡因者为罗哌组,0.062 5%左布比卡因者为左布组。两组产妇在宫口扩张达2 cm时,在持续心电监护下选择L2-3椎间隙穿刺并予硬膜外腔置管,注入1%的利多卡因3 mL作为试验剂量,观察5 min以确定导管位置后,根据其分组情况连接硬膜外自控输注泵(爱鹏)(0.062 5%罗哌卡因或0.062 5%左布比卡因)。两组产妇硬膜外自控输注泵的设定参数均为:首次剂量10 mL,持续剂量6 mL/h维持硬膜外输注,自控给药剂量8 mL,产妇可自行按键给药以达到自身满意的镇痛效果,按键间隔锁定时间为10 min,输注上限为40 mL/h。
1.2.2 观察指标 详细记录产妇的基本情况及分娩信息:年龄、BMI、孕周、第一产程时间、第二产程时间、胎儿体重、Apgar评分、产后2 h出血量、镇痛期间不良反应。分别于分娩镇痛开始时(T1)、15 min(T2)、30 min(T3)和45 min(T4)4个时点,采用视觉模拟评分(visual analogue scale,VAS)评估产妇疼痛情况。麻醉医观察记录者和产妇实施盲法管理。
1.3 肌电图采集和分析 75%酒精棉签擦拭产妇腹部近肚脐周围左右上下各3 cm的体表面,贴置4个电极片,胯部贴置1个地线电极片,与Powerlab监测仪连接,设置采集频率为0.34~1.0 Hz,收集子宫肌电信号[13];同时使用TOCO探头采集宫压信号。每组产妇子宫肌电采集时间分5个时间段(Period Ⅰ~Ⅴ):分娩镇痛前30 min(Period Ⅰ),分娩镇痛显效后30 min(Period Ⅱ)、60 min(Period Ⅲ)、120 min(Period Ⅳ)和第二产程(Period Ⅴ)。监测开始后前10 min为信号稳定期,不纳入分析统计。
EMG爆发波确认标准:(1)肌电活动爆发波动作电位振幅超过基线振幅2倍以上;(2)爆发波动作电位持续超过15 s;(3)爆发波通常和TOCO显示的宫缩相关。使用Lab-chart8.0软件(埃德仪器)分析子宫肌EMG各参数,包括爆发波次数/10 min、爆发波持续时间、均方根(RMS)等。
1.4 统计学方法 使用置信区间为0.8,双侧显著水平为0.05,预计罗哌卡因不会影响子宫肌EMG能量参数,根据本课题组前期肌电数据估计每组最小样本量为47例。两组间差异正态分布样本采用t检验,非正态分布样本各组间采用Wilcoxon检验及Kruskal-Wallis(KW)检验进行比较。统计参考值范围取双侧范围值,P<0.05为差异有统计学意义。计量资料用均数±标准误(SEM)表示。全部数据采用SPSS 25.0统计软件进行统计学分析。
1.5 伦理审查 本研究经广州市妇女儿童医疗中心伦理委员会批准(穗妇儿伦理评审受理序号2014110533)和中国临床试验注册(注册号:NCT02036242)。
2 结果
2.1 产妇的一般情况及分娩结局的比较 两组产妇在年龄、孕周、BMI及新生儿分娩结局差异无统计学意义(P>0.05)。使用左布比卡因的产妇的第一产程时长较使用罗哌卡因的产妇显著延长(P<0.05)。第二产程时长罗哌组较左布组短,但差异无统计学意义(P>0.05)。罗哌组和左布组VAS评分在同一时间点差异无统计学意义(P=0.22),提示低浓度(0.062 5%)罗哌卡因亦能产生良好的镇痛效果,且与左布比卡因的镇痛效果差异无统计学意义。见表1。
表1 两组产妇基本临床特征及分娩结局
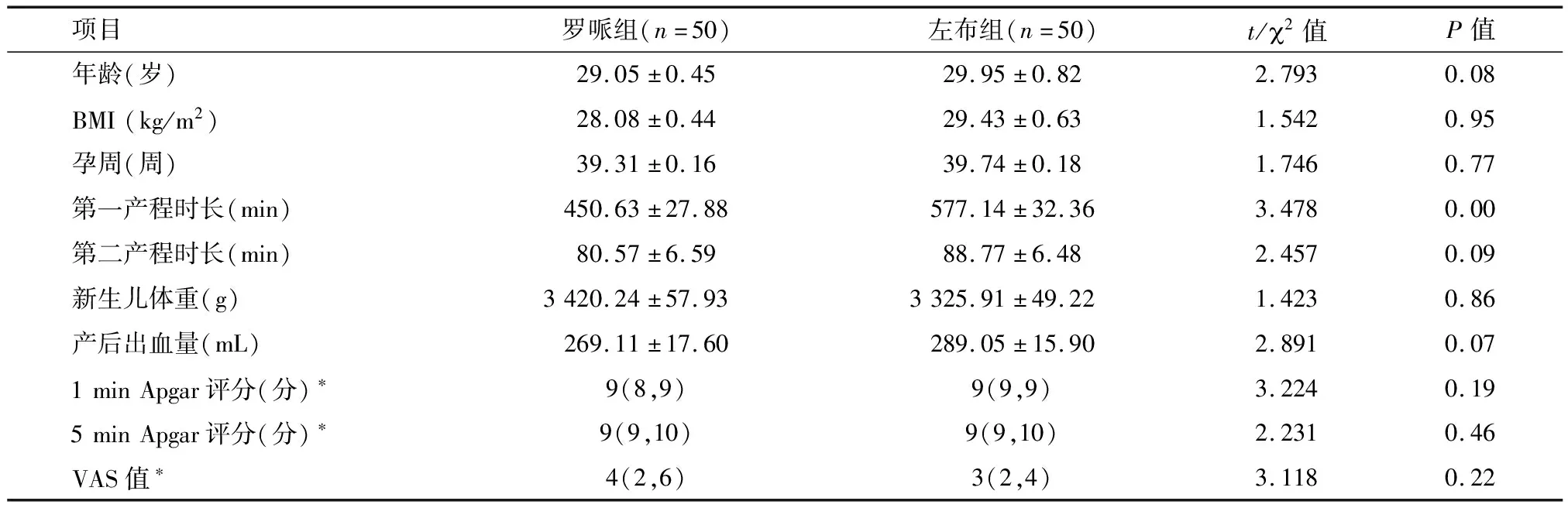
表1 两组产妇基本临床特征及分娩结局
项目罗哌组(n=50)左布组(n=50)t/2值P值年龄(岁)29.05±0.4529.95±0.822.7930.08BMI(kg/m2)28.08±0.4429.43±0.631.5420.95孕周(周)39.31±0.1639.74±0.181.7460.77第一产程时长(min)450.63±27.88577.14±32.363.4780.00第二产程时长(min)80.57±6.5988.77±6.482.4570.09新生儿体重(g)3420.24±57.933325.91±49.221.4230.86产后出血量(mL)269.11±17.60289.05±15.902.8910.071minApgar评分(分)∗9(8,9)9(9,9)3.2240.195minApgar评分(分)∗9(9,10)9(9,10)2.2310.46VAS值∗4(2,6)3(2,4)3.1180.22
*M(P25,P75)
2.2 不同时间段两组产妇子宫肌EMG能量参数的比较 在分娩镇痛使用前(Period Ⅰ)和第二产程(Period Ⅴ),罗哌组和左布组的产妇,子宫肌电的爆发波持续时间、爆发波次数/10 min、RMS、功率及峰值频率差异无统计学意义。分娩镇痛显效后30 min(Period Ⅱ),左布组产妇的子宫肌EMG所有能量参数均显著低于罗哌组的产妇(P<0.001)。分娩镇痛显效后60 min(Period Ⅲ),罗哌组产妇的子宫肌电的爆发波持续时间、爆发波次数/10 min、RMS、功率均显著高于左布组产妇(P<0.001),而峰值频率两组差异无统计学意义。分娩镇痛显效120 min(Period Ⅳ),左布比组产妇子宫肌电仅爆发波持续时间较罗哌组显著降低(P<0.001),其余能量参数差异无统计学意义。罗哌组产妇的子宫肌EMG能量参数在分娩镇痛使用前后未见明显减弱(P=0.46),左布组产妇子宫肌EMG能量参数的在分娩镇痛显效后出现明显的抑制,但在2 h后子宫肌电活动强度可逐步恢复。见表2。
2.3 两组产妇镇痛期间不良反应比较 两组产妇在镇痛期间瘙痒、恶心、呕吐、低血压、呼吸抑制、心动过缓、尿潴留方面比较差异无统计学意义(P>0.05)。见表3。
3 讨论
本课题使用体表肌电图比较低浓度(0.062 5%)罗哌卡因和左布比卡因对分娩期不同时期的子宫肌电活动的影响情况。结果发现:(1)第一产程中,罗哌卡因区别于左布比卡因,其不会抑制子宫肌电活动并延长产程;(2)罗哌卡因对第二产程子宫肌EMG能量参数与左布比组比较无显著降低;(3)低浓度(0.062 5%)罗哌卡因与0.062 5%左旋布比卡因具有相似的分娩镇痛效果。
有研究显示椎管内分娩镇痛通过抑制宫缩、减慢宫颈扩张速度、影响胎头内旋转从而同时延长第一产程[14]。早期关于分娩镇痛的研究结果显示硬膜外分娩镇痛能降低产妇血浆中缩宫素浓度,增加缩宫素的使用率[15]。然而近来研究发现运动神经元的阻滞效应取决于局麻药浓度。美国麻醉学家学会(ASA)和产科麻醉和围产期学会(SOAP)产科麻醉实践指南建议使用最低浓度的局麻药,以提供有效的母体镇痛,并满足最小的不良影响[16]。故而在对分娩镇痛用药方案改进时,除了选择运动神经元阻滞作用小的药物外,越来越多的研究致力于探索最低浓度的麻醉药物组合。罗哌卡因因其感觉运动分离阻滞效果明显,并且心脏和神经毒性较低,近年来广泛用于硬膜外分娩镇痛的局麻药,许多研究探讨了不同浓度(0.072 5%~0.2%)的罗哌卡因和左布比卡因、布比卡因对产程的影响[17-19],但是这些研究在探讨不同浓度的罗哌卡因对产程的影响都仅比较产程的长短,并未对产力作出准确评估。
表2 两组产妇在产程的不同时间段子宫肌EMG能量参数的差异
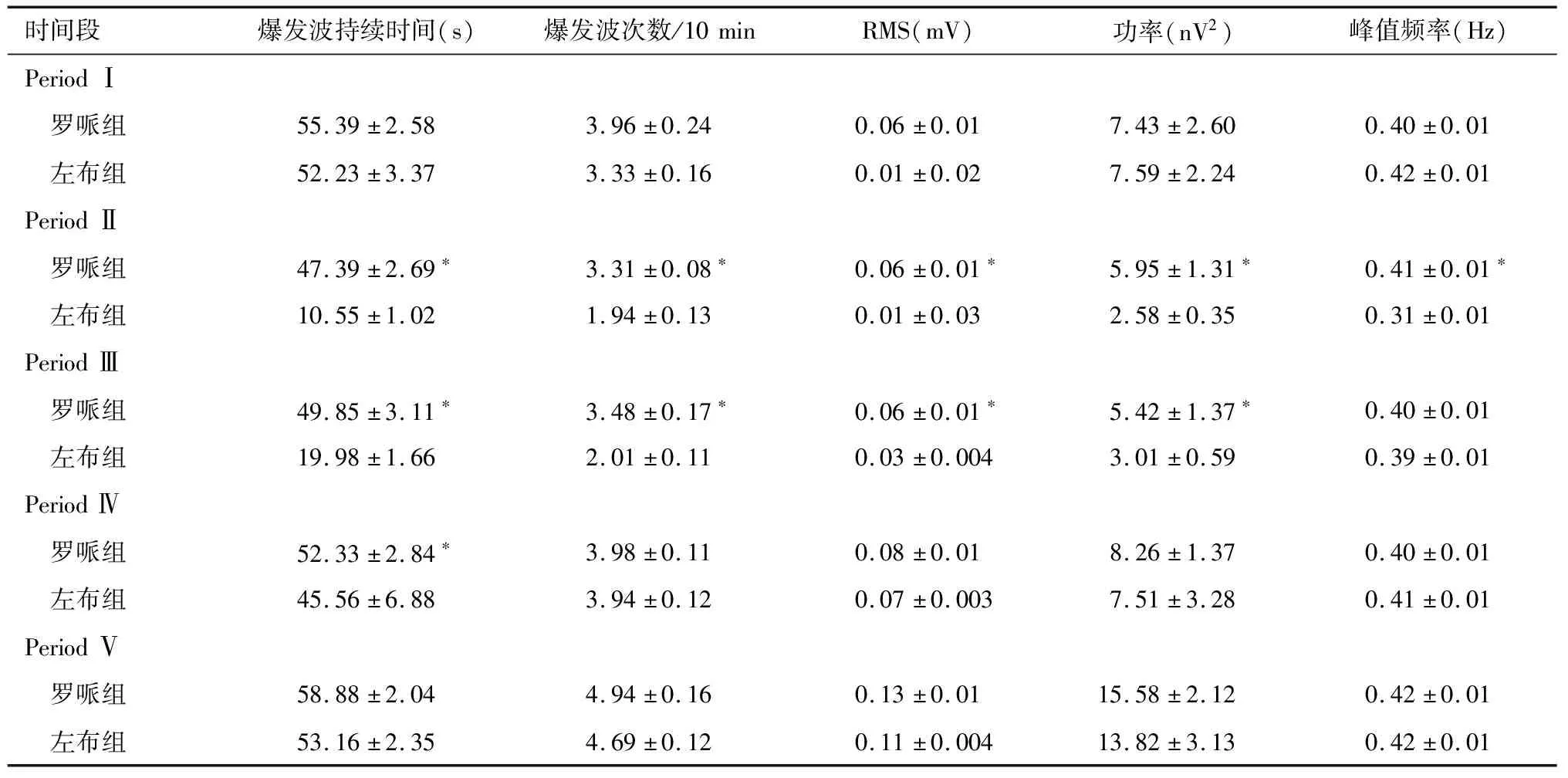
表2 两组产妇在产程的不同时间段子宫肌EMG能量参数的差异
时间段爆发波持续时间(s)爆发波次数/10minRMS(mV)功率(nV2)峰值频率(Hz)PeriodⅠ 罗哌组55.39±2.583.96±0.240.06±0.017.43±2.600.40±0.01 左布组52.23±3.373.33±0.160.01±0.027.59±2.240.42±0.01PeriodⅡ 罗哌组47.39±2.69∗3.31±0.08∗0.06±0.01∗5.95±1.31∗0.41±0.01∗ 左布组10.55±1.021.94±0.130.01±0.032.58±0.350.31±0.01PeriodⅢ 罗哌组49.85±3.11∗3.48±0.17∗0.06±0.01∗5.42±1.37∗0.40±0.01 左布组19.98±1.662.01±0.110.03±0.0043.01±0.590.39±0.01PeriodⅣ 罗哌组52.33±2.84∗3.98±0.110.08±0.018.26±1.370.40±0.01 左布组45.56±6.883.94±0.120.07±0.0037.51±3.280.41±0.01PeriodⅤ 罗哌组58.88±2.044.94±0.160.13±0.0115.58±2.120.42±0.01 左布组53.16±2.354.69±0.120.11±0.00413.82±3.130.42±0.01
*与左布组比较P<0.001
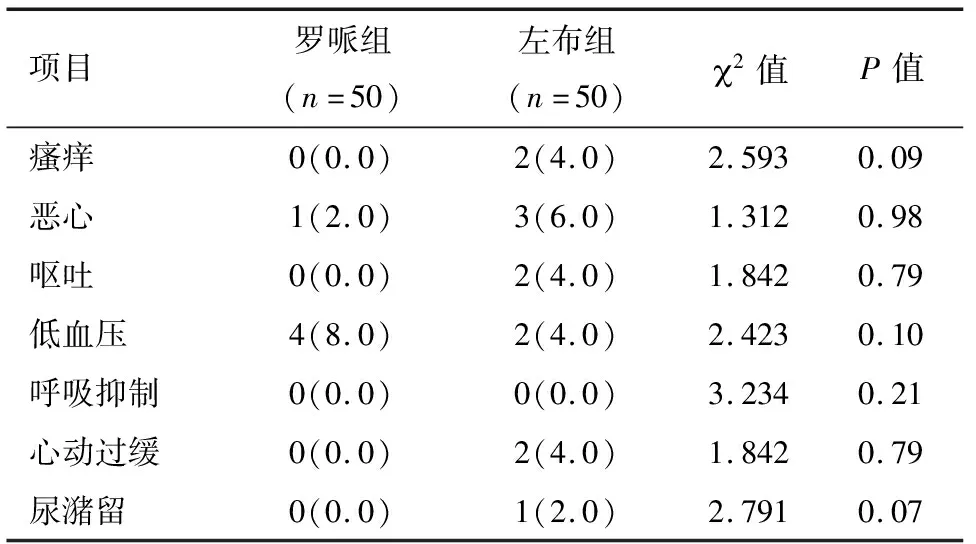
表3 两组产妇镇痛期间不良反应比较 例(%)
本课题组通过体表肌电客观量化评估和比较了低浓度(0.062 5%)罗哌卡因和左布比卡因对第一产程及第二产程子宫肌肌电活动的影响程度。结果证实, 0.062 5%的罗哌卡因在相同给药模式下能与0.062 5%的左布比卡因达到相类似的镇痛效果,左布比卡因用于分娩镇痛可导致暂时性、一过性的抑制子宫肌电活动,但是随着产程进展,子宫肌电活动在分娩镇痛显效2 h后可逐渐恢复;而0.062 5%罗哌卡因用于分娩镇痛则不影响子宫肌电活动,提示此浓度下产妇子宫肌肌电受抑制程度最小,不会影响产力,适于在临床推广。
本研究的局限性在于我们限制了产程中缩宫素的影响研究,以便聚焦于局麻药对宫缩的抑制情况的研究。关于分娩镇痛是否会增加分娩期缩宫素的使用率也是本课题组的研究方向。
综上所述,0.062 5%的罗哌卡因用于硬膜外分娩镇痛时能达到良好的镇痛效果,且不影响分娩期子宫肌电活动和分娩结局。
