术后残存堵塞肺段数对肺动脉血栓内膜剥脱术效果的影响
2019-09-02朱家德王海苹邓隆宋武蒋鑫刘盛宋云虎杜娟陈伊
朱家德,王海苹,邓隆,宋武,蒋鑫,刘盛,宋云虎,杜娟,陈伊
慢性血栓栓塞性肺动脉高压(CTEPH)可继发于急性肺栓塞患者抗凝溶栓不彻底,约5%左右急性肺栓塞患者在1~2年内进展为CTEPH[1-2]。美国一项流行病学研究提示CTEPH的人群发病率约为0.1%[3]。诊断为CTEPH的患者若不进行治疗干预,3年生存率仅为10%左右[4]。肺动脉血栓内膜剥脱术(PTE)是治疗CTEPH患者的最佳治疗方式[5],能显著改善这类患者的血流动力学结果[6-7]、活动耐量,从而延长患者预期寿命[8-10]。术后肺动脉压力阻力改善情况是影响PTE远期预后的主要因素[6,11-13]。然而,PTE的推广在国内仍十分缓慢,仅有极少数中心开展此类手术,本研究旨在总结本中心PTE结果,分析肺血栓残存程度对术后血流动力学的影响,探讨总结影响肺血栓残存程度的可能危险因素。
1 资料与方法
1.1 入组人群与数据收集
自1997年1月至2017年12月共181例诊断为CTEPH的患者于本中心接受PTE,其中87例患者手术前后CT及右心导管检查进行了完整全面记录,纳入本研究。手术前后CT结果主要记录提示阻塞病变的肺段数目,右心导管记录参数包括肺动脉压力、肺血管阻力及心排量等。
1.2 肺血栓残存程度对手术效果的影响及其影响因素
肺血栓残存程度通过术后CT复查提示残存堵塞肺段数决定,术后残存堵塞肺段数越多,提示肺血栓残存越多。分析统计不同残存堵塞肺段数下肺动脉压力阻力变化情况,包括不同残存堵塞肺段数下的肺动脉收缩压、肺血管阻力变化值(肺动脉压力阻力变化值=术前右心导管提示压力阻力值-恢复室末次右心导管显示压力阻力值)。
先根据术后CT提示残存堵塞肺段数将患者分为0~2段组、3~4段组、5~6段组和7~8段组;再根据ANOVA方差分析比较不同残存堵塞肺段数的患者血流动力学变化的差别,通过Post-Hoc Bonferroni分析得到出现明显血流动力学变化差异的残存堵塞肺段数临界值,残存堵塞肺段数在临界值及以内的能够获得最大血流动力学变化者定义为肺血栓残存理想组,残存堵塞肺段数在临界值以上定义为肺血栓残存过多组。比较肺血栓残存过多组及肺血栓残存理想组间术后三尖瓣反流、血流动力学参数及术后并发症发生率之间的差别。
肺血栓残存过多组为阳性终点事件,将性别、年龄、术中病理结果等14项结果纳入危险因素分析,以找出可能影响肺血栓残存分组的影响因素,单因素检验结果提示P<0.05的危险因素均纳入多因素分析,以确定影响肺血栓残存分组的最终影响因素。
1.3 统计学方法
连续性变量表示为均数±标准差,分类变量以具体数字表示。配对相关样本行配对样本t检验明确手术前后改善情况,相互独立样本间比较行独立样本t检验,分类变量比较行卡方检验。所有提示P<0.05的统计分析结果,视为差异有统计学意义。使用Logistic回归分析计算可能影响终点事件的影响因素,统计各影响因素的危险比值比及P值,单因素分析中提示P<0.05的影响因素均纳入多因素分析中,以确定对终点事件发生最可能的独立影响因素。
2 结果
2.1 87例患者临床基本资料(表1)
87例患者术前抗凝治疗情况为56例(64.4% )患者常规服用华法林治疗,19例(21.8%)患者口服新型口服抗凝药物治疗,另外12例(13.8% )患者术前无明确抗凝药物治疗史。口服华法林治疗患者入院第1天内国际标准化比值(INR)为1.56±0.45。超声心动图检查提示右心室前后径为(35.33±9.66)mm,42例(48.3% )患者合并中量及以上三尖瓣反流。
表1 87例患者临床基本资料 ()
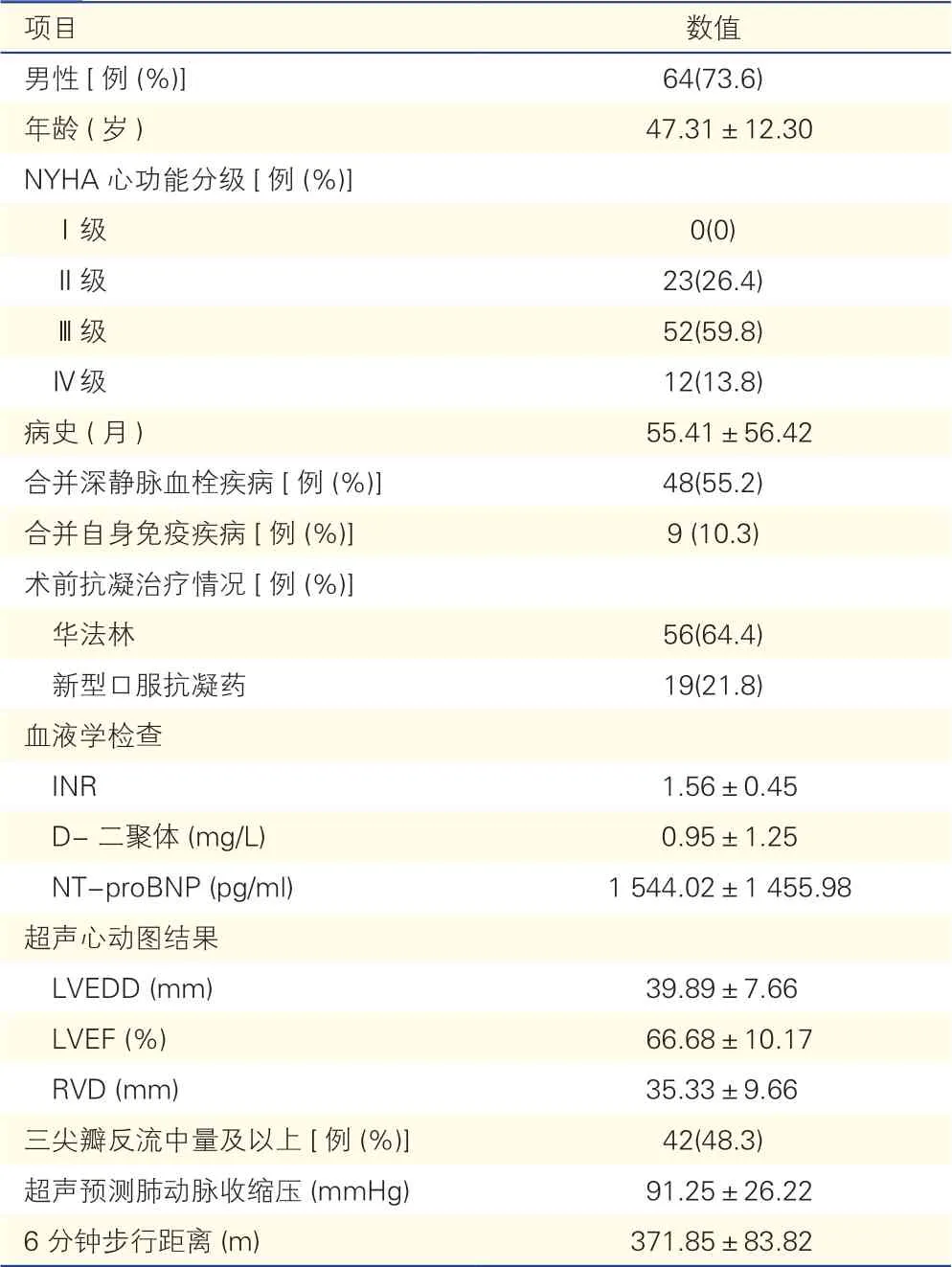
表1 87例患者临床基本资料 ()
注:INR:国际标准化比值;NT-proBNP:N末端B型利钠肽原;LVEDD:左心室舒张末期内径;LVEF:左心室射血分数;RVD:右心室前后径。1 mmHg=0.133 kPa
项目 数值男性[例(%)]64(73.6)年龄(岁) 47.31±12.30 NYHA心功能分级[例(%)]Ⅰ级 0(0)Ⅱ级 23(26.4)Ⅲ级 52(59.8)Ⅳ级 12(13.8)病史(月) 55.41±56.42合并深静脉血栓疾病[例(%)]48(55.2)合并自身免疫疾病[例(%)]9 (10.3)术前抗凝治疗情况[例(%)]华法林 56(64.4)新型口服抗凝药 19(21.8)血液学检查INR 1.56±0.45 D-二聚体(mg/L) 0.95±1.25 NT-proBNP (pg/ml) 1 544.02±1 455.98超声心动图结果LVEDD (mm) 39.89±7.66 LVEF (%) 66.68±10.17 RVD (mm) 35.33±9.66三尖瓣反流中量及以上[例(%)]42(48.3)超声预测肺动脉收缩压(mmHg) 91.25±26.22 6分钟步行距离(m) 371.85±83.82
2.2 87例患者手术结果
87例接受肺动脉血栓内膜剥脱术患者中18例(20.7%)于深低温间断低流量下手术,69例(79.3%)于深低温停循环下手术治疗,平均停循环时间(40.49±16.04)min,平均体外循环时间(229.96±60.36)min,术后平均呼吸机使用时间(106.31±136.30)h,术后恢复室停留时间(7.14±7.58)d,术后住院天数(16.61±9.35)d。血流动力学改善明显,肺动脉收缩压从(86.22±20.17)mmHg(1 mmHg=0.133 kPa) 降低 至(42.60±16.83)mmHg,肺 动 脉 平 均 压 从(50.06±11.82)mmHg降低至(25.62±9.65)mmHg,肺 血 管 阻 力 从(868.30±394.85) dyn/(s·cm5)降低 至(388.54±317.04) dyn/(s·cm5),超 声 心 动图提示右心室前后径从(35.33±9.66)mm降低至(25.23±5.36)mm,三尖瓣反流程度明显改善[中量以下/中量及以上:术前45例(51.7%)/42例(48.3%) vs 术后81例(93.1%)/6例(6.9%),P<0.01]。
2.3 术后残存堵塞肺段数与血流动力学情况
87例患者中1例(1.1%)因围术期死亡未行术后CT检查,其余86例(98.9%)均于术后2周内复查肺血管CT及右心导管检查。CT提示残存堵塞肺段数情况:0、1、2、3、4、5、6、7、8段分别为34、15、17、3、4、3、5、2、3例患者。
不同肺段的肺血管阻力变化、肺动脉收缩压情况见图1、2。Anova检验结果提示9组间肺动脉阻力压力情况存在明显差异(P<0.05)。随着残存堵塞肺段数增加,肺动脉压力阻力变化值逐渐降低,即术后残存堵塞肺段数越多,肺动脉压力阻力改善值越低。
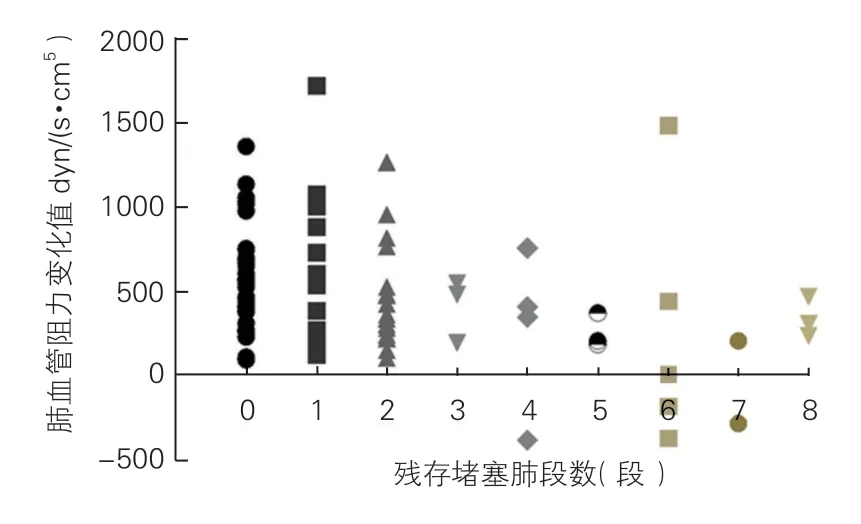
图1 肺血管阻力变化情况分布
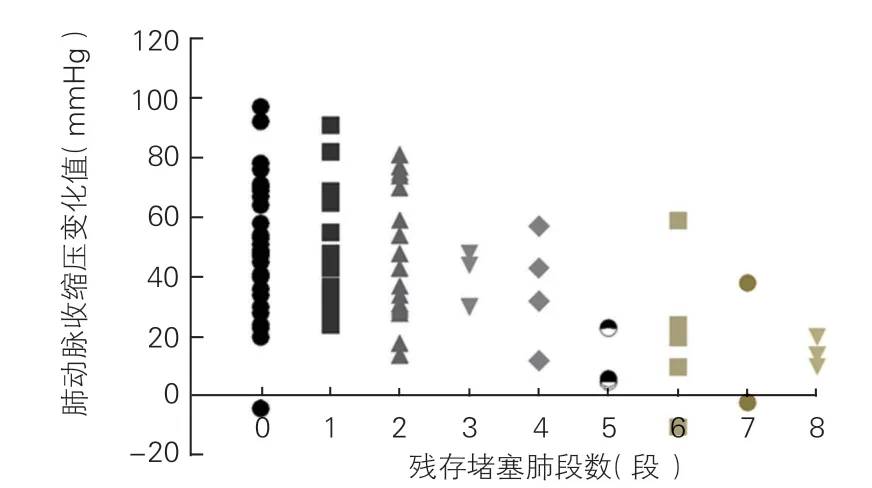
图2 肺动脉收缩压变化情况分布
根据术后残存堵塞肺段数将86例患者分为4组:0~2段组(n=66)、3~4段组(n=7)、5~6段组(n=8)和7~8段组(n=5)。ANOVA检验提示4组间肺动脉压力阻力变化值仍存在明显差异(P<0.05);Post-hoc Bonferroni检验结果提示3~4段组、5~6段组和7~8段组在术后肺动脉收缩压变化值及肺血管阻力变化值方面,差异均无统计学意义(P均>0.05);3~4段组、5~6段组和7~8段组与0~2段组间差异均存在统计学意义(P均<0.05),具体见表2。即残存阻塞肺段数为0~2段的患者为肺血栓残存理想组(n=66,76.7%,66/86),3~4段组、5~6段组和7~8段组即残存阻塞肺段数在≥3段患者为肺血栓残存过多组(n=20,23.3%,20/86)。
表2 4组不同术后残存堵塞肺段数患者术后肺动脉收缩压变化值及肺血管阻力变化值比较()
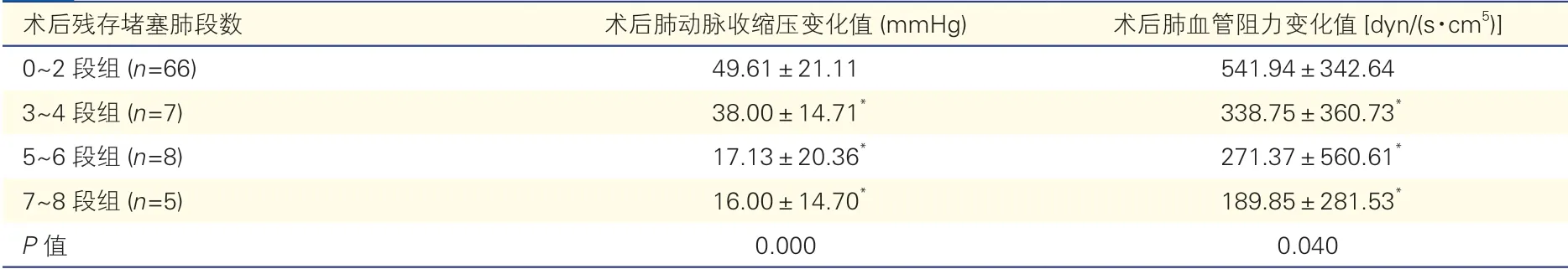
表2 4组不同术后残存堵塞肺段数患者术后肺动脉收缩压变化值及肺血管阻力变化值比较()
注:1 mmHg=0.133 kPa。与0~2段组比*P<0.05
术后残存堵塞肺段数 术后肺动脉收缩压变化值(mmHg) 术后肺血管阻力变化值[dyn/(s·cm5)]0~2段组(n=66) 49.61±21.11 541.94±342.64 3~4段组(n=7) 38.00±14.71* 338.75±360.73*5~6段组(n=8) 17.13±20.36* 271.37±560.61*7~8段组(n=5) 16.00±14.70* 189.85±281.53*P值 0.000 0.040
2.4 肺血栓残存分组对手术结果的影响(表3)
87例接受PTE患者术后仅1例(1.1%)因反复肺部感染、感染性脓毒血症及恶性心律失常死亡。32例(36.8%)患者术后出现不同程度并发症。86例存活患者中严重肺部相关并发症包括灌注肺和(或)肺动脉高压危象3例(3.5%),术后并发症包括中枢神经系统并发症15例(17.4%),肺部感染7例(8.1%),二次开胸5例(5.8%),体外膜肺置入2例(2.3%),体外透析治疗1例(1.2%),气管切开4例(4.7%),心包积液3例(3.5%)。肺血栓残存过多组较肺血栓残存理想组术后肺动脉压力阻力明显升高,术后三尖瓣反流改善情况明显较差,术后住院时间明显更长(P均<0.05)。
2.5 可能影响肺血栓残存分组的影响因素(表4)
以患者术后残存堵塞肺段数属于肺血栓残存过多组为影响因素分析的终点事件,将患者术前病史时间、性别、年龄等情况纳入Logistic影响因素分析以得到影响患者肺血栓残存分组的影响因素。单因素分析提示手术年份(OR=0.905,95%CI:0.825~0.994,P=0.037)及术前合并深静脉血栓性疾病患者(OR=0.261,95%CI:0.089~0.768,P=0.015)是影响肺血栓残存程度的主要保护性因素。多因素危险因素分析结果提示术前合并深静脉血栓性疾病患者为影响剥脱肺血栓残存分组的主要保护性影响因素(OR=0.289,95%CI:0.096~0.868,P=0.027)。
表3 肺血栓残存分组的术后结果比较()
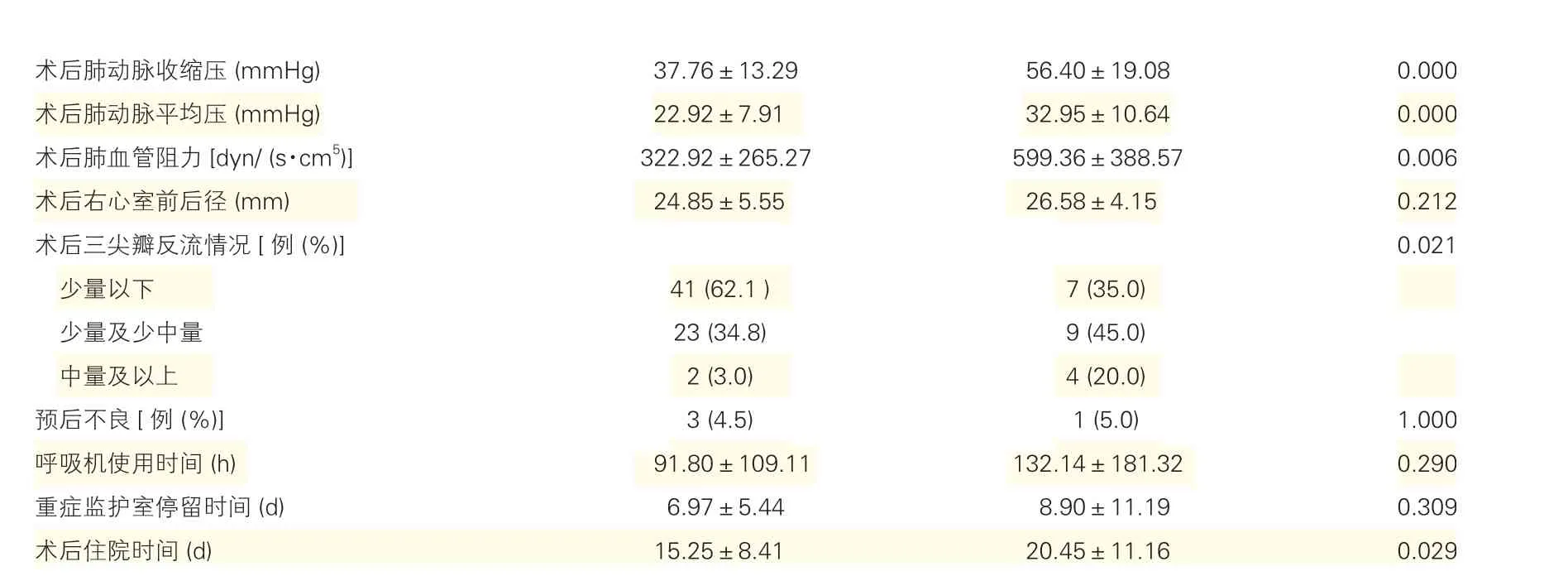
表3 肺血栓残存分组的术后结果比较()
注:预后不良是指术后发生灌注肺、肺高压危象或因心功能不全、肾衰竭等原因需进行体外膜肺、血液透析治疗的患者。1 mmHg=0.133 kPa
术后肺动脉收缩压 (mmHg) 37.76±13.29 56.40±19.08 0.000术后肺动脉平均压 (mmHg) 22.92±7.91 32.95±10.64 0.000术后肺血管阻力[dyn/ (s·cm5)]322.92±265.27 599.36±388.57 0.006术后右心室前后径 (mm) 24.85±5.55 26.58±4.15 0.212术后三尖瓣反流情况[例 (%)]0.021少量以下 41 (62.1 ) 7 (35.0)少量及少中量 23 (34.8) 9 (45.0)中量及以上 2 (3.0) 4 (20.0)预后不良[例 (%)]3 (4.5) 1 (5.0) 1.000呼吸机使用时间 (h) 91.80±109.11 132.14±181.32 0.290重症监护室停留时间 (d) 6.97±5.44 8.90±11.19 0.309术后住院时间 (d) 15.25±8.41 20.45±11.16 0.029
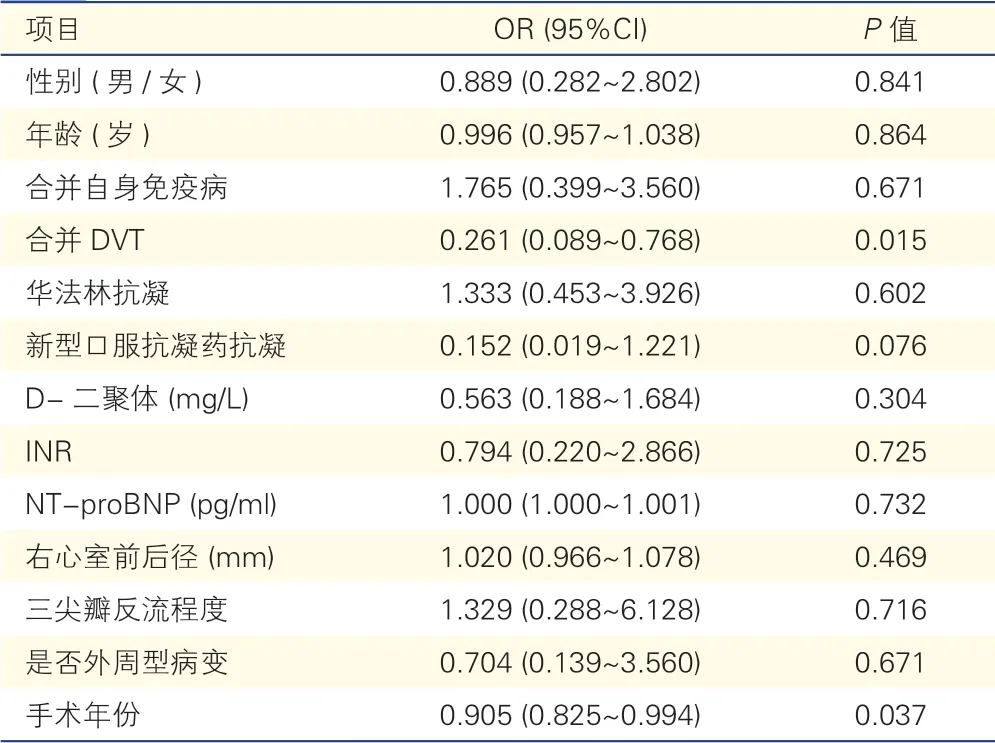
表4 肺血栓残存分组的单因素分析影响因素
3 讨论
近年来本中心PTE围术期疗效逐渐接近国际顶级水平[14]。本中心手术入路为左右肺动脉纵行切口,切口远端至双侧肺门附近。位于主干、肺叶动脉内的血栓及增厚内膜能在手术中彻底清除,位于肺段水平的残存堵塞肺段数是影响术后血流动力学改善的关键因素。圣地亚哥医学中心为开展PTE全球最大单中心,该中心总结其手术要点主要包括以下三个方面[15]:(1)建立正确的剥脱层面;(2)深低闻停循环下进行手术;(3)双侧剥脱,必须剥脱到鼠尾状末端即亚段以远水平。值得注意的是,即使进行了彻底的PTE,术后仍有肺动脉血栓再发的风险,尤其在段水平动脉位置,由于其管径较细而通过血流较少,容易出现再发性血栓栓塞。本中心于术后当天开始常规予以肝素泵入抗凝治疗,维持活化部分凝血活酶时间(APTT)在55~65 s之间。术后第1天开始使用华法林,维持INR 2.0~3.0,待INR达标后可停用肝素治疗。期间连续监测D-二聚体水平。综上所述,充分的术中剥脱及术后抗凝,是保证PTE彻底程度的关键所在。
PTE通过剥脱肺动脉内血栓及增厚内膜,增加肺动脉灌注面积而降低肺动脉压力阻力,因此,彻底的PTE是取得理想血流动力学结果的直接前提。由于肺段动脉开口位于较深水平,暴露十分困难,因此很难保证一次性剥脱所有肺段动脉,本研究通过术后CT对肺段血管的重建,统计86例患者术后残存堵塞肺段数以评价手术剥脱效果,其中仅34例(39.5% )患者术后所有肺段动脉通畅无堵塞,66例(76.7%)患者术后残存肺段数在0~2段,20例(23.3%)患者术后残存肺段数在2个以上,根据本研究统计结果,术后残存堵塞肺段数在0~2段时能取得最佳的血流动力学改善,因此术后残存堵塞肺段数在2段及以下为彻底的PTE标志。本中心约有76.7%的患者获得了彻底剥脱。
本研究发现肺血栓残存分组是决定术后肺动脉压力阻力的关键因素,肺血栓残存理想组术后的肺动脉压力阻力水平明显低于肺血栓残存过多组。术后肺动脉压力阻力改善情况是决定PTE后远期疗效及围术期死亡风险的关键因素[12,16]。影响术后肺动脉压力阻力变化的主要因素包括女性患者[17]、术中病理加州大学圣地医学中心(UCSD)分型[13]、是否合并慢性阻塞性肺疾病[18]、是否合并自身免疫病[19]等。同时,本研究结果提示肺血栓残存量亦可明显影响术后三尖瓣反流情况及术后住院时间。因此,对于术中未能进行彻底剥脱的患者,必要时可于术中同期行三尖瓣成形术,有研究报道术后三尖瓣反流的存在会大幅度增加术后心房颤动和持续肺动脉高压的发生概率[20],而三尖瓣成型可降低术后三尖瓣残余分流概率并减少术后持续性肺动脉高压发生的可能[21]。术中未能彻底剥脱导致术后肺血栓残存过多的患者术后应常规服用肺动脉靶向药物治疗,以进一步降低肺动脉压力阻力[22-23],密切随访期右心导管结果,对于肺动脉压力阻力持续不缓解甚至合并远期心功能改善不佳的患者,必要时予以球囊扩张治疗[24-25]。
本研究未发现外周型病变为肺血栓残存过多的可能危险因素,这可能是由于本研究中仅有11例患者(12.6% )为外周型病变。根据本研究危险因素分析结果,手术年份与深静脉血栓病史为影响患者肺血栓残存量的主要影响因素,随着手术年份的延长手术经验的积累,越能对患者进行充分的剥脱手术,然而,目前国际上尚无文章报道合并深静脉血栓为影响手术肺血栓残存量的影响因素,本研究多因素分析亦提示合并深静脉血栓病史为手术剥脱效果的独立保护性影响因素,这可能一方面是因为国外相关研究未将深静脉血栓病史纳入危险因素分析,另一方面,深静脉血栓性来源的肺动脉栓塞可能与肺动脉内原发性形成的血栓在病理机制上有所不同,从而导致二者在剥脱难度上有所不同,且来源于深静脉系统血栓直径较大,往往多随血液循环停留在肺动脉近端管径较粗位置利于术中剥脱。此外,非深静脉血栓来源的肺动脉内血栓形成的患者可能在剥脱后肺段水平更容易出现再发性血栓形成,然而,其具体原因尚需进一步探讨。
结语: 肺血栓残存分组是决定术后血流动力学改善的直接影响因素,术后残存堵塞肺段数在2个及以内为取得最佳血流动力学改善结果的理想肺血栓残存水平。影响肺血栓残存量的主要因素包括手术年份及术前是否合并深静脉血栓病史。其中术前合并深静脉血栓病史的患者术后更容易取得理想的肺血栓残存水平。
利益冲突:所有作者均声明不存在利益冲突
