经尿道前列腺等离子切除术治疗前列腺增生的疗效及影响因素分析
2019-08-30李尧尧
李尧尧,张 润,蒋 震,张 蕾,李 娟
(1.四川省泸州市人民医院 a.泌尿外科;b.护理部;c.门诊部,四川 泸州 646000;2.西南医科大学附属中医医院手术室,四川 泸州 646000)
前列腺增生(BPH)是临床常见疾病,主要以尿频尿急、排尿等待、尿不尽等下尿路症状为主,严重影响生活质量[1]。经尿道前列腺等离子切除术(PKRP)切割精确、热穿透浅、止血效果佳,且不会发生TUR综合征,尤其是保守治疗无效患者,PKRP获益显著,但研究报道,仍有高达15%患者PKRP术后储尿期、排尿期未见明显改善,仍旧无法自行排尿或排尿滴沥,需导尿管导尿,症状改善不良[2]。当前研究BPH的临床治疗类报道较多,但影响因素类报道相对少见[3]。本研究对接受PKRP治疗的BPH患者进行回顾性分析,评价疗效并分析影响疗效的相关因素,旨在为BPH的PKRP治疗提供参考意见,报道如下。
1 资料与方法
1.1 一般资料2014年6月至2018年6月在泸州市人民医院接受PKRP治疗的227例BPH患者,年龄47~71岁[(54.87±5.21)岁],病程2~10年[(5.12±1.02)年]。均符合BPH诊断要求及PKRP治疗指征[7]、病史等临床资料完整;排除既往有前列腺手术史患者、非BPH所致的排尿障碍患者、出血性疾病患者、前列腺肿瘤、神经源性膀胱。
1.2 方法所有患者均严格完善术前准备,腰硬联合麻醉,取膀胱截石位,接英国Gyrus双极等离子发生器、摄像系统及冷光源,应用等离子体能量控制预置切割功率150 W,止血功率75 W,灌洗液为0.9%氯化钠。经尿道插入Gyrus 27F电切镜,观察尿道长度、输尿管口及精阜位置,对前列腺增生的大小、形态及其突然膀胱的程度进行了解,再以精阜为远端标志,于膀胱颈部6点处至精阜附近作标记沟,深度至包膜,依次切割右叶、左叶及颈部12点处的塌陷腺体,修整精阜附近。对创面止血后行排尿试验,确认尿线粗大后,常规留置F20~22三腔导尿管持续冲洗膀胱2~5 d。
1.3 观察指标统计PKRP术时间、术中出血、切除前列腺体积、术中出血量,并记录前列腺包膜切穿率、尿失禁发生率。疗效:参照文献[4],结合患者术后排尿情况、残余尿量、导尿管留置情况等评价疗效,若术后自行排尿,B超测得残余尿量<100 ml则提示PKRP治疗有效;若术后仍旧无法自行排尿,或排尿滴沥,且B超测得残余尿量≥200 ml,需再次留置导尿管则提示PKRP治疗无效。影响因素:以查阅临床病历等方式统计患者年龄、病程、基础疾病(糖尿病、高血压、高脂血症)、国际前列腺症状评分(IPSS)、生活质量指数评分(QOL)、前列腺体积、残余尿量、膀胱收缩指数(BCI)、膀胱出口梗阻指数(BOOI)、术前尿量感染比重、手术时间、切除前列腺重量、术后导尿管留置时间。
1.4 统计学方法采用SPSS 17.0统计学软件分析数据。计量资料比较采用t检验;计数资料比较采用χ2检验或连续校正χ2检验;影响因素分析采用多因素Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 手术情况227例患者均顺利完成手术,手术时间35~89 min[(52.0±10.66)min],切除前列腺组织质量(47.12±8.69)g,术中出血量91~407 ml[(135.77±20.25)ml],前列腺包膜切穿率3.08%(7/227),尿失禁发生率1.32%(3/227)。
2.2 PKRP疗效191例术后自行排尿,术后残余尿量不足100 ml,治疗有效率84.14%(191/227);另12例仍旧无法自行排尿,24例排尿滴沥,且残余尿量均≥200 ml,再次留置导尿管后,30 d内仍旧未拔除,提示PKRP治疗无效。
2.3 影响PKRP疗效的单因素分析有效组与无效组年龄、基础疾病(糖尿病、高血压、高脂血症)比例、QOL评分、手术时间、切除前列腺重量、前列腺包膜切穿率、尿失禁发生率比较差异无统计学意义(P>0.05);有效组病程、术后导尿管留置时间短于无效组,IPSS评分、残余尿量、术前尿路感染比例低于无效组,前列腺体积、BCI、BOOI高于无效组(P<0.05),见表1。
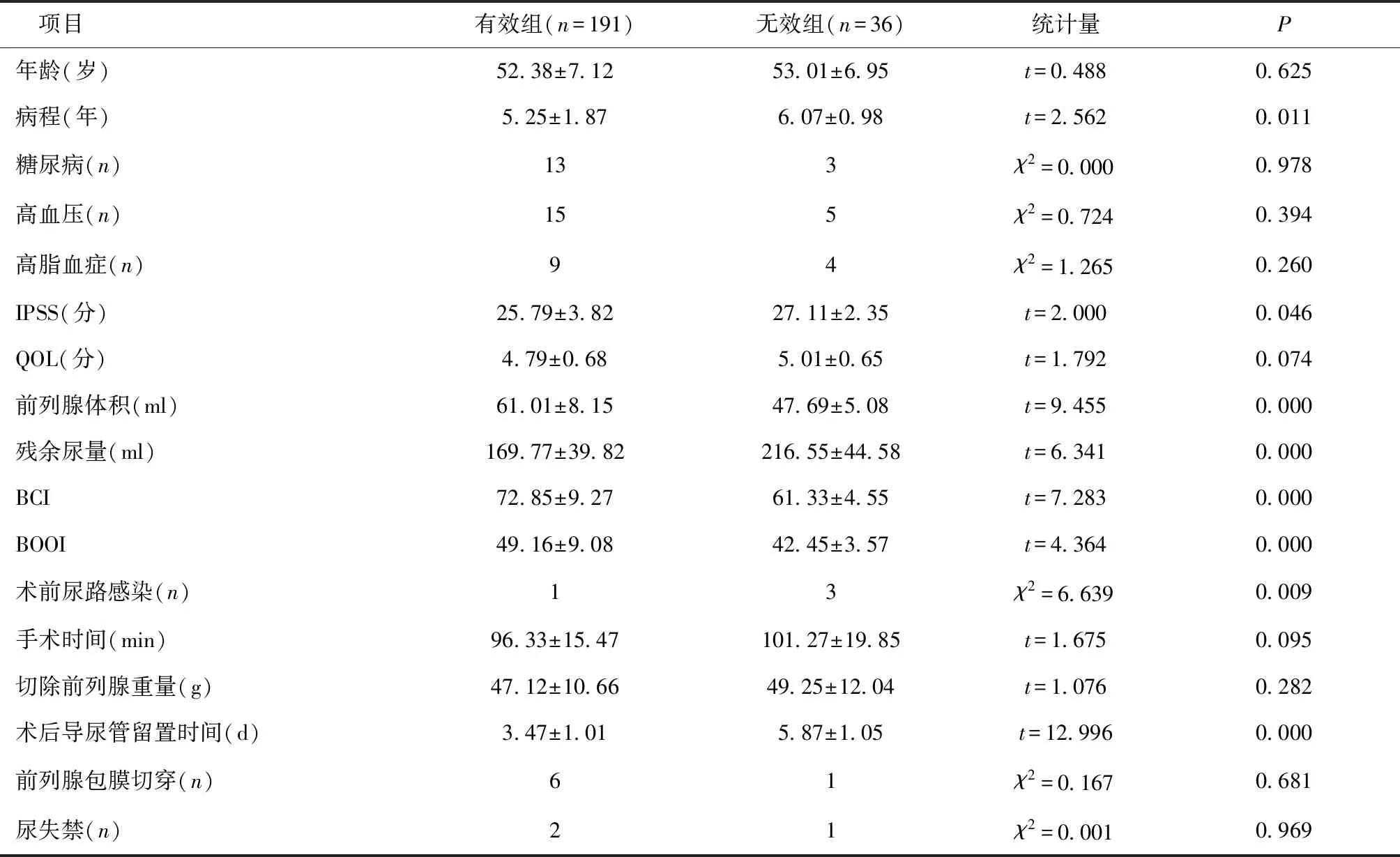
表1 影响PKRP疗效的单因素分析
2.4 影响PKRP疗效的多因素分析IPSS、前列腺体积、残余尿量、BCI、BOOI、术前尿路感染为PKRP疗效的独立影响因素(P<0.05),见表2。
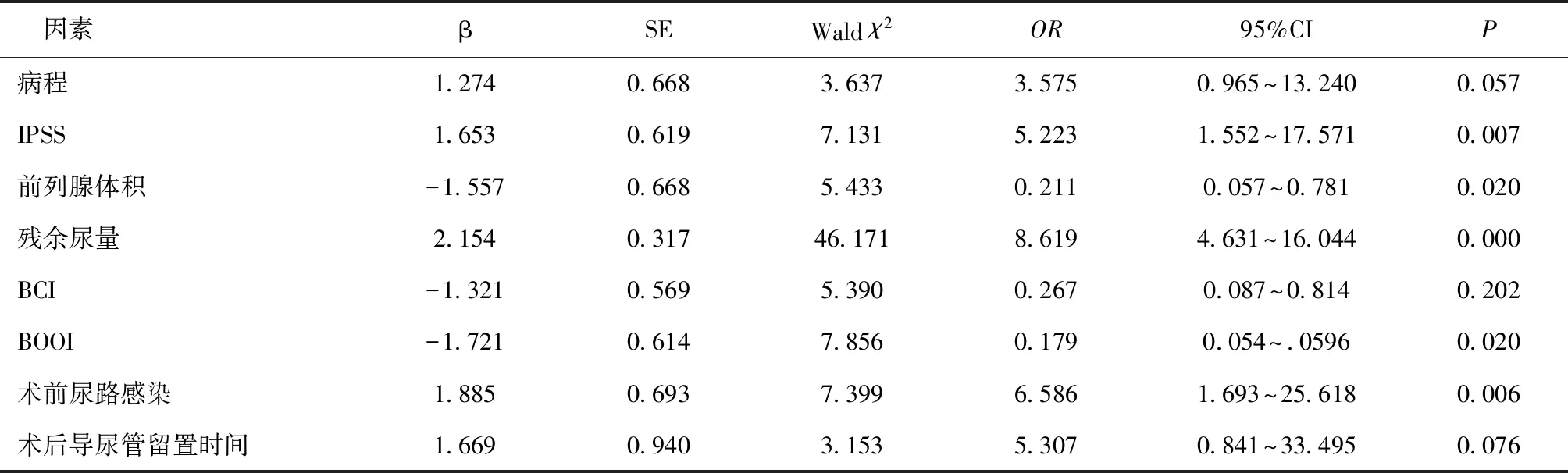
表2 影响PKRP疗效的多因素分析
3 讨论
BPH是中老年男性出现排尿期或储尿期症状的主要原因,受BPH影响,其尿道阻力增加,早期以膀胱逼尿肌代偿性增厚为主要生理病理变化,但若梗阻持续,则可导致膀胱逼尿肌彻底失代偿,出现功能衰退,也是逼尿肌收缩功能减退的重要因素之一;一旦逼尿肌收缩功能减退,加之受BPH所致的尿道阻力增加影响,便可加重BPH储尿期症状,若无有效干预,症状可持续加重,甚至引起器官损害[5]。5-还原酶抑制剂、α1-AR阻滞剂等药物治疗方案虽可取得一定获益,但疗效并不显著[6]。因此,当前BPH的临床仍以手术治疗为主,PKRP因在术中出血、切割精确极具优势,且热穿透浅,无TUR综合征风险等,临床应用极为广泛[7]。本研究中,227例BPH患者行PKRP治疗,结果显示,191例患者经治疗后可自行排尿,B超测得残余尿量<100 ml,症状改善显著,治疗有效率为84.14%,前列腺包膜切穿及尿失禁发生率分别为率3.08%、1.32%;仍有36例术后症状改善不良,主要表现为术后仍旧无法自行排尿,部分排尿滴沥,且残余尿量≥200 ml,需再次留置导尿管,且30 d内仍旧无法拔除导尿管。由此亦可见,分析影响BPH患者PKRP治疗疗效的危险因素十分必要。
本研究结果显示,IPSS、前列腺体积、残余尿量、BCI、BOOI、术前尿路感染均为PKRP疗效的独立影响因素。其中IPSS是对患者尿不尽症状、排尿时间、间歇性排尿等前列腺症状的综合评价,分值越高,提示排尿功能及膀胱功能越差[8]。沈俊文等[9]亦有类似报道,认为术前IPSS评分高是BPH患者PKRP后持续尿频的独立危险因素。前列腺体积、残余尿量之所以是影响PKRP疗效的独立因素,分析或因前列腺体积越大,患者梗阻程度则越严重,逼尿肌收缩功能减退也更显著,因此,当PKRP解除梗阻后,症状改善更明显,收缩功能恢复更佳,残余尿量改善亦更显著,这与钟隆飞等[10]的报道结论相一致。基于本研究结论,笔者认为,对BPH患者,应在术前慎重评估PKRP获益,前列腺体积大、残余尿量少的BPH患者行PKRP或能取得更满意疗效。
BCI、BOOI则分别是评价患者逼尿肌功能、膀胱出口梗阻程度的重要指标,BCI越低提示逼尿肌收缩功能减退越严重,而BOOI越高,膀胱出口梗阻则越严重[11],本研究显示,BCI、BOOI是PKRP疗效的独立影响因素,但钟隆飞等报道,单纯逼尿肌收缩功能减退、膀胱出口梗阻并非是排尿障碍的全因,其认为即使存在上述现象,但只要解除梗阻后,依赖腹压亦可完成排尿,这与本研究存在一定差异,分析或与样本量差异有关,其报道仅纳入48例BPH患者,且均为合并逼尿肌收缩功能减退患者。同时,研究还显示,术前尿路感染是PKRP疗效的独立影响因素,分析或因术前感染控制不充分、未引起足够重视有关,这一感染现象不仅可加重组织水肿期,并延长创面愈合时间,从而使得其反复修复,纤维组织增多,形成瘢痕化愈合后,出现狭窄环,最终导致尿道狭窄,影响PKRP疗效[12]。因此,PKRP术前应重视尿路感染现象,充分控制术前尿路感染,术后加强抗感染治疗及护理,避免尿路感染导致尿道狭窄,影响PKRP疗效获益。但本研究也存在一定局限性,如样本数量上存在一定偏倚,且为回顾性分析,所采集因素有限,尤其是 BCI、BOOI对PKRP疗效的影响仍有待进一步深入探究。
