十二指肠离断时机对腹腔镜胃上部癌脾门淋巴结清扫近期疗效的影响
2019-08-30郑子芳吴黎敏简陈兴宋玉成陈绮仁
郑子芳 吴黎敏 简陈兴 刘 伟 宋玉成 陈绮仁
(莆田学院附属医院微创外科,莆田 351100)
胃恶性肿瘤发病部位有上移的特征,胃上部癌发生率逐年上升,特别在欧美国家更为突出,严重危害公众的健康[1]。腹腔镜胃癌根治术经过20余年的发展,安全性和可行性得到证实,在世界范围内得到广泛开展[2~5]。D2胃癌根治术是治疗进展期胃癌手术的标准术式,根据《日本胃癌治疗规约(2014版)》的要求,标准的进展期胃上部癌D2淋巴结清扫术包括清扫脾门区淋巴结[6]。采用合理的手术入路和淋巴结清扫顺序,并使手术步骤程序化、规范化,是腹腔镜胃癌手术顺利施行的前提与保证,目前国内常用入路包括左侧入路、右侧入路、前入路、后入路等[7]。在腹腔镜远端胃癌根治术中,前入路较后入路在幽门上区淋巴结清扫方面更具优势[8],但十二指肠离断后对脾门淋巴结清扫是否有影响尚未得知。本研究回顾性分析2016年1月~2018年7月我院127例腹腔镜辅助根治性全胃切除术+D2淋巴结清扫术+脾门淋巴结清扫术的临床资料,探讨十二指肠离断时机对腹腔镜辅助局部进展期胃上部癌保脾脾门淋巴结清扫近期疗效的影响。
1 临床资料与方法
1.1 一般资料
本研究127例,上腹部闷痛不适90例,吞咽困难24例,恶心呕吐38例,呕血8例,黑便20例。2016年1月~2017年5月57例淋巴结清扫过程中先离断十二指肠再清扫脾门淋巴结为对照组,2017年6月~2018年7月70例淋巴结清扫过程中先清扫脾门淋巴结再离断十二指肠为实验组。所有患者术前均行胃镜检查并经病理证实,术前常规行胸腹CT、肝肾功能、心肺功能等检查;术后按照美国癌症联合委员会(AJCC)第8版胃癌TNM分期系统进行病理学分期。2组患者年龄、性别、肿瘤大小、BMI、肿瘤位置、美国麻醉医师协会(ASA)分级、T分期、N分期、术后TNM分期、肿瘤分化程度等差异均无统计学意义(P>0.05),且具有可比性,见表1。
病例选择标准:①肿瘤位于中上部局部进展胃癌且为单发;②术前临床分期T2~4aN0~2M0;③术中冰冻检查切缘为阴性。排除标准:①ASA≥Ⅳ级;②术中腹腔镜探查肿瘤腹腔种植、侵犯邻近器官、淋巴结肿大并融合成团,与动静脉关系密切且无法切除;③术前行新辅助化疗;④既往有上腹部手术史。
1.2 方法
手术均由同一组外科医生完成。采用气管内插管全身麻醉。取平卧分腿位,成“大”字形,主刀站在左侧,第一助手站在右侧,扶镜手站在两腿之间。常规五孔法。在清扫脾门淋巴结时,患者取头高脚低约20°,向右倾斜约25°体位(可根据实际情况调节体位),术者位于患者两腿之间,扶镜手和第一助手均位于患者右侧。按照第14版日本《胃癌处理规约》[6]、我国2016版《腹腔镜胃癌手术操作指南(2016版)》[9]行腹腔镜辅助下胃癌D2淋巴结清扫术。
对照组完成幽门下区淋巴结清扫后,先离断十二指肠再清扫胰腺上区淋巴结,最后按“黄氏三步法”完成脾门淋巴结清扫[10],淋巴结清扫顺序及十二指肠离断时机为:No.6→离断十二指肠→No.5、12a、8a→No.7、9、11p→No.3、1→No.4sb→No.10、11d→No.2。实验组先按“黄氏三步法”完成脾门淋巴结清扫,再完成清扫幽门下区淋巴结后,最后离断十二指肠再清扫胰腺上区淋巴结,淋巴结清扫顺序及十二指肠离断时机为:No.4sb→No.10、11d→No.2→No.6→离断十二指肠→No.5、12a、8a→No.7、9、11p→No.3、1。2组做上腹正中长约6~8 cm辅助切口,采用Rou-en-Y食管空肠吻合完成重建消化道。
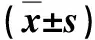
表1 2组患者一般资料比较
1.3 观察指标
脾门清扫时间(游离胃网膜左血管开始至脾门清扫结束)、总手术时间(从切口开始到缝合完切口)、术中损伤(指脾血管损伤和脾撕裂伤)、脾门出血和No.10淋巴结清扫数、总淋巴结清扫数目、术后肛门首次排气时间、术后首次进食流质食物时间、术后首次进食半流质食物时间、术后腹腔引流管拔除时间(拔出腹腔引流管标准:腹腔引流量≤30 ml/d)、术后并发症(包括切口感染、切口不愈合、腹腔感染或脓肿、胰腺炎、腹腔出血、吻合口出血、吻合口漏、吻合口狭窄、肠梗阻、胃瘫、切口疝、倾倒综合征、肺部感染及其他系统相关并发症)和术后住院时间(出院标准:生命体征正常;进食半流质无恶心、呕吐、腹胀等不适;大小便正常;可下床自由活动;切口无渗出、感染或裂开)等。术后并发症按 Clavien-Dindo法分级[11]并相应处理。按1 g血=1 ml换算,脾门出血量(ml)=术后小纱布重量(清扫脾门用的数量)-术前小纱布的重量+脾门清扫时吸引瓶中吸出的血量。
1.4 统计学处理
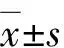
1.5 随访方式
采用电话、门诊或微信等方式进行随访,了解患者术后总体生存、肿瘤复发、肿瘤转移情况。随访时间截止2018年9月。
2 结果
127例均顺利完成腹腔镜辅助根治性全胃切除术(脾门淋巴结清扫),无一例中转开腹手术,无围术期死亡。对照组脾门清扫时间、总手术时间、术中损伤和脾门出血量明显长于/多于实验组,2组在No.10淋巴结清扫、总淋巴结清扫、术后肛门首次排气时间、术后首次进流质食物时间、术后首次进半流质食物时间、术后腹腔引流管拔除时间、术后并发症和术后住院时间方面差异均无统计学意义(P>0.05),见表2。
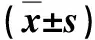
表2 2组术中、术后情况比较
术中脾血管损伤22例(实验组8例,对照组14例),先吸净出血,充分暴露出血部位,血管夹止血;脾包膜撕裂8例(实验组2例,对照组6例),先腔镜下纱布压迫,待出血量少后予喷洒生物胶止血。术后并发症Clavien-Dindo法分级:Ⅰ级2例,Ⅱ级12例,Ⅲa级4例,Ⅲb级2例,Ⅳa级1例。1例术后2 h胃肠减压管引出鲜红液体250 ml,诊断吻合口出血,在内镜下止血成功;2例术后48 h腹腔引流管引出鲜红色液体且血红蛋白下降,诊断腹腔出血,1例经保守治疗成功,另1例经再次手术止血处理;吻合口漏(3例)、肺炎(7例)、腹腔感染(2例)、切口感染(3例)、胰漏(1例)、淋巴漏(1例)、肠梗阻(1例)均经保守治疗痊愈。
127例随访2~32个月,中位随访时间15个月,2组各有1例出现远处转移,目前正在治疗中,余患者均无瘤生存。
3 讨论
胃癌根治手术是唯一能使胃癌患者得到临床治愈的方式。2008年Hyung等[12]首次报道15例腹腔镜下保脾脾门区淋巴结清扫术,并取得满意的近期疗效,证明该手术方式在技术上是安全可行的。李敏哲等[13]研究显示腹腔镜辅助全胃D2根治术治疗进展期胃癌安全可行,手术创伤小、术后恢复快,且胃周淋巴结清扫效果同开腹手术一致,术后总体生存率不低于开腹手术。在胃上部癌中,脾门淋巴结的转移率为8.8%~20.9%[14,15],术中脾门淋巴结清扫的彻底性直接关系到患者的术后生存率[16]。鉴于脾门区位置较深,操作空间相对狭小,加上脾脏质地脆弱,血管解剖复杂,脾门淋巴结清扫已成为进展期胃上部癌D2根治术中的重点及难点。合理选择腹腔镜胃癌根治术保脾脾门淋巴结清扫术入路,同时注意避免术中出血,是安全可行的[17]。目前,国内常用手术入路包括有左侧入路[18]、右侧入路[19]、胰后入路[20],各种手术入路各有优缺点,Huang等[21,22]采用左侧入路法,并总结腹腔镜保脾脾门淋巴结清扫的方法,即“黄氏三步法”,借助助手牵拉暴露,分3个步骤清扫脾门淋巴结,把原本复杂脾门淋巴结清扫简单化、程序化,提高手术效率,减少术中并发症,从而使腹腔镜保脾脾门区淋巴结清扫术普及和推广,目前我们使用该方法。
钱峰等[23]认为在未完成淋巴结清扫前不要切断十二指肠,利用胃体挡开大网膜,充分显露手术视野,同时能够使操作的局部区域保持适当的张力,有利于淋巴结清扫; 然而Lin等[7]最新研究显示在淋巴结清扫过程中完成幽门下区淋巴结清扫后,先离断十二指肠再清扫胰腺上区淋巴结,即前入路法,特别是对于病期较晚、BMI较高及瘤体较大的患者,前入路较后入路有一定优势,然而先离断十二指肠后对脾门淋巴结清扫是否有影响尚未得知。由于“黄氏三步法”在暴露时需要助手提、拉、翻转等动作,特别是在第二步清扫时助手需将大网膜至于胃前壁与肝下缘之间,左手牵拉胃底大弯侧向右上方翻转[24],利用胃体挡开游离的大网膜,才能充分暴露手术视野,但这些助手的操作及暴露都是基于十二指肠未离断之前,借助十二指肠与胃之间形成有效张力,有利于脾门区手术视野的暴露,为淋巴结清扫创造有利的条件,而在离断十二指肠后,上述助手的操作难以或不能实现,特别是当患者病期较晚、瘤体较大、BMI较高时,脾门区空间更加狭小,翻转胃底大弯不能使大网膜局限在肝胃之间,游离的大网膜反复进入手术视野,加上助手暴露技巧不娴熟、经验不足容易影响淋巴结清扫的彻底性及安全性。本研究结果显示:实验组脾门清扫时间、总手术时间明显短于对照组(P<0.05),术中损伤和脾门出血量明显减少(P<0.05);2组总淋巴结清扫数目、术后肛门首次排气时间、术后首次进流质食物时间、术后首次进半流质食物时间、术后腹腔引流管拔除时间、术后并发症和术后住院时间比较,差异均无统计学意义(P>0.05)。因此,我们认为先清扫脾门淋巴结后再离断十二指肠可缩短脾门清扫时间和总的手术时间,减少术中损伤和脾门清扫时的出血量,且没有增加术后并发症,可提高手术的安全性。
总之,腹腔镜辅助胃上部癌保脾脾门淋巴结清扫手术技术难度高,风险大,应选择合理的手术路入和淋巴结清扫顺序,术前可常规行三维CT血管重建来判断脾血管的分型,可降低手术难度和缩短手术时间,减少脾血管损伤[25]。另外,还需要团队配合默契,才能使手术快捷、安全地完成。本研究为回顾性分析,需要前瞻性随机对照研究进一步验证,以便更客观地评价该术式在腹腔镜辅助胃上部癌保脾脾门淋巴结清扫术的应用价值。
