腹腔镜下肝包虫外囊剥除术治疗肝囊性包虫病的疗效分析
2019-08-27王锦国
宋 巍,孟 塬,王锦国,陈 雄
(新疆维吾尔自治区人民医院,新疆 乌鲁木齐,830000)
囊性包虫病为细粒棘球绦虫感染的寄生虫病,在我国多发于西北地区。人作为细粒棘球绦虫感染的中间宿主,可累及肝、肺、脑、骨骼等多个脏器,其中约75%的患者受累器官为肝脏,称为肝囊性包虫病[1]。肝囊性包虫病虽然为良性疾病,但因会导致多种严重并发症,因此对于有活性的肝囊性包虫病,需积极进行治疗。单纯口服药物对细粒棘球绦虫的灭活作用有限,且药物的毒性作用对机体有较大损害,因此其治疗目前仍以外科手术为主[2]。传统开腹手术存在手术创伤大、术后康复慢等缺点,随着腹腔镜技术的发展,腹腔镜手术治疗肝囊性包虫目前被越来越多的术者所尝试,相应报道也日趋增多。然而大多数的报道病例数量较少,且腹腔镜术式不统一。本文通过系统回顾与评价,分析腹腔镜手术治疗肝囊性包虫病的应用价值。
1 资料与方法
1.1 临床资料 收集2016年4月至2019年2月我院行腹腔镜手术治疗的23例肝囊性包虫病患者的临床资料。纳入标准:(1)经影像学及手术病理证实为肝包虫病,符合肝包虫病的诊断与治疗专家共识[3];(2)接受腹腔镜手术治疗,满足手术指征;(3)未侵及肝门等重要脏器;(4)临床资料完整。排除标准:(1)合并严重心肺疾病等,不能耐受手术;(2)侵犯重要血管或破入胆管;(3)有腹部手术史;(4)拒绝行腹腔镜手术;(5)临床资料不完整。接受腹腔镜肝包虫手术的23例患者中,男11例,女12例,15~69岁;临床表现:腹部不适、隐痛10例,超声等体检发现12例,腹痛合并黄疸1例。术前肝功能均为Child A级,术前常规行包虫血清学试验协助诊断,术前行CT检查明确肝包虫囊肿大小、部位,部分病例行薄层CT并三维成像,明确病灶与肝内重要管道的毗邻关系。本研究中,肝包虫位于肝左叶8例,肝右前叶4例,肝右后叶7例,肝尾状叶1例,同时位于肝右前叶及肝右后叶2例,同时位于肝左叶及肝右叶1例。单发17例,多发6例,其中病灶最多者为3处。
1.2 手术方法 均采用气管插管全麻,患者取头高脚低位,根据病灶部位决定平卧或左侧卧位,气腹压力维持在10~12 mmHg。常规选择五孔法施术,观察孔位于脐下,主操作孔根据病灶位置选在左侧或右侧,以病灶为中心呈扇形分布。对于有出血风险的病灶,切除病灶前常规打开小网膜囊,于第一肝门处预制自制肝门阻断带。切除病灶前,常规于病灶与周围组织间以高渗盐水(20%)纱布隔离(图1),且在切除病灶前,予以100 mg氢化可的松静脉推注,以预防包虫囊液所引起的过敏反应。对于体积较小的病灶,可直接沿正常肝组织界限剥除包虫。对于体积较大或囊壁薄张力较高的病灶,可先行穿刺抽取囊液减压,并使用旋切负压吸引器将内囊及囊液吸出减压(图2)。待囊壁塌陷后,可用生物夹将穿刺口夹闭或用缝线缝扎闭合(图3),避免后续操作中囊液漏出腹腔,引起过敏及种植。找到包虫囊壁与正常肝组织间隙,采用推、挤、分、勾、刮、吸等手法,沿此间隙剥除包虫外囊,对于汇入包虫内的较粗管道(>3 mm),可用生物夹或钛夹夹闭(图4)。对于左外叶的包虫,如左外叶正常肝组织较少,可直接行左外叶切除。切除的包虫囊肿置入标本袋内,下腹部取一小切口,吸尽囊液后取出体外,此过程应避免标本袋破裂。手术结束前用生理盐水冲洗肝创面,常规放置引流管1~2根,术后无明显引流液后拔除。
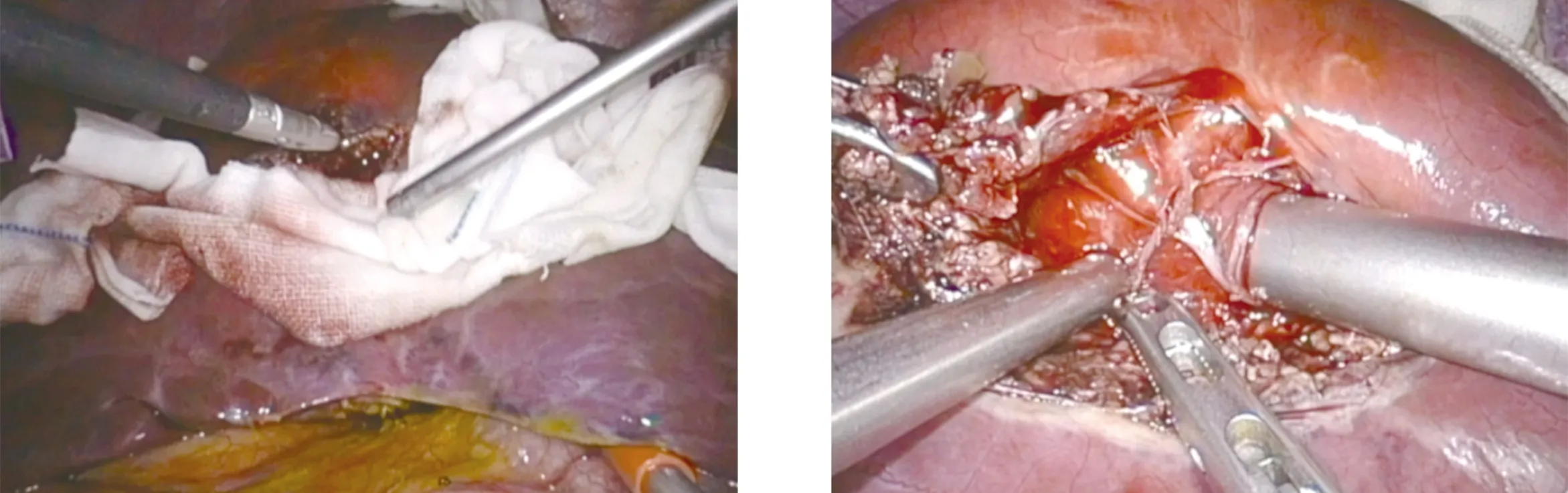
图1 高渗盐水纱条隔离病灶与正常组织 图2 使用旋切负压吸引器将内囊及囊液吸出减压
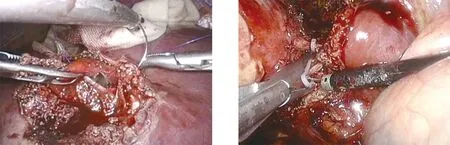
图3 缝线缝扎闭合穿刺口 图4 夹闭汇入包虫内的胆管及血管
2 结 果
23例手术均获成功,无一例中转开腹及围手术期死亡。术中直接行包虫外囊剥除14例,经减压后剥除9例,术中无一例发生囊肿破裂及过敏反应。术中出血量50~800 mL,平均(263.2242.5)mL,3例患者术中输血。手术时间120~420 min,平均(240.380.5)min。术后住院4~13 d,平均(6.82.1)d。术后病理诊断均为肝细粒棘球蚴病。术后发生胆漏1例,经通畅引流并延长引流时间后治愈。患者出院后每3个月复查一次腹部彩超或CT,对23例患者进行电话随访,随访1个月~2年,包虫均未复发或种植转移,23例患者均无远期并发症发生,生活质量良好,无明显不适主诉。
3 讨 论
虽然肝囊性包虫病有药物、经皮穿刺等治疗方式,但目前仍推荐首选手术治疗[4]。传统认为,腹腔镜下行肝包虫切除会增加包虫破裂的几率,且较高的腹腔压力会增加空气栓塞的可能[5]。然而随着腹腔镜技术及器械的发展,腹腔镜手术治疗肝包虫被证实是安全、可行的[6]。目前,越来越多的外科医师开始尝试腹腔镜手术治疗包虫病,文献报道也随之增多。目前腹腔镜肝包虫切除的手术适应证尚无明确标准,我们通过23例患者临床资料的总结,并查阅相关文献,初步认为腹腔镜肝包虫手术的适应证应包括以下方面:(1)病灶位于肝脏边缘,易于暴露;(2)体积不易过大,目前认为<10 cm为宜;(3)多发病灶可一并切除;(4)未侵犯重要血管、胆管;(5)腹腔无粘连;(6)无严重心肺等脏器功能障碍,可耐受气腹;(7)术者具有腹腔镜肝脏手术及常规开腹包虫手术经验。
与传统开腹包虫手术相比,腹腔镜肝包虫外囊切除术的优势在于:(1)手术创伤小,相较传统手术20~30 cm的切口,腹腔镜手术切口小,减少了切口相关并发症,更利于术后康复;(2)腹腔镜下放大的视野,使术者可更清晰地辨别汇入囊壁的管道,从而减少术后胆漏等并发症;(3)肝包虫复发率相对较高,腹腔镜手术减轻了术后腹腔粘连,为再次行腹腔手术提供了机会;(4)患者术后康复快,缩短了住院时间。
随着腹腔镜技术、器械的发展,以及肝脏、胆道外科技术的不断进展,越来越多的开腹手术逐渐转变为常规腹腔镜手术,甚至以往认为是腹腔镜手术的禁忌证,也不断有行腹腔镜手术的报道[7]。与腹腔镜下肝叶、肝段及局部切除不同,受限于肝包虫本身的特性,使其具有更为严格的手术适应证。首先,肝包虫部位是决定能否行腹腔镜手术最主要的因素,位于肝脏表面、边缘,易于暴露的病灶,更适合行腹腔镜手术;而位于肝脏右后叶及肝顶部的病灶,由于暴露等关系,容易导致囊液渗漏、出血等并发症,因此对于这些部位的包虫,应慎重选择腹腔镜手术[8-9]。此外,肝包虫是否与主要血管、胆管毗邻,包虫内囊是否与肝内较大的胆管相通等,也是决定能否行腹腔镜手术的重要因素[10]。此外,对于多发病灶而不能同次手术切除的患者,不推荐行腹腔镜手术。
通过23例腹腔镜肝包虫的手术治疗,我们体会,由于肝包虫的生长特点,病灶对周围肝脏组织及管道组织产生挤压,使其与肝组织存在一层间隙,找到此间隙可大大降低手术操作难度。加之腹腔镜视野的放大作用,可更清晰地辨别此间隙,减少破入囊腔或深入肝组织导致出血增多的可能。同时,汇入病灶的管道系统均应夹闭,从而减少术后胆漏、出血的发生。胆漏是腹腔镜肝包虫术后最常见的并发症,发生率约为6.24%,对于术后可疑胆漏的患者,可行腹腔引流液的胆红素测定[11-12]。对于明确或可疑胆漏的患者,应通畅引流并延长带管时间;据统计,经延长引流时间后胆漏多可自愈,余者需接受内镜下胆道支架置入及十二指肠乳头切开等治疗[13-17]。本研究中,仅1例术后发生胆漏,经持续引流后治愈。
对于部分病灶较大、张力较高的肝包虫,直接行外囊剥除难度及风险较大,多数外科医师选择穿刺抽吸囊液减压后切除。由于多数穿刺针管芯较细,减压速度较慢,对于部分张力较高的病灶,有沿穿刺处渗漏的可能;且对于多子囊的病灶,穿刺针头处可能发生子囊堵塞,增加囊液渗漏、病灶腹腔转移的可能。因此我们对于体积较大、张力较高的病灶,均使用旋切负压吸引器将内囊及囊液吸出减压后,再行病灶切除,从而避免囊液渗漏,引起过敏及种植等并发症。
外科微创化是目前外科的主旋律[18],我们通过23例腹腔镜手术治疗肝包虫,认为肝包虫行腹腔镜治疗是安全、可行的[19-20]。手术指征及患者的选择十分重要,对于位置表浅、易于暴露、无复杂毗邻关系的肝囊性包虫病灶,腹腔镜手术可作为首选术式。
