宫腔镜下息肉电切术后不同治疗方案对子宫内膜息肉复发的影响
2019-08-24黎红芳蒲若愚黄卡立甘精华
黎红芳 蒲若愚 黄卡立 甘精华
(1 广西壮族自治区民族医院妇科,南宁市 530001,电子邮箱:281091593@qq.com;2 广西医科大学研究生学院,南宁市 530021;3 广西壮族自治区人口计划与生殖研究中心,南宁市 530021)
子宫内膜息肉是一种临床常见疾病,由子宫内膜腺体、血管及少量致密的纤维结缔组织局限性增生形成,目前发病机制尚不明确[1]。多数学者认为子宫内膜息肉与高雌激素、低孕激素水平有关[2]。其临床表现主要为经量增多、经期延长,可导致育龄妇女不孕等。治疗后,子宫内膜息肉仍有较高的残留率及复发率[3]。有学者报告,宫腔镜手术后加用孕激素类药物、雌激素受体拮抗剂或含高效孕激素的口服避孕药等治疗,可有效预防子宫内膜息肉术后复发[4]。本研究比较宫腔镜下息肉切除术后不同治疗方案对子宫内膜息肉复发的影响。
1 资料与方法
1.1 临床资料 选取2015年1月至2017年5月广西壮族自治区民族医院妇科收治的135例子宫内膜息肉患者为研究对象。纳入标准:B超检查提示宫内膜息肉,并经宫腔镜检查及术后病理检查确诊为子宫内膜息肉;近半年未服用激素类药物,近1年无生育要求;能配合本研究,治疗依从性较好;随访时间≥12个月。排除标准:合并有心脑血管疾病、肝肾功能障碍、子宫其他占位性病变、恶性肿瘤、甲状腺疾病、有宫腔镜手术禁忌证等。将135例患者按随机数字表法分为3组,每组45例。Ⅰ组患者年龄(37.23±2.61)岁,单发息肉8例,多发息肉37例,息肉大小(12.6±2.61)mm;Ⅱ组患者年龄(36.57±2.56)岁,单发息肉7例,多发息肉38例,息肉大小(13.5±2.70)mm;Ⅲ组患者年龄(38.01± 2.12)岁,单发息肉6例,多发息肉39例,息肉大小(12.5±2.90)mm。3组患者年龄、息肉大小、息肉数量比较,差异无统计学意义(均P<0.05)。
1.2 治疗方法 3组患者均于月经干净3~5 d后住院。入院后给予行白带检查、血常规、肝肾功能、凝血功能等检查,确认无手术禁忌证,术前1 d口服米非司酮(上海新华联制药有限公司 ,国药准字:H10950202)150 mg,术前一晚阴道插管,扩张宫颈口,阴道后穹隆放置米索前列醇(Piramal Healthcare UK Limited,国药准字:H20150042)400 μg,以扩张、软化宫颈口。术前禁食。均施行宫腔镜下息肉电切术。手术麻醉采用硬膜外麻醉,患者取膀胱截石位,对手术部位常规消毒,宫颈钳牵引宫颈,探针探宫深度,扩条逐渐扩张宫口至10号,采用5%甘露醇溶液作为膨宫液,膨宫压力设定100~120 mmHg,排净气体,宫腔镜直视进入宫腔,观察宫颈、宫腔形态、息肉大小、部位及根部情况,在宫腔镜直视下,对单个息肉沿息肉根部完全切除,多个息肉则切除宽度至息肉旁2 mm,深度达内膜下浅肌层2 mm,创面用电凝止血,术后标本送病理检查确诊。患者术后均给予抗感染治疗。Ⅰ组患者术后给予观察随访,不用其他药物治疗;Ⅱ 组患者术后5 d口服地屈孕酮(Abbott Biologicals B.V.,国药准字:H20130110)10 mg/次,2次/d,10 d为1个周期,连服用4个周期;Ⅲ组患者术后于第1次月经来潮第5天无性生活时,在B超引导下放置节育环曼月乐(拜耳医药保健有限公司,批准文号:J20090144)。
1.3 观察指标 观察3组患者术前、术后3个月、6个月、12个月的子宫内膜厚度(月经干净第1天经阴道B超测定);术后12个月观察月经正常(月经量及行经时间恢复患病前)率、复发(经B超及宫腔镜检查再次明确为息肉,并有月经量过多、经期长、经期间出血等表现)率;观察治疗过程中不良反应(恶心、呕吐、头痛、经期出血、情绪变化等)发生情况。
1.4 统计学分析 采用SPSS 19统计学软件进行统计学分析。计量资料以(x±s)表示,重复测量资料比较采用重复测量资料的方差分析,不满足球形假设检验(P<0.05),采用Huynh-Feldt方法进行校正。计数资料以例数和百分比表示,比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 3组患者月经正常率及复发率比较 随访至12个月,Ⅰ组患者月经正常率低于Ⅱ组、Ⅲ组,复发率高于Ⅱ组、Ⅲ组(均P<0.05),而Ⅱ组与Ⅲ组患者月经正常率、复发率比较,差异均无统计学意义(均P>0.05),见表1。
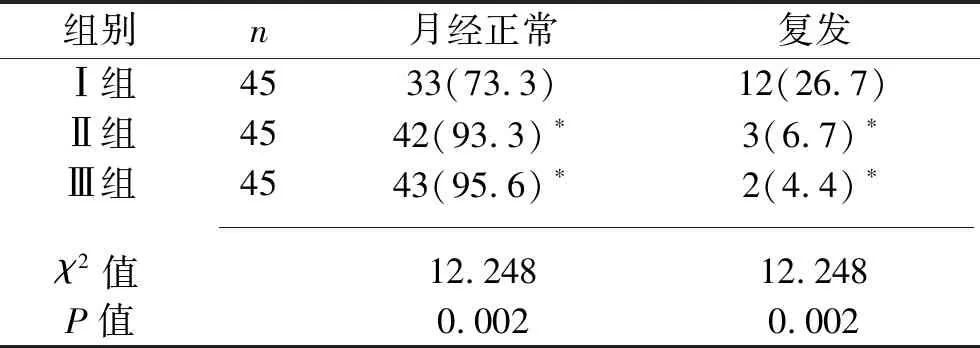
表1 3组患者月经正常率、复发率比较[n(%)]
注:与Ⅰ组相比,*P<0.05。
2.2 3组患者手术前后子宫内膜厚度比较 Ⅰ组、Ⅱ组、Ⅲ组患者子宫内膜厚度比较差异有统计学意义(F组间=53.885,P组间<0.001),术后3个月、6个月、12个月,Ⅰ组患者子宫内膜厚度厚于Ⅱ组、Ⅲ组患者(均P<0.05),但Ⅱ组与Ⅲ组间差异无统计学意义(均P>0.05);3组患者子宫内膜厚度均有随时间变化趋势(F时间=810.305,P<0.001),3组术后各时间点的子宫内膜厚度均薄于术前(均P<0.05),但Ⅰ组患者术后12个月子宫内膜厚度厚于术后3个月(P<0.05);分组与时间有交互作用(F交互=8.268,P交互<0.001)。见表2。

表2 3组患者术前、术后子宫内膜厚度比较(x±s,mm)
注:与Ⅰ组比较,*P<0.001;与术前比较,aP<0.001;与术后3个月比较,bP<0.05。
2.3 3组患者不良反应发生情况比较 Ⅰ组患者术后出现经间期出血6例,情绪改变1例,不良反应发生率为15.6%(7/45)。Ⅱ组患者出现恶性、呕吐2例,经间期出血3例,情绪改变1例,不良反应发生率13.3%(6/45)。Ⅲ组患者出血经间期出血3例,宫内节育器移位或脱出2例,情绪改变1例,不良反应发生率13.3%(6/45)。3组患者不良反应发生率比较,差异无统计学意义(χ2=0.123,P=0.941)。
3 讨 论
子宫内膜息肉是妇科常见的疾病,发病率为7.8%~34.9%[5],临床上治疗子宫内膜息肉的常用方法有钳夹法、刮宫法,但均存在局限性,易出现术后息肉残留及复发[6-7]。宫腔镜下息肉电切术可以在宫腔镜直视下观察息肉的部位、大小、范围等情况,定位准确,操作方便,特别是对于位于宫角及较小的息肉,效果显著,并且对息肉旁正常子宫内膜及卵巢功能无明显影响,对有生育要求的育龄妇女的生殖功能有保护作用[8]。另外,在宫腔镜下可精准取样,将少量的子宫内膜组织送病理检查,排除与息肉相关的一些病变,降低漏诊率,且能彻底清除息肉组织,降低术后复发率[9-10]。但临床上需注意的是,宫腔镜下息肉电切术后需加用孕激素类药物治疗,以抑制雌激素分泌,抑制子宫内膜增生,防止子宫内膜息肉复发[11]。本文Ⅰ组患者在宫腔镜下手术后未加用药物治疗,术后息肉复发率为26.7%,高于Ⅱ组、Ⅲ组患者的复发率(P<0.05),与乔峤等[12]报告的结果相似,可能与术后未用药物而使体内的雌激素水平增高有关。说明单纯行宫腔镜下手术切除治疗无法解决子宫内膜息肉高复发率的问题。本文Ⅱ组、Ⅲ组术后口服地屈孕酮或放置曼月乐节育环,其复发率分别为6.7%、4.4%,低于Ⅰ组患者的复发率(P<0.05),表明宫腔镜手术切除后联合地屈孕酮口服或放置曼月乐节育环可有效降低复发率。3组患者术后3个月、6个月、12个月子宫内膜厚度均较术前变薄,且Ⅱ组、Ⅲ组子宫内膜厚度较Ⅰ组更薄(P<0.05)。地屈孕酮为口服孕激素药物,是由天然孕酮转化而来,能使子宫内膜进入分泌期及周期性剥脱,从而防止长时间由高雌激素刺激导致的子宫内膜增生、息肉的形成[13]。而曼月乐含有的高效孕激素,放置宫腔后局部高浓度的孕激素可使内膜腺体、间质蜕膜化,拮抗子宫内膜增生,使内膜变薄,减少经量及出血时间,有效抑制子宫内膜息肉复发,且不影响卵巢的正常功能[14]。
Ⅲ组患者术后放置曼月乐节育环初期,部分患者出现阴道不规则流血及经期延长,估计与放置初期左炔诺孕酮的释放使局部药物浓度高,血管脆性增加以及单纯孕激素所致的突破性出血有关[15]。霍宇峰[16]发现,在单一放置左炔诺孕酮缓释系统初期,由于未能形成稳定的内环境,月经来潮时内膜脱落出血量多,受经血冲击作用,可出现节育器位置下移、脱落,而联合短期口服炔雌醇环丙孕酮片通过抑制卵巢功能,可迅速使子宫内膜萎缩, 减少阴道出血,有效改善宫内放置左炔诺孕酮缓释系统初期阴道出血量多及不规则点滴出血的状况,降低宫内节育器下移和脱落的风险。但另有学者认为,放置曼月乐节育环后,因有少量孕激素吸收入血而导致一些不良反应发生,因此对于精神分裂症、忧郁症、神经质患者应慎用[17]。本研究结果显示,在宫腔镜手术后加用地屈孕酮口服或宫内放置曼月乐节育环,部分患者出现恶心、呕吐、经间期出血、情绪改变等不良反应,但症状轻微,患者可耐受。
综上所述,宫腔镜下息肉电切除术后加服地屈孕酮或宫内放置曼月乐节育环可降低子宫内膜息肉的复发率。对无生育要求的患者,术后可放置曼月乐节育环,对有生育要求的患者,术后可选择口服地屈孕酮。
