宫腔镜电切术治疗子宫内膜息肉致子宫出血的效果分析
2019-08-24刘学芬
刘学芬
(江苏南通海安市中医院 江苏 海安 226600)
子宫内膜息肉是妇科的一种常见病,是由于子宫内膜局部过度增生而引起的病症。该病可出现于各个年龄阶段的女性,临床表现为月经前后阴道的不规则少量出血、月经周期不规律、经血量多等,可导致不孕不育或子宫出血[1]。近几年,随着宫腔镜技术的不断完善,临床采用宫腔镜电切术在治疗子宫内膜息肉致子宫出血中的应用愈加普及,得到了不少医患们的青睐。鉴于此,本文回顾性分析我院收治的子宫内膜息肉致子宫出血患者,重点探讨宫腔镜电切术的临床效果。
1.资料与方法
1.1 一般资料
选取我院于2017年6月—2018年10月收治的68例子宫内膜息肉致子宫出血患者作为研究对象,年龄为22岁~53岁之间,平均年龄(32.15±4.32)岁;病短最短2.5个月,最长27.6个月,平均病程(19±5.3)个月。其中,32例患者为单发性息肉,36例患者为多发性息肉。根据治疗方式不同,将患者分为诊刮术组与电切术组,诊刮术组33例患者,电切术组35例患者。两组患者的一般临床资料无显著差异(P>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:确诊为子宫内膜息肉,且均伴有不同程度的出血;行凝血功能、肝肾功能等检查,均符合手术适应证;对本次研究知情,并签署同意书。排除标准:伴有器质性恶性病变的患者;精神障碍者;存在严重心脑肾等功能不全的患者。
1.3 方法
手术于患者月经干净后的第3~7天内实施,为软化宫颈,术前6小时可放置米索前列醇于患者的阴道后穹窿。
诊刮术组行宫腔镜后定位诊刮术。
电切术组行宫腔镜电切术,主要的治疗步骤:①协助患者取膀胱截石位,对患者外阴及阴道进行消毒处理后行静吸复合麻醉;②取出宫颈扩张器,对患者的宫腔进行连续性灌流,流速为每分钟150mg,同时调整膨宫压力,一般在80~100mmHg为宜;③控制好合适的电极输出切割功率(80~100w)后,将宫腔电切镜置于患者病变部位进行监测,切除干净患者的子宫内膜息肉及其异常组织,行电凝止血处理。
1.4 分析指标
两组患者的治疗效果、临床指标及并发症发生率。
1.5 数据处理
采用SPSS软件对数据进行分析处理,计量资料采用(均数标准差),采用t检验;计数资料采用百分数,采用卡方检验,P<0.05表示差异具有统计学意义。
2.结果
2.1 治疗效果
两组患者治疗效果对比,见表1。
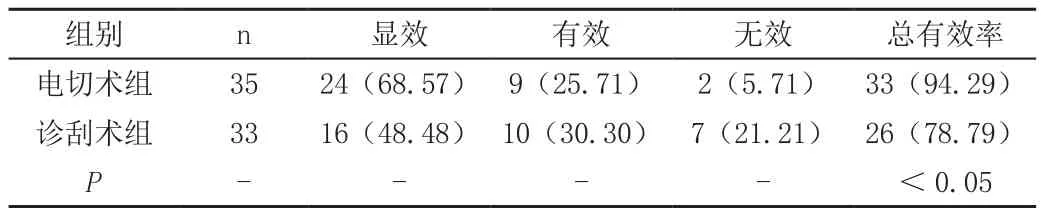
表1 两组患者治疗效果对比表[n(%)]
可见,电切术组的治疗总有效率明显高于诊刮术组,差异具有统计学意义(P<0.05)。
2.2 临床指标及并发症发生率
两组患者的临床指标及并发症发生率对比,见表2。
可见,与诊刮术组比较,电切术组的手术时间短,术中出血量少,并发症的总发生率低,两组对比差异具有统计学意义(P<0.05)。

表2 两组患者的临床指标及并发症发生率对比表
3.讨论
子宫内膜息肉呈灰白色,不会随着膨溶液流动,表面有细小血管纹路,其主要是由内膜腺体与间质等构成,通常为卵圆形,少数为乳头状或指状。而子宫出血是妇科常见体征,也是子宫内膜息肉的典型症状表现之一[2]。宫腔镜电切术治疗子宫内膜息肉致子宫出血,具有损伤小、恢复快等优势。对于年轻及未生育的女性,宫腔镜电切术不会损伤卵巢功能,且能很好保留子宫功能;对于手术耐受力差的老年患者,宫腔镜电切术能有效降低手术风险与术后并发症的发生率,因此,该术已在不少医疗机构取代了传统的刮宫术[3]。但需要注意的是,选择宫腔镜电切术需严格把握手术适应证,做好充分的术前准备,手术过程中控制好宫腔内的压力与灌注液量,避免出现子宫穿孔、感染等并发症,一旦发现水中毒、低钠血症,须马上中止手术,并进行及时对症治疗以纠正患者的电解质,恢复酸碱平衡[4]。同时,术后须对患者进严密的监测,对子宫收缩不理想的患者,应给予静注宫缩素,避免出现术后出血现象。
综上,宫腔镜电切术治疗子宫内膜息肉致子宫出血,具有明显的疗效明显,安全性高。
