新生儿重症监护室粘质沙雷菌败血症的临床特点及预后分析
2019-08-18罗俊徐芬何胜男
罗俊 徐芬 何胜男
【摘要】 目的 探討新生儿重症监护室(NICU)粘质沙雷菌败血症患儿的临床特点及预后情况, 为临床更好的诊治及减少后遗症提供参考。方法 选取新生儿重症监护室收治、血培养阳性的粘质沙雷菌败血症新生儿19例及诊断为非粘质沙雷G-菌败血症的患儿38例作为研究对象, 对其临床资料进行回顾性分析。结果 粘质沙雷菌败血症与非粘质沙雷G-菌败血症患儿一般临床资料(性别、胎龄、出生体重、发病年龄、Apgar评分、小于胎龄儿、 产前激素治疗)比较, 差异无统计学意义(P>0.05);住院时间及抗生素应用时间比较, 差异有统计学意义(P<0.05)。非粘质沙雷G-菌的病原体包括:肺炎克雷伯氏菌16例(42.1%)、大肠埃希菌10例(26.3%)、鲍曼不动杆菌4例(10.5%)、嗜麦芽假单胞菌4例(10.5%)、阴沟肠杆菌3例(7.9%)及铜绿色假单胞菌1例(2.6%)。粘质沙雷菌败血症与非粘质沙雷G-菌败血症患儿在临床表现(发热或低体温、反应低下、呼吸暂停、气促和抽搐)方面及毛细血管渗漏综合征、并发脑膜炎和脑脓肿或脑积水、脑干听觉诱发电位双侧通过、死亡和非特异性实验室检查指标[超敏C反应蛋白(hs-CRP)>50 mg/L、白细胞计数(外周血)<5×109/L、血小板计数(最低)<5×109/L、血小板计数(最低)<30×109/L] 方面比较差异无统计学意义(P>0.05)。粘质沙雷菌败血症患儿对氨苄青霉素/舒巴坦、阿莫西林/克拉维酸钾、头孢唑林及四环素耐药率均为100.0%;对头孢呋辛及头孢西丁耐药率均为12.5%;对头孢他啶、头孢曲松、哌拉西林/他唑巴坦、左氧氟沙星、美罗培南均敏感。粘质沙雷菌败血症与非粘质沙雷G-菌败血症患儿死亡率比较, 差异无统计学意义(P>0.05)。结论 新生儿发生粘质沙雷菌血流感染, 各级医生应引起重视, 注意手卫生, 加强感染防治、杜绝感染的扩散。
【关键词】 新生儿重症监护室;粘质沙雷菌;败血症
DOI:10.14163/j.cnki.11-5547/r.2019.19.005
【Abstract】 Objective To discuss the clinical characteristics and prognosis of children with Serratia marcescens septicemia in neonatal intensive care unit (NICU), and to provide reference for better clinical diagnosis and treatment and reduction of sequelae. Methods There were 19 positive blood culture children with Serratia marcescens septicemia in neonatal intensive care unit and 38 children with non-mucous Serratia G-bacterial septicemia as study subjects, and their clinical data was retrospectively analyzed. Results There was no statistically significant difference in general clinical data (gender, gestational age, birth weight, age of onset, Apgar score, small for gestational age, prenatal hormone therapy) between Serratia marcescens septicemia and non-mucous Serratia G-bacterial septicemia (P>0.05), but there was statistically significant difference in hospitalization time and antibiotic application time (P<0.05). The pathogens of non-mucinous Serratia group included 16 cases of Klebsiella pneumoniae (42.1%), 10 cases of Escherichia coli (26.3%), 4 cases of Acinetobacter baumannii (10.5%), 4 cases of Pseudomonas maltophilia (10.5%), 3 cases of Enterobacter cloacae (7.9%) and 1 case of Pseudomonas aeruginosa (2.6%). There was no statistically significant difference in clinical manifestations (fever or hypothermia, hyporesponsiveness, apnea, shortness of breath and convulsions) and capillary leakage syndrome, concurrent meningitis and brain abscess or hydrocephalus, bilateral passage of brainstem auditory evoked potential, mortality and non-specific laboratory test indicators [hypersensitive C-reactive protein (hs-CRP)>50 mg/L, white blood cell count (peripheral blood)<5×109/L, platelets Count (minimum) <5×109/L, platelet count (minimum) <30×109/L] between Serratia marcescens septicemia and non-mucous Serratia G-bacterial septicemia (P>0.05). Resistance rates of children with Serratia marcescens septicemia to ampicillin/sulbactam, amoxicillin/clavulanate potassium, cefazolin and tetracycline were 100.0%, 12.5% to cefuroxime and cefoxitin, and sensitive to ceftazidime, ceftriaxone, piperacillin/tazobactam, levofloxacin and meropenem. There was no significant difference in the mortality rate between Serratia marcescens sepsis and non-Serratia serrata G-septicemia (P>0.05). Conclusion Once the blood flow infection of Serratia marcescens occurs in newborns, doctors at all levels should pay attention to hand hygiene, strengthen the prevention and control of infection, and stop the spread of infection.
【Key words】 Neonatal intensive care unit; Serratia marcescens; Septicemia
粘质沙雷菌是定植于人体中的最小细菌, 属于条件致病菌, 在新生儿重症监护室可引起暴发流行[1, 2]。新生儿粘质沙雷菌败血症在世界多个国家地区多有报道[2, 3], 最近在中国也有报道[4]。本病病情凶险, 病情重且病程长, 并发症发生率高, 预后不良, 为引起医务人员重视, 本文对2013年1月~2017年3月本院收治的19例新生儿粘质沙雷菌败血症的临床资料进行分析, 报告如下。
1 资料与方法
1. 1 一般资料 选取2013年1月~2017年3月本院新生儿重症监护室住院诊断为粘质沙雷菌败血症的19例患儿及非粘质沙雷G-菌败血症的38例患儿作为研究对象。本组病例符合第4版《实用新生儿学》新生儿败血症的诊断标准[5], 具有败血症的临床表现, 并至少满足下列条件之一:在不同部位抽取两份血样本至少有1份培养出粘质沙雷菌, 或1份血注入2个培养瓶至少有1个培养出粘质沙雷菌才能诊断粘质沙雷菌败血症。脑脊液培养出细菌才可诊断为化脓性脑膜炎。毛细血管渗漏综合征符合《中华围产医学杂志》的诊断标准[6]。
1. 2 方法 回顾性分析粘质沙雷菌败血症新生儿及非粘质沙雷G-菌败血症患儿的临床资料, 包括一般情况(母亲孕产史、患儿围生期情况)及临床特征, 临床表现、非特异性实验室检查指标, 抗生素耐药情况, 治疗及预后(治愈、好转、死亡)。
1. 3 治愈的判定标准 血液或脑脊液常规培养≥2次正常, 临床症状、体征消失, 头颅CT或磁共振成像(MRI)检查正常为治愈。
2 结果
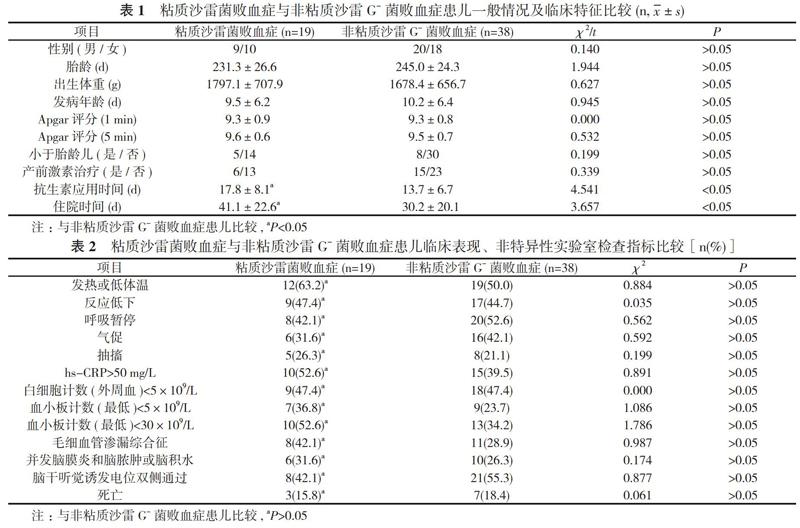
2. 1 一般情况及临床特征 新生儿重症监护室诊断血培养阳性新生儿败血症238例, 其中粘质沙雷菌感染新生儿19例(7.98%), 非粘质沙雷G-菌败血症38例(15.97%)。粘质沙雷菌败血症中男9例, 女10例;早产儿16例;7 d内发病9例, >7 d发病10例;住院时间11~90 d。粘质沙雷菌败血症与非粘质沙雷G-菌败血症患儿一般临床资料(性别、胎龄、出生体重、发病年龄、Apgar评分、小于胎龄儿、产前激素治疗)比较, 差异无统计学意义(P>0.05);住院时间及抗生素应用时间比较, 差异有统计学意义(P<0.05)。见表1。非粘质沙雷G-菌的病原体包括:肺炎克雷伯氏菌16例(42.1%)、大肠埃希菌10例(26.3%)、鲍曼不动杆菌4例(10.5%)、嗜麦芽假单胞菌4例(10.5%)、阴沟肠杆菌3例(7.9%)及铜绿色假单胞菌1例(2.6%)。
2. 2 临床表现、非特异性实验室检查指标 粘质沙雷菌败血症与非粘质沙雷G-菌败血症患儿在临床表现(发热或低体温、反应低下、呼吸暂停、气促和抽搐)方面及毛细血管渗漏综合征、并发脑膜炎和脑脓肿或脑积水、脑干听觉诱发电位双侧通过、死亡和非特异性实验室检查指标[hs-CRP>50 mg/L、白细胞计数(外周血)<5×109/L、血小板计数(最低)<5×109/L、血小板计数(最低)<30×109/L]方面比较差异无统计学意义(P>0.05)。见表2。
2. 3 抗生素耐药情况 粘质沙雷菌败血症患儿对氨苄青霉素/舒巴坦、阿莫西林/克拉维酸钾、头孢唑林及四环素耐药率均为100.0%;对头孢呋辛及头孢西丁耐药率均为12.5%;对头孢他啶、头孢曲松、哌拉西林/他唑巴坦、左氧氟沙星、美罗培南均敏感。
2. 4 治疗及预后 粘质沙雷菌败血症与非粘质沙雷G-菌败血症患儿在药物敏感试验结果出来之前多经验性选择头孢三代治疗, 在用药7 d内临床症状体征及实验室检查指标好转, 为有效;否则为无效。无效者根据药物敏感试验结果调整选用敏感抗生素治疗。不同部位2次血培养阴性停用抗生素。粘质沙雷菌败血症患儿治愈14例, 有效2例, 死亡3例;1例因合并毛细血管渗漏综合征及肾功能衰竭, 间断3次做持续肾脏替代疗法(CRRT)后仍疗效不好死亡, 1例因病情进展快抢救无效死亡, 1例因合并多脏器功能障碍综合征, 经积极抗感染、支持治疗后病情有所好转, 但家长担心预后, 放弃治疗后死亡, 死亡率为15.8%(3/19)。非粘质沙雷G-菌败血症患儿治愈26例, 有效5例, 死亡7例;2例因合并新生儿坏死性小肠结肠炎、肠穿孔死亡, 1例因合并气胸放弃治疗后死亡, 4例因病情进展快抢救无效死亡, 死亡率为18.4%(7/38);粘质沙雷菌败血症与非粘质沙雷G-菌败血症患儿死亡率比较, 差异无统计学意义(P>0.05)。
3 讨论
粘质沙雷菌最早于1819年由威尼斯药剂师Bizio首先报道, 是G-兼性厌氧菌, 属于肠杆菌科。该菌不仅广泛存在于水、土壤及食物中, 其还可以形成气溶胶, 因而可以通过呼吸道、直接接触及消化道等多种途径进行传播。新生儿尤其是早产儿免疫力相对较差, 容易引起感染, 甚至爆發流行[1-3]。
研究期间本院新生儿重症监护室发生粘质沙雷菌败血症新生儿19例, 16例(84.2%)为早产儿, 其中47.4%(9/19)为胎龄<32周的极早产儿。
2016年8月本院搬新院之前粘质沙雷菌在新生儿重症监护室感染处于散发状态, 搬新院后在重症监护区及早产恢复区发生暴发流行各1次, 分别累及3例和6例患儿。分析感染发生的可能原因:①新生儿重症监护室结构布局不合理, 入室无洗手池, 病房内也无婴儿洗浴池, 造成患儿洗澡不方便;②住院患儿较多, 无菌观念欠缺, 手卫生不达标。Dramowski等[7]也报道了其所在新生儿重症监护室发生的二次粘质沙雷菌感染的爆发, 2012年因为重复使用呼吸机管道有12例新生儿发生感染, 2015年再次爆发流行, 累及10例, 原因至今不明。
分析19株粘质沙雷菌的药敏结果显示, 该菌对氨苄青霉素/舒巴坦、阿莫西林/克拉维酸钾、头孢唑林及四环素完全耐药, 这与国内外相关研究报道结果相一致[8, 9]。该菌产生耐药的机制主要是因为携带blaTEM基因, blaTEM属A类β-内酰胺酶基因, 对窄谱的头孢菌素及青霉素类药物耐药[10]。
本次研究结果显示, 粘质沙雷菌败血症患儿与非粘质沙雷G-菌败血症患儿临床表现、实验室检查指标、并发症及死亡率等预后不良方面比较差异无统计学意义(P>0.05), 但需要指出的是粘质沙雷菌败血症患儿住院时间[(41.1±22.6)d VS (30.2±20.1)d]和抗生素应用时间[(17.8±8.1)d VS (13.7±6.7)d)]较长。分析原因可能为:①与该菌携带blaTEM基因有关, 病程中可诱导耐药;②患儿大多为免疫力低下的极低出生体重儿, 机体与细菌处于“相对平衡”状态, 各脏器功能损害较大, 恢复时间较长。此外, 有报道表明粘质沙雷菌败血症患儿易合并化脓性脑膜炎、脑脓肿, 与该菌具有嗜神经性, 且容易导致感染性休克造成脑部缺血缺氧发生脑梗死和液化而形成脓肿[11]。
综上所述, 新生儿发生粘质沙雷菌血流感染, 各级医生应引起重视, 注意手卫生, 加强感染防治、杜绝感染的扩散。
参考文献
[1] Martineau C, Li X, Lalancette C, et al. Serratia marcescens Outbreak in a Neonatal Intensive Care Unit: New Insights from Next-Generation Sequencing Applications. J Clin Microbiol, 2018, 56(9) pii:e00235-18.
[2] Attman E, Korhonen P, Tammela O, et al. A Serratia marcescens outbreak in a neonatal intensive care unit was successfully managed by rapid hospital hygiene interventions and screening. Acta Paediatr, 2018, 107(3):425-429.
[3] Ghaith DM, Zafer MM, Ismail DK, et al. First reported nosocomial outbreak of Serratia marcescens harboring bla (IMP-4) and bla (VIM-2) in a neonatal intensive care unit in Cairo, Egypt. Infect Drug Resist, 2018(11):2211-2217.
[4] 朱梅英, 顾华芳, 戴芸, 等. 新生儿粘质沙雷菌败血症21例临床分析. 中华新生儿科杂志(中英文), 2018, 33(5):321-324.
[5] 邵肖梅, 叶鸿瑁, 丘小汕. 实用新生儿学. 第4版. 北京:人民卫生出版社, 2011:64-70.
[6] 花少栋, 封志纯. 新生儿毛细血管渗漏综合征的治疗与监测. 中华围产医学杂志, 2015(7):551-555.
[7] Dramowski A, Aucamp M, Bekker A, et al. Infectious disease exposures and outbreaks at a South African neonatal unit with review of neonatal outbreak epidemiology in Africa. Int J Infect Dis, 2017(57):79-85.
[8] 栾耀芳, 刘臣彪, 李稳, 等. 粘质沙雷菌在本院ICU的感染现状及耐药性变迁. 医学检验与临床, 2016, 27(4):31-32, 61.
[9] Moya-Torres A, Mulvey MR, Kumar A, et al. The lack of OmpF, but not OmpC, contributes to increased antibiotic resistance in Serratia marcescens. Microbiology, 2014, 160(Pt 9):1882-1892.
[10] 王曉蕾, 何静雅, 侯红梅, 等. 粘质沙雷菌引起早产儿经外周中心静脉置管相关血流感染一例. 中国新生儿科杂志, 2013, 28(6):394.
[11] Madide A, Smith J. Intracranial complications of Serratia marcescens infection in neonates. S Afr Med J. 2016, 106(4):36-38.
[收稿日期:2019-01-07]
